Обновлено: 06.06.2023
Грипп, чрезвычайно заразное острое вирусное заболевание, проявляющееся ознобом, головной болью, слабостью, мышечными болями, первоначально сухим мучительным кашлем, заложенностью носа, гиперемией конъюнктив и явлениями склерита, возможными абдоминальными болями, тошнотой и рвотой. В тяжелых случаях заболевание проявляется ярко выраженным нейротоксикозом с гипертермическим и менингоэнцефалитическим синдромом, фибринознонекротическим ларинготрахеитом, геморрагическим диатезом вплоть до возникновения гемморрагического отека легких, приводящих к летальному исходу.
Заболевание вызывается тремя антигенно самостоятельными вирусами А, В, С. эпидемии болезни вызываются типами А и В. вирус гриппа А подразделяется на субтипы в зависимости от особенностей двух поверхностных антигенов гемагглютинина (Н) и нейраминидазы (N). Заболевания у детей обусловлены разнообразными комбинациями трех подтипов гемагглютинина (Н1,Н2 и Н3) и двух подтипов нейраминидазы (N1 и N2).
Для вирусов гриппа А и В характерна постоянная изменчивость антигенов, при этом процесс изменчивости может привести к появлению незначительных различий в рамках существующих антигенов или закончится формированием новых антигенов, (Н1,Н2,Н3 или N1, N2). Вторая форма изменчивости встречается только при гриппе А и осуществляется относительно редко с интервалом 10 и более лет, тогда как первая — у вирусов гриппа А и В отмечается почти ежегодно.
Поскольку иммунитет определяется наличием специфических антител к этим разным антигенам, восприимчивость к гриппу будет исключительно зависеть от степени изменчивости антигенов вирусов гриппа. В случае появления нового антигенного варианта практически все население Земли оказывается неиммунным и заболевание распространяется по образному выражению “как пожар в степи” (пандемия) и характеризуется тяжелыми проявлениями с высокой летальностью; при частичной изменчивости вируса может возникнуть повышенная восприимчивость к типу вируса гриппа, которым люди уже переболели и тогда отмечается рост заболевания (эпидемия) с охватом восприимчивых, в том числе и детей раннего возраста, успевших переболеть и, следовательно, не иммунных к данному антигенному варианту вируса гриппа.
Что такое Грипп?
Грипп- это антропонозная инфекция дыхательных путей. Резервуаром вируса является больной человек, который опасен, начиная с конца инкубационного период и весь лихорадочный период. После 5-7 дня болезни концентрация вируса в выдыхаемом воздухе резко снижается и больной становится практически не опасным для окружающих.
Большую эпидемическую опасность представляют больные стертыми и субклиническими формами болезни. Оставаясь на ногах и продолжая вести активный образ жизни, они успевают заразить большое количество людей. Дети заражаются как правило от взрослых. Возможность хронического носительства вируса мало вероятна.
Передача инфекции осуществляется воздушно-капельным путем. Вирус со слизистых дыхательных путей при чихании, кашле, разговоре, дыхании выделяется в огромной концентрации и может находиться в виде аэрозолей во взвешенном состоянии несколько минут. В редких случаях возможна передача инфекции через предметы обихода, соски, игрушки, белье, посуду.
Восприимчивость к гриппу всеобщая. Дети первых месяцев жизни относительно мало восприимчивы, что связано с наличием иммунитета, полученного от матери. При отсутствии у матери защитных антител восприимчивы к гриппу даже новорожденные дети.
После перенесенного гриппа формируется стойкий типо — и штаммоспецифический иммунитет. Повторные заболевания обусловлены заражением новых серовариантом вируса гриппа.
Инкубационный период при гриппе А от нескольких часов до 2 суток, при гриппе В — до 3-4 суток, Заболевание начинается остро или даже внезапно с подъема температуры тела до высоких цифр (39-40,0˚С), озноба, головокружения, общей слабости, разбитости, мышечных и суставных болей. Температура тела достигает максимума к концу первых, реже на вторые сутки болезни. К этому времени все симптомы гриппа максимально выражены. Больные жалуются на головную боль, часто в области висков, лба, надбровных дуг, глазных яблок; у них исчезает аппетит, ухудшается сон, бывает бред, галлюцинации, тошнота, даже рвота. Характерны слабые катаральные явления в виде покашливания, заложенности носа, скудных слизистых выделений из носа, болей или першения в горле, особенно при глотании. В тяжелых случаях с большим постоянством бывают носовые кровотечения, судороги, кратковременная потеря сознания, менингеальные симптомы, ригидность затылочных мышц, слабо положительный симптом Кернига.
При объективном осмотре обращает внимание слабая гиперемия лица, инъекция сосудов склер, умеренный цианоз губ. Небные миндалины, дужки слабо или умеренно гиперемированы, слегка отечны. Обнаруживается инъекция сосудов, иногда точечные кровоизлияния или мелкая пятнисто папулезная энантема на мягком небе, зернистость на задней стенке глотки.
Специфическим проявлением гриппа является так называемый сегментарный отек легких.
При гипертоксической форме возможен отек легких, обычно заканчивающийся геморрагической пневмонией.
Течение гриппа всегда острое. Длительность лихорадочного периода — 3-5 дней. Снижение температуры тела обычно происходит критически или ускоренным лизисом. С падением температуры состояние улучшается. Возможны повторные подъемы температуры тела, однако они обычно обусловлены наслоением бактериальной флоры или другой вирусной респираторной инфекции. Общая длительность болезни — 7-10 дней. После перенесенного гриппа в течение 2-3 недель могут сохраняться явления послеинфекционной астении: утомляемость, слабость, головная боль, раздражительность, бессонница и др.
Грипп опасен осложнениями. Они могут возникать в любые сроки от начала болезни. Наиболее частыми из них, являются отиты /катаральные или гнойные/, воспаление придаточных пазух /синуситы/, гнойный ларинготрахеобронхит, очаговая или сегментарная пневмония. Все эти осложнения возникают при наслоении на вирусную гриппозную инфекцию бактериальной флоры.
Особенно тяжело, длительно и волнообразно протекают гнойные или гнойно-некротические ларинготрахеобронхиты у детей раннего возраста, клинически проявляющиеся синдромом крупа. Очаговые пневмонии при гриппе также всегда обусловлены присоединением бактериальной инфекции. При их появлении состояние резко ухудшается. Усиливаются симптомы интоксикации, повышается температура тела до более высоких цифр или вновь поднимается в случае, если она уже снизилась до нормы. Учащается кашель, который становится глубоким, влажным, усиливается одышка, появляется цианоз.
Из неврологических осложнений могут быть менингит, менингоэнцефалиты и энцефалиты, реже невралгии, невриты, полирадикулоневриты. Лечение гриппа. Больной гриппом должен находится на постельном режиме, максимально изолированным /преимущественно в домашних условиях/. Обязательной госпитализации подлежат больные с тяжелой и гипертоксической формой гриппа, а также при возникновении осложнений, угрожающих жизни больного.
Госпитализировать больных гриппом желательно в боксированное или полубоксированное отделение.
Лечение в основном симптоматическое. В качестве этиотропных средств в первые дни болезни назначают ремантадин или арбидон в течение 1-2 дней. Целесообразно в полость носа распылять интерферон по 3-5 капель 4 раза в каждый носовой ход.
При тяжелом и особенно гипертоксическом гриппе необходимо как можно раньше ввести в/мышечно специфический противогриппозный иммуноглобулин.
Назначение антибиотиков оправдано только при наличии осложнений /пневмония, отит, синусит и др./, а также в тяжелых случаях у пожилых и у детей раннего возраста, когда трудно исключить бактериальное осложнение. Следует назначить антибиотики и при наличии хронических бактериальных очагов инфекции /хронический пиелонефрит, хронический гайморит и т.д./. обычно используют цефалоспорины I-II поколения (дурацеф, цефалексин и др.) peros, а также амоксициллин, сумамед и др. через рот. При тяжелых бактериальных осложнениях антибиотики назначают в/мышечно.
Для профилактики гриппа большое значение имеет ранняя диагностика и изоляция больного сроком до 7 дней. В домашних условиях изоляция осуществляется в отдельной комнате. Помещение регулярно проветривается, предметы обихода, а также полы протираются дезинфицирующими средствами. Общение с больным по-возмоности ограничивается. Неспецифические методы профилактики мало эффективны. Решающее значение имеет вакцинопрофилактика.
Мы отвечаем на интересующие вас вопросы в специальном разделе! Чаще всего это вопросы индивидуального характера в отношении вакцинации, иммунитета и тому подобного.
С наступлением холодного периода времени года резко возрастает число заболевших гриппом и острыми респираторными вирусными инфекциями (ОРВИ).
Подсчитано, что в среднем ежегодно гриппом заболевает каждый десятый взрослый и каждый третий ребенок. При этом наряду с легкой и среднетяжелой формами, заканчивающимися выздоровлением, у части больных возникают осложнения, приводящие к летальному исходу. По данным ВОЗ, каждый год во время вспышек гриппа в мире заболевает около 15% населения, 250-500 тысяч из них умирают. У больных с сопутствующими сердечно-сосудистыми заболеваниями, патологией органов дыхания в период эпидемии смертность в десятки раз выше, чем в группе здоровых людей.
Вместе с тем, осложнения после гриппа возникают не только у лиц, входящих в группу риска, но и у молодых, до того здоровых людей. Каждая вспышка гриппа наносит существенный ущерб здоровью населения и экономике соответствующего региона и страны.
Осложнения гриппа возникают у 10-15% заболевших, чаще в группе риска, к которой относятся пожилые люди. В эту же группу эпидемиологи относят беременных, пациентов с бронхиальной астмой и другими хроническими заболеваниями легких, сердечно-сосудистой, нервной и эндокринной систем, болезнями печени, почек.
По данным российских и зарубежных исследователей, все осложнения гриппа можно разделить на две группы: состояния, непосредственно обусловленные действием вируса гриппа (например, вирусное поражение легких, отек головного мозга и т.д.), а также вторичные осложнения гриппа, к числу которых относится и декомпенсация сопутствующих хронических заболеваний (обострение бронхиальной астмы, хроническая обструктивная болезнь легких, хроническая сердечная недостаточность, заболевания печени, почек и т.д.).
Что же такое грипп?
Грипп — чрезвычайно заразная вирусная инфекция с воздушно-капельным и контактно-бытовым механизмами передачи.
Важной особенностью вирусов гриппа является их способность видоизменяться. Ежегодно они мутируют и появляются новые варианты вирусов. В нынешнем эпидсезоне актуальны три штамма вируса — А /Боливия/ (H1 N1 ), А/Швейцария/ (H3 N 2), а также В/Пхукет,.
Кто заболевает гриппом?
Восприимчивость населения к гриппу очень высока, во многом она зависит от степени изменения вирусов. При появлении нового варианта вируса население оказывается не защищенным. Заболевание очень быстро распространяется, особенно среди групп риска (детей и лиц, страдающих хроническими заболеваниями), резко возрастает угроза развития тяжелых форм инфекции и летальных исходов.
Как происходит заражение гриппом?
Источником гриппозной инфекции является больной человек, наиболее заразный в течение трех-пяти дней болезни. Массовому распространению гриппа способствуют больные легкими и стертыми формами заболевания, особенно лица, небрежно относящиеся не только к своему здоровью, но и к возможности заражения окружающих. С частицами слизи из дыхательных путей при кашле, чихании и разговоре вирус может рассеиваться на несколько метров от больного.
В воздушной среде его жизнеспособность сохраняется несколько часов.
Возможна также передача инфекции через предметы домашнего обихода, соски, игрушки, белье.
После перенесенного гриппа формируется стойкий иммунитет к вирусу, который вызвал заболевание. Повторные заболевания обусловлены заражением вирусами новой разновидности.
Типичные симптомы гриппа:
боли в мышцах, суставах, в животе, в глазных яблоках, слезотечение;
слабость и недомогание.
Больной ощущает затруднение носового дыхания. Отмечается также першение в горле, саднение за грудиной, сухой болезненный кашель. В тяжелых случаях могут появиться носовые кровотечения, судороги, кратковременная потеря сознания.
Как защитить себя от гриппа?
Основной мерой специфической профилактики гриппа является вакцинация.
Она осуществляется вакциной, содержащей актуальные штаммы вирусов гриппа, рекомендованные Всемирной организацией здравоохранения на предстоящий эпидсезон.
ВАКЦИНАЦИЯ рекомендуется всем группам населения, но особенно показана контингентам из групп риска: детям, начиная с 6 месяцев, людям преклонного возраста, страдающим хроническими заболеваниями, медицинским работникам, учителям, студентам, работникам сферы обслуживания, транспорта. Вакцинация проводится не позднее, чем за 2-3 недели до начала эпидемического подъема заболеваемости.
Оптимальное время для вакцинации — октябрь, ноябрь.
Чтобы привиться против гриппа бесплатно, необходимо обратиться в медицинскую организацию государственной системы здравоохранения по месту прикрепления с паспортом и полисом ОМС.
Привиться можно и в негосударственных медицинских центрах за счет средств предприятий и граждан по программе ДМС (добровольного медицинского страхования).
В период эпидемического подъема заболеваемости рекомендуется принимать меры неспецифической профилактики:
избегать контактов с чихающими и кашляющими людьми;
после контакта с лицами, имеющими признаки простудного заболевания, в целях экстренной профилактики гриппа и ОРВИ применять капли интерферона в нос;
сократить время пребывания в местах массового скопления людей и в общественном транспорте;
регулярно и тщательно мыть руки с мылом или протирать их спиртосодержащим средством для обработки рук;
осуществлять влажную уборку, проветривание и увлажнение воздуха в помещении;
вести здоровый образ жизни (полноценный сон, сбалансированное питание, физическая активность).
Что делать, если Вы заболели гриппом?
Следует остаться дома и немедленно обратиться к врачу. Именно он должен поставить диагноз и назначить необходимое лечение, соответствующее Вашему состоянию и возрасту. Необходимо строго выполнять все рекомендации лечащего врача: своевременно принимать лекарства и соблюдать постельный режим во время болезни, так как при заболевании увеличивается нагрузка на сердечно-сосудистую, иммунную и другие системы организма.
Рекомендуется обильное питье -горячий чай, клюквенный морс, щелочные минеральные воды(«Боржоми» с молоком и др.). Народные средства-напитки из шиповника, липы, калины, малины с медом; прополис (пчелиный клей), пихтовое масло, чеснок с медом и др,
Большинство заболевших выздоравливают в течение 1-2 недель, но иногда течение гриппа и других острых респираторных инфекций может осложниться и закончиться крайне неблагоприятно.
Для предупреждения распространения инфекции больного следует изолировать от здоровых лиц (желательно выделить отдельную комнату). Помещение, где находится больной, необходимо регулярно проветривать, предметы обихода, а также полы протирать дезинфицирующими средствами. Общение с больным, по возможности, следует ограничить. При уходе за больным гриппом следует использовать медицинскую маску (марлевую повязку).
Самолечение при гриппе недопустимо!
Только врач может поставить диагноз и назначить лечение!
Государственное бюджетное учреждение здравоохранения Нижегородской области «Детская городская поликлиника № 1 Приокского района г. Нижнего Новгорода»
Интернет-портал государственных и муниципальных услуг Нижегородской области
Карта доступности объектов интернет портала «Жить вместе»
Изучение влияния ограничений на физическую активность населения в условиях самоизоляции по причине COVID-19
Вакцинация против сезонного гриппа
Внимание! Проводится вакцинация против сезонного гриппа!
1. Грипп — это инфекционное заболевание, которое ежегодно поражает до 10-15% населения каждой страны. Вирус гриппа передается от человека к человеку очень легко и незаметно: при разговоре, кашле, чихании. Риск заболеть есть у каждого. Самый высокий риск распространения инфекции существует в детских коллективах.
2. Чем опасен грипп? Грипп — это та инфекция, которая дает наибольшее количество осложнений. Попав в организм, вирус гриппа размножается, разрушая клетки легких и других органов с высокой скоростью. Развиваются такие осложнения как пневмония, бронхит, поражение сердечно- сосудистой и центральной нервной систем, почек и т.д. Именно эти осложнения и являются непосредственной причиной смерти после перенесенного гриппа. Высока также вероятность развития отита, приводящего к глухоте. Нередко перенесенное заболевание гриппом приводит к инвалидности. Организм здорового человека после перенесенного гриппа средней тяжести тратит столько сил, что это «стоит» ему одного года жизни.
3. Почему необходимо сделать прививку? Грипп — это заболевание, которое можно предотвратить. Наиболее эффективным, удобным и безопасным средством профилактики гриппа являются современные вакцины. Противогриппозные вакцины, применяемые в правильной дозе и в нужное время, защищают от заболевания гриппом до 80% детей и взрослых. Если даже привитый человек и заболеет гриппом, он защищен от тяжелых осложнений.
4. Сейчас существуют вакцины нового поколения, практически не имеющие противопоказаний и дающие более сильный иммунитет. К ним относится отечественная вакцина «Совигрипп». Вакцина отвечает международным стандартам и обеспечивает защитный эффект у 80-90% привитых людей.
Вакцина предназначена для вакцинации детей с 6 месяцев, подростков и взрослых без ограничения возраста.
Вакцина особенно показана :
— лицам с высоким риском заболевания и возникновения осложнения в случае заболевания гриппом: детям дошкольного возраста, школьникам, лицам старше 60 лет;
— часто болеющим детям;
— лицам, страдающим хроническими соматитческими заболеваниями, в том числе болезнями и пороками развития сердечно-сосудистой , дыхательной и центральной нервной систем, хроническими заболеваниями почек, болезнями обмена, сахарным диабетом, хронической анемией, аллергическими заболеваниями (кроме аллергии к куриным белкам).
5. Для иммунизации достаточно одной прививки, которую необходимо проводить до подъема заболеваемости, чтобы успел сформироваться прочный иммунитет, защищающий от гриппа. Обычно иммунитет формируется в течение двух-трех недель.
Детям от 6 месяцев и до 3 лет вакцину вводят двукратно с интервалом 4 недели.
6. Может ли вакцина нанести вред здоровью? Многие родители отказываются ставить прививку от гриппа детям, считая, что вакцина может нанести вред здоровью, и от нее нет пользы. Это миф: на самом деле прививка неопасна и не вызывает осложнений, в крайнем случае может проявиться покраснение на коже в месте укола, которое проходит через 2-3 дня, или небольшое повышение температуры. Даже, если ребенок от кого-то заразится гриппом, болезнь будет протекать в легкой форме, без осложнений.
7. Почему надо ежегодно прививаться от гриппа? Некоторые отказываются от прививки, считая, что действие прошлогодней вакцинации продолжается. На самом деле прививаться надо ежегодно по 2-м причинам: во-первых, состав вакцины меняется в зависимости от штамма вируса, во-вторых, иммунитет от гриппа вырабатывается на срок от нескольких месяцев до года.
8. Кому нельзя прививаться?! Если у человека острая вирусная инфекция (чихание, кашель, температура), то прививаться нельзя: произойдет наложение инфекционного процесса на вакцинальный, и болезнь усилится. Временно воздерживаются от вакцины при обострении хронических заболеваний. В том и другом случаях больных прививают через 2-4 недели после выздоровления или наступления ремиссии (стойкого улучшения хронического заболевания). Прививку не делают также тем, у кого наблюдалась аллергическая реакция на белок куриного яйца, а также в том случае, если на предыдущую вакцину от гриппа была аллергическая или иная реакция.
9. Перед вакцинацией ребенок должен быть в обязательном порядке осмотрен участковым педиатром или педиатром детского дошкольного учреждения, школы.
Прививку от гриппа нужно делать сейчас, вакцина имеется в детской поликлинике в достаточном количестве.
Предлагаем Вам своевременно и бесплатно защитить ребенка от сезонного гриппа.
Читайте также:
- Микротермокоагуляция — Болезни сосудов
- Белье ниже некуда. Результаты проверки производителей мужских трусов
- Физиология зрения. Преломление света
- КТ, МРТ, УЗИ при артерио-портальном шунте
- Онкогены и их функциональная классификация
→
Как противостоять вирусу гриппа и укрепить иммунитет
Как противостоять вирусу гриппа и укрепить иммунитет
11 дек 2018
Острые респираторные заболевания
Боль в горле, заложенность носа, температура и ломота в теле – это первые признаки простуды (с медицинской точки зрения – ОРВИ (ОРЗ)).
Что это такое?
Острыми респираторными заболеваниями принято называть болезни, которые объединены в одну группу с одинаковыми признаками:
- Возбудитель заболевания – воздействие вирусов.
- Передача инфекции происходит преимущественно воздушно-капельным путем (при попадании на слизистую здорового человека микробов, которые распространяются при чихании, кашле у больного).
- Первым органом, в котором происходит распространение инфекции при ОРВИ, является дыхательная система.
- Развитие болезни происходит стремительно, а его продолжительность составляет в среднем 10-14 дней.
Что происходит?
Когда вирус гриппа попадает в организм здорового человека, он начинает размножаться на слизистых оболочках, выделять токсины, которые будут разноситься с кровью по всему организму. Подвержены ОРВИ дети, а также люди, которые имеют ослабленный иммунитет. После перенесенной болезни у пациента возникает иммунитет только к данному штамму микробов.
Болезнь развивается быстро. Период между непосредственным заражением и собственно ОРВИ не более двух дней. За несколько суток до заболевания может наблюдаться слабость, общее недомогание. Позднее к данным симптомам добавляется температура, головные боли, ломота в теле. Также болезнь сопровождается насморком, кашлем и болью в горле. Изредка может наблюдаться конъюнктивит.
Чем опасно?
Данная болезнь может дать ряд осложнений: отит, пневмония, синуситы и гаймориты, развитие патологий сердечно-сосудистой системы, а в некоторых случаях – менингит. Следует учитывать тот факт, что на фоне ОРЗ обостряются хронические заболевания.
Диагностика и лечение
Чтобы поставить верный диагноз и выбрать правильную тактику в лечении следует обратиться к терапевту. На основании осмотра и жалоб он направляет пациента на анализы и подтверждает (опровергает) данный диагноз.
Зачастую при ОРВИ возникают эпидемии, поскольку своевременно не был выявлен конкретный возбудитель или еще не налажена система борьбы с ним медикаментозными методами.
Терапию проводят дома, но под контролем специалиста. При тяжелой форме заболевания или при наличии осложнений может быть предложена госпитализация.
Самое главное – соблюдение постельного режима, а также употребление как можно большего количества жидкости (воды, теплого чая и морсов). Для понижения температуры следует принимать средства, которые содержат в составе жаропонижающие вещества. Дабы не развились осложнения, не стоит легкомысленно относится к заложенности носа и кашлю. Их следует лечить назначенными врачом препаратами.
Нетрадиционное лечение при ОРВИ – дыхательная гимнастика и прием витаминов.
Поскольку велик риск привыкания и в последующем малой эффективности, антибиотики следует принимать только по назначению врача.
Профилактика ОРВИ
В том случае, если дома кто-то заболел, необходимо избежать распространения инфекции. Для этого необходимо:
- строго соблюдать назначения врача;
- обеспечить больному постельный режим в отдельной комнате, ограничив контакт с остальными членами семьи;
- выделить отдельные столовые приборы, чтобы не допустить распространение вируса;
- 2 раза в день проводить влажную уборку помещения (всех поверхностей);
- обязательно проветривать помещение;
Также будет эффективным:
- своевременная прививка против гриппа;
- прием витаминов;
- употребление большого количества жидкости (особенно полезны в этот период морсы: клюквенный, облепиховый и др.);
- по возможности стоит избегать мест большого скопления народа, особенно в самый пик эпидемии.
Возврат к списку
Запись на приём
Пожалуйста, заполните форму ниже и наш администратор позвонит Вам, чтобы записаться на прием
Пожалуйста, укажите корректный номер телефона
Отправлено
Ошибка отправки
Статья проверена доктором Воловниковой Викторией Александровной, терапевтом, кардиологом Euromed Clinic.
Что такое иммунитет?
Это совокупность механизмов, с помощью которых организм защищает себя от действия различных факторов, разрушающих его клетки и ткани (микроорганизмов, токсинов, опухолевых клеток, инфицированных вирусом клеток и т.д.)
Иммунная система человека — сложная и многоуровневая. Её важнейшая часть — специализированные иммунные клетки, которые и стоят на страже при любом «инопланетном вторжении» генетически чужеродных объектов. Иммунная система отличает свои клетки от чужих и запоминает чужеродный материал.
Какие бывают виды иммунитета?
- Врожденный (наследственный) иммунитет работает изначально, еще до того, как человек столкнулся с конкретным видом опасного биоматериала. Это древний механизм, который есть не только у человека и животных, но и у растений. Этот иммунитет не специфичен — клетки, которые его обеспечивают, не специализируются на конкретных антигенах и не запоминают контакты с «врагом».
- Адаптивный (приобретённый) иммунитет распознает и реагирует на различные антигены. Приобретенный активный иммунитет возникает после того, как человек столкнулся с конкретным возбудителем (был привит или переболел).
- Приобретенный пассивный иммунитет передается от матери к ребенку внутриутробно или с молозивом. Его также можно развить, вводя в организм готовые антитела в виде сыворотки.
Что такое «плохой иммунитет»?
Существует понятие иммунодефицита — это когда в механизме иммунитета не работают или ломаются какие-то факторы.
- Первичные иммунодефициты — это врожденные патологии, из-за которых возникают различные дефекты иммунной системы. Как правило, дети с иммунодефицитами с рождения часто и очень тяжело болеют, причем не только инфекциями кишечника и верхних дыхательных путей, но и гематологическими заболеваниями, аутоиммунными расстройствами, аллергиями; именно у них часто развиваются опухоли, а вакцинация живыми вакцинами строго противопоказана. Подчеркнем, что это не просто «часто болеющие дети», а дети с тяжелой патологией, которая становится заметной сразу же после рождения (хотя диагностировать первичный иммунодефицит не всегда удается быстро).
- Вторичные иммунодефициты развиваются у людей с нормальным иммунитетом при тяжелых заболеваниях, например, при таких как туберкулез, рак. Чаще всего они носят преходящий характер. Некоторые виды лечения, например, химиотерапия рака или лечение иммунодепрессантами, также могут значительно снижать иммунитет. Особо выделяется синдром приобретенного иммунодефицита (СПИД). Доказательная медицина считает, что о вторичном иммунодефиците можно говорить только с клинической точки зрения, то есть, тогда, когда иммунная система не справляется с антигенной нагрузкой, и человек постоянно болеет нетипично протекающими инфекциями, которые не поддаются обычному лечению. Например, к основному заболеванию присоединяется грибковая инфекция, редкая у людей с нормальным иммунным статусом.
Как первичный, так и вторичный иммунодефицит невозможно не заметить.
Что такое иммуномодуляторы?
У этого слова есть два значения — правильное и неправильное.
- При правильном употреблении слова под ним подразумеваются препараты, которые действительно могут оказать воздействие на элементы иммунной системы. Существуют, например, противораковые препараты, активизирующие определенные клетки иммунной системы, чтобы они активно уничтожали опухоль; или интерферон-бета, помогающий бороться с рассеянным склерозом.
- При неправильном употреблении слова «иммуномодуляторы» имеются в виду разнообразные препараты с недоказанной эффективностью для лечения ОРВИ и гриппа. Это эхинацея, имудон и имунал, циклоферон, полиоксидоний, арбидол, анаферон и виферон, кагоцел, амиксин и многое другое. Все эти иммуномодуляторы широко популярны в России, но не прописываются нигде в мире за её пределами. Почему? Потому что они не работают. Доказательная медицина не выявила никакого эффекта от их употребления, а во многих случаях необходимых клинических исследований по ним не проводилось вообще.
Иммуномодуляторы укрепляют только финансовое благополучие тех, кто их производит и продаёт.
Как можно укрепить иммунитет, если часто болеешь ОРВИ?
Ответ: никак.

Противовирусные препараты, которые могут облегчить течение гриппа, существуют, но эти лекарства можно пересчитать по пальцам. В сущности их только два: старый ремантадин (амантадин) и новый тамифлю. Они не имеют никакого отношения к иммунитету.
А как насчет витаминов и полезных йогуртов?
Витамины как таковые действительно нужны для иммунитета. Так, витамины A, С, D, E и B6 активно участвуют в иммунных процессах, когда их недостаточно, нарушается активация T и B-лимфоцитов. Но это не значит, что мультивитамины могут помочь поднять иммунитет: Синтетические витамины усваиваются хуже, чем те, которые мы получаем с пищей, поэтому ВОЗ рекомендует принимать отдельные витамины лишь при их недостатке, а в общем случае просто полноценно питаться.
Доказано, что витамин С также не обладает защитными или иммуномодулирующими действиями и не способен защитить от ОРВИ или улучшить его течение.
Лактобактерии и другие пробиотики, содержащиеся в йогуртах, не укрепляют иммунитет и не помогают нам меньше болеть. Эти бактерии просто не задерживаются в кишечнике: они разлагаются в кислой среде за 1-2 дня.
Так что же делать, чтобы меньше болеть ОРВИ?
Чтобы реже заражаться ОРВИ, стоит чаще мыть руки, а в период эпидемии избегать большого скопления людей.
- Неспецифический иммунитет будет оставаться в норме, если не голодать, питаться разнообразно, нормально спать и быть физически активным.
- Специфический иммунитет против определенных вирусов ОРВИ (которых очень много) появляется после встречи с этими вирусами, иммунитет против гриппа — после прививки от штаммов, циркулирующих в этом сезоне.
Нормой для ребенка является не более 6 ОРВИ в год, для взрослого — 2-3. Если человек болеет чаще, возможно, в его организме есть очаг хронической инфекции. Например, часто рецидивируют отиты, гаймориты, фарингиты. Главное в этом случае — вылечить первопричину частых болезней.
Читайте также: 20 часто задаваемых вопросов о гриппе и простуде.
Укрепляет ли закаливание иммунитет?
Нет, не укрепляет. Но оно полезно по другим причинам. Организм, привыкший к воздействию холода, не воспринимает случайный сквозняк как экстренный режим «переохлаждения», так как его сосуды в хорошем тонусе, они быстро реагируют на перепады температуры. Спазма сосудов не возникает, не снижается кровоснабжение слизистой оболочки дыхательных путей, и условно-патогенные микроорганизмы, живущие в нашей носоглотке, не активизируются. А значит, там, где незакаленный человек «простудится», закаленный не заболеет. Вместе с тем, заразиться ОРВИ и тот и другой могут с абсолютно одинаковой вероятностью.
Влияет ли стресс на иммунитет?
Да, каким-то образом влияет, но этот механизм гораздо более сложный, чем думают многие. Если просто понервничать или даже подвергнуться какой-то сложной психотравмирующей ситуации, это, скорее всего, не ухудшит показатели иммунитета заметным образом. Организм, как правило, адаптируется к стрессовым нагрузкам. Но длительное, постоянное нахождение в стрессовой ситуации может действительно повлиять на иммунную систему. Вопрос о том, как именно взаимосвязаны уровень психологического стресса, иммунная система и заболеваемость, пока недостаточно изучен.
Что нужно, чтобы у ребенка был хороший иммунитет?

Но особенно важно развивать специфический иммунитет ребенка, вовремя делая ему прививки!
О том, какие вакцины входят в календарь прививок, и какие дополнительно рекомендуют делать врачи, читайте в наших статьях:
- Календарь прививок
- Вакцинация для всей семьи!
- Прививаем малыша 0-2 лет: вакцинация по календарю и не только
Как лечить грипп
Статьи
Опубликовано в журнале:
Медицина для всех
№ 3 (14), 1999 — »» В ЗИМУ — БЕЗ ГРИППА. ВАКЦИНАЦИЯ — ОСНОВНОЙ МЕТОД БОРЬБЫ С ГРИППОМ.
В.Ф. УЧАИКИН, член-корреспондент РАМН, профессор, заведующий кафедрой детских инфекций РГМУ, главный детский инфекционист МЗ РФ.
При участии О.В. ШАМШЕВОЙ, директора центра вакцинопрофилактики «Диавакс», кандидата медицинских наук. ЭТИОЛОГИЯ, КЛИНИКА И ТЕРАПИЯ ПО ПРОГРАММЕ ПРОТОКОЛА
На территории России ежегодно регистрируется около 30-50 млн больных инфекционными заболеваниями, а число умерших по этим причинам достигает 2 тыс. в год. До 70% всей инфекционной заболеваемости приходится на грипп и гриппоподобные болезни. Материальные затраты на лечение таких больных вообще не поддаются учету. Проблема усугубляется тем, что многие болеют гриппом ежегодно, и это, несомненно, оказывает негативное влияние на состояние их здоровья, особенно в детском возрасте. Повторные заболевания гриппом могут явиться причиной хронической бронхолегочной патологии, хронических тонзиллитов, гайморитов, отитов, способствуют формированию инфекционно-аллергической патологии, хронических заболеваний почек и др. Все это ставит грипп в число наиболее актуальных проблем здравоохранения.
Причины глобального распространения гриппа
Грипп вызывается тремя антигенно самостоятельными вирусами — А, В, С. Эпидемии болезни провоцируются типами А и В. Вирус гриппа А подразделяется на субтипы в зависимости от особенностей двух поверхностных антигенов — гемагглютинина (Н) и нейраминидазы (N). Заболевания обусловлены разнообразными комбинациями трех подтипов гемагглютинина (Н1,Н2 и НЗ) и двух подтипов нейраминидазы (N1 и N2).
Для вирусов гриппа А и В характерна постоянная изменчивость антигенов, что может привести к появлению незначительных различий в рамках существующих антигенов или закончиться формированием новых антигенов (H1, Н2, НЗ или N1, N2). Вторая форма изменчивости встречается только при гриппе А и осуществляется относительно редко, с интервалом 10 и более лет, тогда как первая — у вирусов гриппа А и В — отмечается почти ежегодно.
Поскольку иммунитет определяется наличием специфических антител к этим разным антигенам, восприимчивость к гриппу будет зависеть исключительно от степени изменчивости вируса. В случае появления нового антигенного варианта практически все население Земли оказывается неиммунным, заболевание распространяется по образному выражению, «как пожар в степи» (пандемия), и характеризуется тяжелыми проявлениями с высокой летальностью. При частичной изменчивости вируса может возникнуть повышенная восприимчивость к типу вируса гриппа, которым люди уже переболели. В этом случае отмечается рост заболеваемости (эпидемия) с охватом восприимчивых, в том числе детей раннего возраста, не успевших переболеть и, следовательно, неиммунных к данному антигенному варианту вируса гриппа.
Механизм передачи заболевания
Резервуаром вируса является больной человек, который опасен начиная с конца инкубационного и весь лихорадочный период. После 5-7-го дня болезни концентрация вируса в выдыхаемом воздухе резко снижается, и больной становится практически неопасным для окружающих.
Большую эпидемическую опасность представляют больные стертыми и субклиническими формами. Оставаясь на ногах и продолжая вести активный образ жизни, они успевают заразить большое число людей. Дети заражаются, как правило, от взрослых. Возможность хронического носительства вируса маловероятна.
Передача инфекции осуществляется воздушно-капельным путем. Вирус со слизистых дыхательных путей при дыхании, чихании, кашле, разговоре выделяется в огромной концентрации и может находиться в виде аэрозолей во взвешенном состоянии несколько минут. В редких случаях возможна передача инфекции через предметы обихода, соски, игрушки, белье, посуду.
Кто заболевает гриппом
Восприимчивость к гриппу всеобщая. Дети первых месяцев жизни относительно маловосприимчивы, что связано с наличием иммунитета, полученного от матери. При отсутствии у нее защитных антител восприимчивы к гриппу даже новорожденные.
После перенесенного гриппа формируется стойкий типо- и штаммоспецифический иммунитет. Повторные заболевания обусловлены заражением новым серовариантом вируса гриппа.
Клиника болезни
Инкубационный период при гриппе А длится от нескольких часов до 2 суток, при гриппе В — до 3-4 суток. Заболевание начинается остро, порой внезапно, с подъема температуры до высоких цифр (39-40°С), отмечаются озноб, головокружение, общая слабость, разбитость, мышечные и суставные боли. Температура тела достигает максимума к концу первых, реже на вторые сутки болезни. К этому времени все симптомы гриппа максимально выражены. Больные жалуются на головную боль, часто в области висков, лба, надбровных дуг, глазных яблок; исчезает аппетит, ухудшается сон, возможны тошнота, даже рвота, бред, галлюцинации. Характерны слабые катаральные явления в виде покашливания, заложенности носа, скудных слизистых выделений, болей или першения в горле, особенно при глотании. В тяжелых случаях с большим постоянством бывают носовые кровотечения, судороги, кратковременная потеря сознания, менингеальные симптомы, ригидность затылочных мышц, слабо положительный симптом Кернига.
При объективном осмотре обращают внимание слабая гиперемия лица, инъекция сосудов склер, умеренный цианоз губ. Небные миндалины, дужки слабо или умеренно гиперемированы, слегка отечны. Иногда наблюдаются точечные кровоизлияния или мелкая пятнистопапулезная энантема на мягком небе, зернистость на задней стенке глотки.
Специфическим проявлением гриппа является так называемый сегментарный отек легких. При гипертоксической форме возможен отек легких, обычно заканчивающийся геморрагической пневмонией.
Течение болезни всегда острое. Длительность лихорадочного периода — 3-5 дней. Снижение температуры тела обычно происходит критически или ускоренным лизисом, после чего состояние больного улучшается. Возможны повторные подъемы температуры тела, однако они обычно обусловлены наслоением бактериальной флоры или другой вирусной респираторной инфекции. Длительность болезни — 7-10 дней. После перенесенного гриппа в течение 2-3 недель могут сохраняться явления послеинфекционной астении: утомляемость, слабость, головная боль, раздражительность, бессонница и др.
Чем опасен грипп
Грипп — тяжелое инфекционное заболевание. Причиной неблагоприятного исхода могут быть ярко выраженный нейротоксикоз с гипертермическим и менингоэнцефалитическим синдромом, а также фибринозно-некротический ларинготрахеит, геморрагический диатез вплоть до возникновения геморрагического отека легких и диапедезных кровоизлияний в вещество мозга.
Кроме того, грипп опасен осложнениями, они могут возникать в любые сроки от начала болезни. Наиболее частыми являются отиты (катаральные или гнойные), воспаление придаточных пазух (синуситы), гнойный ларинготрахеобронхит, очаговая или сегментарная пневмония. Все эти осложнения возникают при наслоении на гриппозную инфекцию бактериальной флоры.
Особенно тяжело, длительно и волнообразно протекают гнойные или гнойно-некротические ларинготрахеобронхиты у детей раннего возраста, клинически проявляющиеся синдромом крупа. Очаговые пневмонии при гриппе также всегда обусловлены присоединением бактериальной инфекции. При их появлении состояние резко ухудшается. Усиливаются симптомы интоксикации, температура повышается до более высоких цифр или вновь поднимается в случае, если она уже снизилась до нормы. Кашель учащается, становится глубоким, влажным, усиливается одышка, появляется цианоз.
Из неврологических осложнений могут быть менингит, менингоэнцефалиты и энцефалиты, реже невралгии, невриты, поли-радикулоневриты.
Лечение
Лечение больных гриппом лучше проводить по программе протокола. Программа протокола, основанная на общепринятых стандартах, позволяет обеспечить оптимальный объем диагностической и лечебной помощи, сертифицировать работу медицинского учреждения, гарантирует больному современный уровень терапии. Начинать необходимо в ранние сроки болезни — лучше в первый или второй день от начала заболевания. В протокол лечения включаются больные гриппом, диагностированным на основании клинико-эпидемиологических или лабораторных данных, классифицированных по форме тяжести, независимо от возраста (см. табл.).
Классификация гриппа
| Этиология | Критерии диагностики | Форма тяжести | Критерии оценки тяжести | Характер течения |
| Грипп А Грипп В Грипп С |
Эпидемический подъем заболеваемости
Выраженные симптомы интоксикации: острое начало, озноб, головная боль при слабовыраженных катаральных явлениях; нейротоксикоз, судорожный синдром, энцефалитические реакции Характерные изменения со стороны бронхолегочной системы (бронхит, сегментарный отек легких, синдром крупа, геморрагический отек легких) Положительные результаты иммунофлюоресценции (ИФ) и иммуноферментного анализа (ИФА) |
Легкая (включая стертые и субклинические) | Температура тела нормальная или в пределах 38°С, симптомы инфекционного токсикоза слабо выражены или отсутствуют | Гладкое, без осложнений
С возникновением вирусассоциированных осложнений (энцефалит, серозный менингит, невриты, полирадикулоневриты и др.) С возникновением бактериальных осложнений (пневмония, гнойно-некротический ларинго-трахеобронхит, отит и др.) |
| Среднетяжелая | Температура тела в пределах 38,5-39,5°С, инфекционный токсикоз ярко выражен: адинамия, головная боль, мышечные боли, головокружение. Возможны круп, сегментарный отек легких, абдоминальный синдром и др. | |||
| Тяжелая | Температура тела 40-40,5°С. Кратковременно: затемнение сознания, бред, судороги, галлюцинации, рвота. | |||
| Гипертоксическая | Гипертермический синдром; менингоэнцефалитический синдром; геморрагический синдром |
Из протокола лечения исключаются больные стертыми и субклиническими формами.
1. Базисная терапия
Все больные гриппом, независимо от тяжести болезни, получают:
- обильное питье в виде горячего чая, клюквенного или брусничного морса, щелочных минеральных вод (боржоми с молоком и др.);
- парацетамол (например, панадол, колдрекс), НПВС (солпафлекс, бруфен) или антигриппин в возрастной дозировке;
- мукалтин, корень солодки, или настойку алтея и др. для разжижения и отхождения мокроты;
- пертуссин — при повышенном кашлевом рефлексе, тусупрекс, или бронхолитин, или глаувент — при сухом кашле; либексин — при упорном болезненном кашле; бромгексин — при влажном кашле и трудноотходящей мокроте; грудной сбор, включающий корень алтея, лист мать-и-мачехи, душицу, корень солодки, шалфей, сосновые почки, плоды аниса, — при длительно сохраняющемся кашле; декстрометорфан — при ночном кашле;
- детям старше 2 лет и взрослым в первые дни болезни рекомендуется проведение паровых ингаляций с настоями из ромашки, календулы, мяты, шалфея, зверобоя, багульника, сосновых почек, 1-2-проц. раствором натрия гидрокарбоната и др.;
- аскорбиновую кислоту, поливитамины, антигистаминные препараты (тавегил, или супрастин, или задитен и др.).
2. Этиотропная терапия
При среднетяжелых и тяжелых формах назначают ремантадин по 50 мг 2 раза в день детям в возрасте от 7 до 10 лет, по 50 мг 3 раза в день — старше 10 лет и по 100 мг 3 раза в день — взрослым или орбидол, соответственно, по 100 мг 2 раза, 100 мг 3 раза и 200 мг 3 раза. В особо тяжелых случаях ремантадин можно назначать и детям в возрасте от 3 до 7 лет по 4,5 мг/кг массы в день в 2 приема.
Донорский нормальный иммуноглобулин с высоким содержанием противогриппозных антител: детям до 2 лет — 1,5 мл, от 2-7 лет — 3 мл, старше 7 лет и взрослым — 4,5-6 мл. При гипертоксических формах возрастную дозу иммуноглобулина можно повторить через 12 часов.
3. Интенсификация
Всем больным независимо от степени тяжести заболевания следует назначать интерферон человеческий лейкоцитарный (ЧЛИ) интраназально по 3-5 капель 4 раза в день путем распыления или интратрахеально в виде аэрозоля (2-3 ампулы или разведенный в 3-5 мл кипяченой или дистиллированной воды) через парокислородную палатку или ингалятор типа ИП-2.
4. Синдромная терапия
При наличии ярко выраженного инфекционного токсикоза (гипертермия, судороги, потеря сознания) и неэффективности парацетамола и/или НПВС назначаются:
- литическая смесь (50-проц. раствор анальгина, 1-проц. р-р димедрола, 0,5-проц. р-р новокаина) по 0,1 мл на 1 год жизни в/м, при отсутствии эффекта у больных с выраженной гиперемией кожи («красная гипертермия») проводят физическое охлаждение (ребенка раскрыть, обтереть тело водкой или 50-проц. спиртом, приложить холод к магистральным сосудам или сделать клизму с холодной водой +8-+10 °С); при «белой гипертермии» (спазм сосудов) необходимо согревание — грелки, ножные ванны и введение спазмолитиков — но-шпа, папаверин;
- для снятия упорных судорог вводят внутримышечно 0,5-проц. р-р седуксена: до года — 0,3-0,5 мл, 1-7 лет — 0,5-1 мл, в 8-14 лет — 1-2 мл 1 раз в день;
- при признаках сердечно-сосудистой недостаточности внутривенно вводят 20-проц. р-р глюкозы с 0,06-проц. р-ром коргликона, или 0,05-проц. р-ром строфантина, или 0,2-проц. р-ром норадреналина, или 1-проц. р-ром мезатона в возрастной дозировке;
- при появлении признаков отека мозга (судороги, стойкая гипертермия, потеря сознания) в/в или в/м вводят гидрокортизон по 5-10 мг/кг массы в сутки, лазикс — по 0,5-1 мг/кг, маннитол — по 1,5 г/кг в сутки;
- с целью улучшения реологических свойств крови вводят трентал (2-проц. р-р, 0,25 мл/кг);
- при возникновении обструктивного синдрома назначают эуфиллин, этимизол, алупент и др.
В целях дезинтоксикации внутривенно капельно вводят 10-проц. р-р глюкозы, инсулин (1 ед. на 5 г. сахара), кокарбоксилазу, реополиглюкин (5-10 мл/кг.) , альбумин (5 мл/ кг) под контролем дуреза, КОС, уровня электролитов, ЭКГ. (При возникновении олигурии или анурии введение жидкости противопоказано до восстановления диуреза. Улучшению почечного кровотока способствуют растворы эуфиллина, препараты кальция, глюкозо-инсулиновая смесь).
5. Дополнительные условия
Для предупреждения супер- и реинфицирования и профилактики осложнений лечение больного гриппом лучше проводить в домашних условиях или боксированном отделении.
Антибактериальные препараты следует назначать только при наличии осложнений (круп, пневмония, отит, синусит, инфекция мочевыводящих путей и др.) или когда трудно исключить возникновение бактериальных осложнений, особенно у детей раннего возраста, а также при наличии хронических очагов инфекции (хронический пиелонефрит, хронический гайморит и др.). Обычно используют дурацеф, амоксициллин, аугментин, эритромицин и др. per os, а также сульфаниламидные препараты (бактрим, лидаприм и др.). При тяжелых бактериальных осложнениях назначают антибиотики из группы цефалоспоринов и аминогликозидов в различных комбинациях или изолированно в/м.
Лечение больных крупом желательно проводить в специально оборудованной палате.
6. Наблюдение и контроль
Базисная терапия проводится до исчезновения клинических симптомов, этиотропная — 2-3 дня, а синдромальная — до ликвидации жизнеугрожающего синдрома.
Изоляция снимается через 5-7 дней от начала болезни, а посещение организованного коллектива (школа, детский сад и пр.) возможно после клинического выздоровления.
Как уберечься от гриппа?
Для профилактики имеет значение ранняя диагностика и изоляция больного сроком до 7 дней. В домашних условиях изоляция осуществляется в отдельной комнате. Помещение следует регулярно проветривать, предметы обихода, а также полы протирать дезинфицирующими средствами. Общение с больным по возможности ограничивается.
Придавая определенное значение неспецифическим методам профилактики, приходится все же признать, что они малоэффективны. Решающее значение имеет вакцинопрофилактика. До недавнего времени профилактика гриппа в помощью вакцин сдерживалась из-за отсутствия на отечественном рынке высокоактивных препаратов, которые бы учитывали изменчивость вирусов гриппа. В настоящее время в нашей стране зарегистрировано по меньшей мере три вакцины, полностью соответствующие международному стандарту: Гриппол (Россия); Ваксигрип (Франция); Флюарикс (Бельгия). Исследования, проведенные на нашей кафедре, показали их высокую профилактическую эффективность.
Все противогриппозные расщепленные и субъединичные вакцины отличаются низкой реактогенностью. Среди 388 пациентов (в том числе 20 детей), получивших вакцину Флюарикс в центре «Диавакс» в эпидсезоне 1998-1999 гг., побочные реакции в виде недомогания или болезненности в месте введения вакцины отмечались только в двух случаях.
Низкая реактогенность вакцины Флюарикс, по-видимому, объясняется ничтожно малым содержанием в препарате эндотоксина и альбумина.
Важно отметить, что по данным литературы, вакцина Флюарикс вырабатывает защиту во многих случаях уже на 7 день после вакцинации. Это позволяет рекомендовать вакцину к применению не только до начала эпидемии гриппа, но и на первых этапах ее развития.
Накопленный нами опыт позволяет сказать: «Вакцинопрофилактике гриппа нет альтернативы».
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Грипп – это болезнь, от которой ежегодно страдает множество людей. Осенью организму приходится сталкиваться с множеством проблем, связанных с погодой. Утро уже прохладное, днем часто светит солнышко, на улице понижается температура, бывает ветер с дождем. Такие перепады погоды способствуют простуде или гриппу. И если от простуды мы можем уберечься, укрепляя иммунитет и избегая переохлаждения, от гриппа мы можем защититься только с помощью прививки.
Когда грипп особенно опасен
Заболевание появляется сезонно. Повышенная заболеваемость наблюдается в период с поздней осени до начала весны. Вирус гриппа чаще всего передается воздушно-капельным путем при контакте с инфицированным человеком. Хотя его можно подцепить и контактным путем – вирус гриппа может находиться на коже рук, а также на предметах, которыми пользуется больной.
Вакцинация от гриппа – стоит ли делать прививки?
Конечно! Контакт с вирусом возможен абсолютно в любом месте – дома, на работе, в транспорте или магазине. Иногда достаточно просто поздороваться с больным или воспользоваться теми же предметами, что пользовались носители инфекции.
Избежать заражения активному человеку довольно сложно. Чтобы минимизировать риск заболевания, нужно сделать прививку от гриппа.
По каким еще причинам стоит делать прививки?
Причина 1. Вакцинация повышает иммунитет к вирусам гриппа
Состав вакцины от гриппа меняется ежегодно. Фармацевтические компании, отвечающие за их производство, разрабатывают состав на основе рекомендаций Всемирной организации здравоохранения (ВОЗ). Изменения нацелены на лучшую защиту от болезни, и руководящие принципы основываются на собранных данных и ожидаемой возможности мутации вирусов гриппа в определенное время года.
Вакцинацию можно проводить в любое время, и через 7-10 дней после вакцинации организм становится невосприимчивым к гриппу.
Причина 2. Вакцинация защищает ребенка от гриппа
Роль вакцинации против гриппа особенно важна для детей. Детские сады и школы – отличные места для быстрого распространения вирусов. Заразиться ребенок может не только от друзей, но и от родителей или братьев и сестер, от прохожих во время прогулок и покупок в магазине. Очень важно обеспечить безопасность детей и принять профилактические меры с помощью вакцины от гриппа.
Родители часто не вакцинируют своих детей, думая, что они из-за прививки заболеют гриппом. Но вакцина не может вызвать грипп, потому что в ней нет живого вируса.
Причина 3. Вакцина не может вызвать грипп, потому что в ней нет живого вируса
Вакцина от гриппа может вызывать или не вызывать легкие и кратковременные симптомы, связанные с вакциной (NOP), например, легкую лихорадку, головную боль, чувство разбитости. Также возможны легкие местные симптомы, такие как боль и отек в месте инъекции, которые быстро исчезают.
Риск осложнений всегда во много раз превышает побочные эффекты вакцин. Гриппозная лихорадка, часто очень сильная, – серьезное заболевание, особенно у детей.
Причина 4. Вакцинация от гриппа экономит деньги
Каждое заболевание обычно связано с необходимостью приобретения лекарств, рекомендованных врачом. Это может быть довольно дорого, особенно при возникновении осложнений. Тяжелые осложнения требуют не только лечения, но и реабилитации. Сделайте прививку от гриппа, чтобы потом не нести лишних расходов.
Причина 5. Благодаря прививке от гриппа вам не придется испытывать мучительные симптомы
Симптомы гриппа включают: боль, слабость, повышенную температуру и др. Тот, кто когда-либо болел гриппом, знает, что такое состояние более, чем неприятно. Избежать этого помогает вакцинация против гриппа. Иммунитет, приобретенный через несколько дней после вакцинации, позволяет радоваться жизни, не опасаясь контакта с инфицированным человеком.
Причина 6. Благодаря вакцинации вам не нужно отказываться от любимых занятий
Многие люди осенью из-за частых инфекций вынуждены отказываться от любимых физических занятий – катания на велосипеде, бега, бассейна или строго ограничить их.
Грипп лишает нас всех видов деятельности, и период выздоровления, то есть полное выздоровление, может быть долгим. Вакцинация против гриппа гарантирует, что, несмотря на сезон гриппа, вам не придется отказываться от занятий спортом или других занятий.
Причина 7. Вакцинация помогает снизить риск осложнений от гриппа. Грипп может даже убить
Сезон гриппа связан с увеличением смертности от осложнений гриппа, особенно сердечно-сосудистых заболеваний. Риск настолько велик, что многие крупные информационные агентства публикуют информацию о количестве случаев гриппа и количество смертельных случаев от него. В случае большого количества случаев в данной популяции это называется эпидемией заболевания.
Здравый смысл, или то, что мы получаем при вакцинации
Решение о вакцинации против гриппа должно основываться на здравом суждении:
- анализ осложнений гриппа;
- исключение из повседневной деятельности;
- длительный период восстановления;
- возможные затраты на лечение;
- снижение оплаты труда за время нахождения на больничном непропорционально высоки по сравнению со стоимостью вакцины.
Кроме того, приняв решение о вакцинации, мы снижаем риск заражения наших близких, которые не всегда могут или еще не успели пройти вакцинацию.
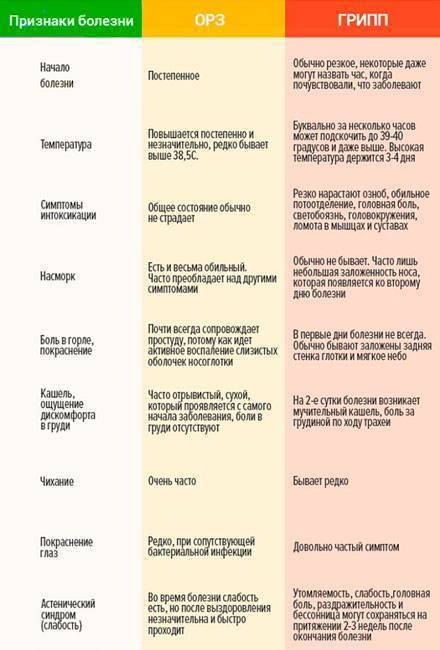
Грипп или не грипп?
К сожалению, иногда люди игнорируют первые симптомы гриппа и приравнивают их к простуде. Почему? Оба состояния вызваны вирусами и имеют схожие симптомы. Однако грипп и простуда – это не одно и то же, они различаются, главным образом способом развития болезни, ее продолжительностью и возможностью серьезных осложнений.
Симптомы гриппа – на что обратить внимание?
Грипп – это заболевание, которое может вызывать множество симптомов как общих, так и очень специфических.
Общие симптомы гриппа включают:
- головные боли и боли в мышцах;
- усталость;
- слабость;
- часто высокая температура и озноб.
Грипп также вызывает респираторные симптомы, такие как боль в горле и сухой, утомляющий кашель.
В некоторых случаях пациенты сообщают о желудочно-кишечных расстройствах:
- тошнота;
- рвота;
- легкий понос.
Определенные симптомы гриппа должны побудить нас немедленно обратиться за медицинской помощью.
Серьезные симптомы гриппа:
- Одышка и затрудненное дыхание. Дыхание быстрое и тяжелое, часто громкое или хриплое, может сопровождаться стеснением в груди и ощущением одышки;
- Нарушение сознания, летаргия, общая дезориентация, делирий и даже потеря сознания, судороги или проблема с пробуждением больного человека;
- Мышечная слабость, вызывающая проблемы с ходьбой;
- Недостаток объема мочи или резко сниженный диурез, а также сухость во рту, головокружение, низкое артериальное давление;
- Пятна красного или синего цвета вокруг рта, губ или носа;
- Кровохарканье.
Лечение гриппа
В большинстве случаев гриппа достаточно симптоматического лечения, например, приема лекарств, уменьшающих боль, жар и кашель. Тем не менее вы можете предпринять определенные шаги, которые дополнительно помогут организму быстрее бороться с инфекцией и часто более мягко переносить болезнь.
Лучшее средство от гриппа – это хорошо спать и пить много жидкости.
Три составляющих правильного лечения гриппа:
- Покой. Врачи отмечают, что лучшее, что мы можем сделать во время болезни, – это дать организму большую дозу отдыха. В первую очередь стоит «лечь» и не подвергать себя факторам, которые могут ухудшить состояние.
- Противовирусные средства от гриппа.
- Безрецептурные лекарства. Пациентам, которые жалуются на головную боль и высокую температуру можно применять болеутоляющие и жаропонижающие средства.
- Домашние средства. Есть как минимум десяток домашних средств, которые положительно влияют на состояние во время болезни. Например, можно пить молоко с медом и чесноком, чай с малиновым соком, отвары бузины, липы и малины.
Некоторые постгриппозные осложнения требуют применения антибиотиков. Это имеет место, например, в случае маленьких детей, у которых вирусная инфекция провоцирует бактериальную инфекцию и поражает, например, ухо или носовые пазухи. Тогда антибиотик становится необходимым, но следует помнить, что он не повлияет на сам вирус гриппа, так как борется только с бактериями.
Профилактика гриппа
Профилактика гриппа в первую очередь включает рекомендации по предотвращению контактов с человеком, инфицированным вирусом гриппа. Однако мы не всегда знаем, что человек, с которым мы говорим, уже болен.
Что же делать, чтобы не заболеть гриппом? Чтобы увеличить вероятность избежать болезни, нужно сделать прививку. Вакцина снижает риск заражения гриппом и, если это все-таки это произойдет, смягчает его течение.
Помимо вакцинации, также очень важны в области профилактики, вопросы, связанные с надлежащей гигиеной, в частности, в отношении мытья и дезинфекции рук.
Люди, которые кашляют или страдают ринитом, должны прикрывать нос и рот при кашле или чихании, чтобы свести к минимуму риск заражения окружающих. Рекомендации по профилактике также предлагают избегать переполненных комнат и мест.
Не менее важно изолировать больного человека от здоровых, чтобы избежать или минимизировать риск распространения болезни.
Вакцинация от гриппа – кто может пройти вакцинацию?
Вакцинация против гриппа, как и другие прививки, требует медицинской квалификации, то есть подтверждения того, что человек может быть вакцинирован в этот день.
Врач,опрашивая и осматривая пациента, получает информацию о состоянии здоровья, хронических заболеваниях или снижении иммунитета. Вакцинацию следует отложить в случае тяжелой острой инфекции или обострения хронического заболевания.
Противопоказания к введению вакцины против гриппа
- аллергия на яичный белок;
- гиперчувствительность к любому компоненту препарата;
- тяжелые реакции на предыдущую прививку.
Также нельзя вакцинировать младенцев в возрасте до 6 месяцев. Поэтому очень важно, чтобы окружающие, особенно родители и старшие братья и сестры, были вакцинированы от гриппа и не стали источником инфекции для ребенка.




