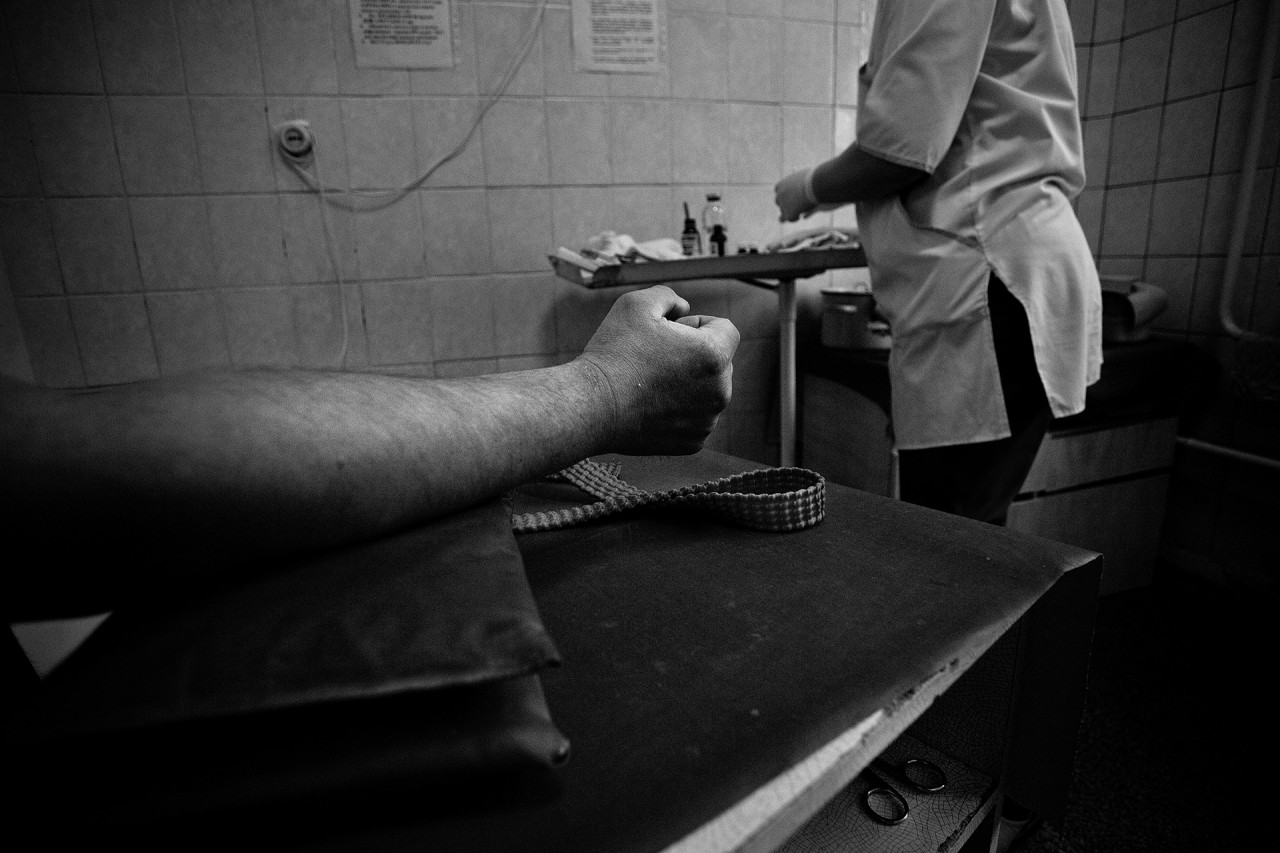
14 апреля 2021 00:33
Врачи призваны спасать жизни, а не губить их. Именно поэтому мы так свято верим им. Но как бы страшно это ни звучало, периодически всплывают новости о халатности медиков. Так, буквально на днях петербурженка умерла, не дождавшись помощи врачей городской больницы. И этот случай не единственный. ФАН составил топ-10 страшных врачебных ошибок, которые привели к смерти пациентов.
Плановая операция погубила 16-летнего подростка
Страшная история произошла в клинике Самарского государственного медуниверситета несколько лет назад. 16-летняя девушка, не выходя из комы, скончалась в больнице. Страдания юной жительницы Самары начались именно с ошибки врачей, девушке неправильно сделали операцию по восстановлению сухожилий. После этого подростку ежегодно приходилось ложиться на операцию по их подтягиванию. Плановой операции не суждено было пройти без эксцессов, девушке стало плохо, поврежденная нога сильно распухла. Было принято решение ампутировать конечность. Через несколько дней девушка впала в кому, так и не выйдя из нее. Через несколько недель ее не стало. В заключении врачей было указано, что причиной печального исхода операции послужил сепсис флегмона правого бедра. Затем к этому была добавлена некая инфекция родом из Южной Америки, которая и поразила юного пациента. Безутешные родители в такое объяснение смерти дочери не верят. Они уверены, что инфекция попала в кровь только во время последней операции, поэтому в трагедии виновны медики.
Погибла, не став мамой
В одной из больниц Волгоградской области погибла беременная женщина и ее нерожденный малыш. Судебное разбирательство по этому делу до сих пор не окончено. В семье, где произошла страшная трагедия, должен был родиться долгожданный сын. Внезапно будущей маме стало плохо, женщину госпитализировали в одну из больниц. Из результатов анализов врачи сделали вывод, что недомогание связано с «гриппом», что и начали лечить. Далее события разворачивались стремительно. У женщины открылось кровотечение, ее перевезли в перинатальный центр, где акушерами было принято решение провести преждевременные роды. В момент проведения кесарева сечения выяснилось, что ребенок мертв. А состояние пациентки ухудшалось с каждой минутой. Она потеряла больше 70% крови и впала в кому, из которой уже не вышла. Врачи объяснили такой исход операции почечной и печеночной недостаточностью и отеком головного мозга. Но в ходе расследования было установлено, что результаты анализов погибшей были подменены.
Упустили из виду травму маленького пациента
В Севастополе из-за отсутствия детального обследования погиб 8-летний мальчик. Сильный ушиб головы он получил, играя дома. Юного пациента доставили в одну из городских больниц, где ему был поставлен диагноз — сотрясение мозга. Во время обследования врачи проигнорировали жалобы мальчика на сильную боль, указав, что при таком диагнозе подобные ощущения — норма. Он поступил в травматологическое отделение. На следующее утро, в 6:50 утра, пришедшая проведать его мать нашла в палате бездыханное тело своего ребенка, врачей рядом не было. Однако врачи, попытавшись реанимировать ребенка, в свидетельстве о смерти указали время 7:45. Почему не было проведено МРТ и другое более серьезное обследование малыша, мать так и не знает. Возбуждено уголовное дело.
Запоздавшее лечение ОРВИ стало причиной смерти ребенка
В Красноярском крае погиб полуторагодовалый ребенок из-за халатности врачей. Во время первичного осмотра терапевт поставил малышу диагноз — ОРВИ (острая респираторная вирусная инфекция) и оставил на лечении в домашних условиях. Но через несколько дней состояние ребенка резко ухудшилось, его госпитализировали на скорой. В больнице у маленького пациента обнаружили пневмонию, его определили в палату для лечения. Но помощи ребенку так и не оказали, на следующий день он впал в кому и скончался. Двое из трех медиков признали вину в произошедшем, все трое были понесли наказание — лишение свободы от полутора до двух с половиной лет.
Хотел помочь, но совершил ошибку
В Ростовской области погиб мужчина от рук онколога. Для удаления полипа 54-летнему жителю региона пришлось обратиться в местный онкодиспансер, где ему должны были провести необходимую операцию. Процедура была проведена, но врач прижег электроножом наружную стенку кишечника и тонкой кишки. Эту ошибку онколог вовремя не обнаружил. У пациента начались резкие осложнения и ухудшения здоровья, после чего он скоропостижно скончался. Правоохранители доказали прямую связь между гибелью мужчины и врачебной ошибкой. Онколог понес наказание в виде нескольких лет лишения свободы и запрета на осуществление врачебной деятельности.
Проглядели самый важный диагноз — рак
Юная жительница Новосибирской области находилась на обследовании множества врачей более шести месяцев, однако ни один не разглядел самый главный недуг — рак. Изначально родителей школьницы насторожил пониженный гемоглобин и регулярный бронхит. Врачи порекомендовали пить витамины, насыщенные железом и вылечить кашель. Врач сменялся за врачом, в карте из-за почерка мало что можно разобрать, а с каждым месяцев девочке становилось все хуже, гемоглобин падал. Пройдя множество осмотров, врачи пропустили мимо глаз воспаление лимфоузлов в паху, затем появилась боль по всему телу и температура. Госпитализация ребенка не привела ни к чему, с ужасными анализами и высокой температурой девочка была выписана домой, но лучше в родных стенах ей не становилось. Врачи прикрывались бесплатной медициной, отправляли в платную клинику, но денег в семье не было. Только после того, как школьница жутко похудела и была уже на грани от болей и усталости, ей дали направление в онкологию, где и было диагностировано заболевание. Девочку не спасли, именно рак лимфоузлов и привел к трагедии. А в больнице матери ребенка так и сказали: «Мы так и знали, что вы у нас проблемные»!
Лечили от другой болезни
Житель столицы обратился за помощью в медицинское учреждение летом прошлого года. И стоит заметить, что консультацию врачей, лечение он получил, вот только лечили его не от того. Москвич регулярно посещал всевозможных врачей, медики скорой не верили в боли мужчины, поэтому в онкологию он не попадал, а лечили его от панкреатита. Изначально беспокойство вызвали боли в животе. В период с лета до осени сильно сбросил в весе. На очередном обследовании КТ в октябре внимание врачей привлекло новообразование в поджелудочной железе. Однако родственники пациента видели странное пятно еще в сентябре. Последующие анализы страшные опасения подтвердили, но врачи не били тревогу. Болезнь прогрессировала, мужчина еле передвигался, постоянно терпел жуткие боли в животе. Он ждал направления в онкоцентр, а его лечили «Но-шпой». Медики же утверждали, что срочной госпитализации не требуется, хотя кололи главе семейства обезболивающие. На руках у родственников, по сути, лежал умирающий человек, хотя сами они этого не понимали. Через некоторое время мужчина скончался. В заключении о смерти так и написали, что причиной смерти стало злокачественное образование.
Флюорография не помогла выявить рак легких
Житель Челябинской области несколько лет проходил процедуру флюорографии, но медики так и не обнаружили на снимках рак. Мужчина, переболевший много лет назад туберкулезом и снявшийся с учета, ежегодно проверял легкие. Так и последнее обследование показало, что его здоровье в норме, но уже спустя месяц он почувствовал сильную боль в спине, а через некоторое время появилась и отдышка. Сначала врачи диагностировали остеохондроз, но лечение от этого недуга не помогало. Только после рентгена было обнаружено, что в легком жителя челябинской области опухоль размером в 10 сантиметров. Уже в онкодиспансере медики объяснили, что опухоль невозможно было не увидеть. Оказалось, что врачи просто закрыли глаза на темное пятно в легком мужчины и поставили отметку в справке, что тот годен к работе. Пациента можно было бы спасти, но заболевание было слишком запущено.
Неожиданно скончался из-за неправильного лечения
В Москве после назначенного лечения
. Ребенок с детства был крайне болезненным, также у него наблюдалось замедленное умственное развитие. Родители делали все возможное, чтобы их сын жил полноценной жизнью. В какой-то момент ребенок почувствовал недомогание, была вызвана скорая помощь. Медики поставили диагноз и прописали лекарство, однако препараты не помогли, состояние ребенка только ухудшалось. На следующий день ребенка посетил врач-педиатр, был проведен осмотр и вновь назначено лечение. Родители исполнили все предписания, но через сутки ребенок скончался. После проведенной проверки в правоохранительных органах заключили, что врачи допустили оплошность, назначив неправильное лечение, что и привело к смерти мальчика.
Замерзшая беременность закончилась гибелью
Замерзшая беременность 43-летней женщины привела к ее гибели. Гинеколог, проводившая операцию по выскабливанию полости матки, повредила внутренние органы пациентки, что вызвало сильнейшее кровотечение. Женщина потеряла порядка двух литров крови. Она погибла, так и не придя в сознание. Судебно-медицинская экспертиза подтвердила, что причиной смерти женщины послужило повреждение матки в момент операции. Эксперты также подтвердили, что трагедии можно было избежать, если бы медики учли возраст пациентки и ее состояние здоровья.
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Томнюк Н.Д.
1
Мунин А.М.
2
Брюханов Н.Е.
2
Гапоненко В.О.
2
Данилина Е.П.
1
1 ФГБОУ ВО «Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого»
2 КГБУЗ «Красноярская межрайонная клиническая больница скорой медицинской помощи им. Н.С. Карповича»
По данным Всемирной организации здравоохранения ежегодно 0,7 % больных страдают от врачебных вмешательств. Цель исследования – на основании литературных данных проанализировать структуру врачебных ошибок, а также выявить наиболее частые причины их возникновения. Статья посвящена проблеме врачебных ошибок, допускаемых врачами как в постановке диагноза, так и в процессе лечения. Врачебным ошибкам противостоит клинический опыт врача, который формируется в течение многих лет по не изученным до настоящего времени законам. Наличие врачебных ошибок как феномена само по себе абсурдно, так как противоречит главному правилу всех медицинских работников – «не навреди». На фоне старения населения и хронизации многих заболеваний пациенты, страдающие только одним из заболеваний, встречаются все реже. Личность врача в лечебном процессе трудно переоценить. Слабость синтетического мышления является одной из причин полипрагмазии и преимущественно симптоматического лечения. Неуверенность приводит к отсутствию динамичности в понимании болезненного процесса, что в свою очередь приводит к длительному неэффективному лечению. Огорчает слабое понимание некоторыми врачами важности комплексного подхода в лечении пациента. Порой врачи лечат только лишь заболевание, забывая, что перед ними живой человек. Авторы подробно анализируют причины возникновения врачебных ошибок и дают рекомендации, как можно уменьшить их количество. Практика показывает, что полностью избежать врачебных ошибок невозможно, но можно научиться сводить к минимуму их число и последствия.
врачебные ошибки
причины врачебных ошибок
неправильный диагноз
полипрагмазия
медицина
диагностика
1. Дац А.В., Горбачёва С.М., Дац Л.С., Прокопчук С.В. Структура врачебных ошибок и выживаемость пациентов в отделениях интенсивной терапии // Вестник анестезиологии и реаниматологии. 2015. Т. 12. № 4. С. 44–49.
2. Савощикова Е.В. Дефекты оказания медицинской помощи: правовые последствия профессиональной некомпетентности // Российский журнал правовых исследований. 2018. Т. 12. № 4. С. 64–69.
3. Морозова А.М. Врачебная ошибка в хирургической практике // Современный ученый. 2018. Т. 12. № 5. С. 308–314.
4. Махамбетчин М.М. О врачебных ошибках // Здравоохранение Российской Федерации. 2018. № 62. С. 323–329.
5. Султангалиева Д.А. Современные критерии ограничения компетенций пациента: категории и группы с позиции биоэтики // Международный журнал экспериментального образования. 2017. № 4. С. 184–185.
6. Лесниченко А.М. Врачебная ошибка // Вопрос науки и образования. 2018. Т. 12. № 9. С. 66-78.
7. Strepetova V.D., Ten A.R. Medical errors. Colloquium-journal. 2019. Vol. 12. No. 6. P. 68–70.
8. Засыпкина Е.В. К вопросу о врачебных ошибках: методология и критерии определения // Бюллетень медицинских интернет-конференций. 2016. Т. 12. № 6. С. 243-247.
9. Paul Greve. Medical malpractice claim trends in 2017. Healthtrek. 2017. [Электронный ресурс]. URL: https://www.wtwco.com/en-US/insights/2017/06/insights-healthtrek-medical-malpractice-claimtrends-in-2017 (дата обращения: 14.01.2022).
10. Доскин В.А., Деринова Е.А., Картоева Р.А., Соколова М.С. Врачебные ошибки и конфликтные ситуации в клинической практике // Клиническая медицина. 2014. Т. 12. № 4. С. 57–63.
11. Jiaquan Xu, Sherry L. Murphy, Kenneth D. Kochanek. Deaths: final data for 2013. National Vital Statistics Reports. 2016. V. 64(2). Р. 1-119.
12. Чурляева И.В. О криминализации врачебной ошибки в уголовном законодательстве Российской Федерации // Юристъ – Правоведъ. 2018. № 4. С. 147–151.
13. Топчиев П.М., Хитров Д.И. Сущность и проблема решения врачебной ошибки // Бюллетень медицинских интернет-конференций. 2015. № 5. С. 835.
14. Батюкова В.Е. Об ответственности врачей за допущенные ошибки // Государственная служба и кадры. 2019. Т. 12. № 1. С. 108–110.
15. Варданян Г.Д., Аветисян Г.А., Джаноян Г.Дж. Врачебные ошибки: современное состояние проблемы // Медицинская наука Армении. 2019. Т. 59. № 4. С. 105–120.
16. Ерошина Т.А., Столяров Э.В. Проблема врачебной ошибки в свете учения о познании И. Канта // Личность в меняющемся мире: здоровье, адаптация, развитие. 2015. № 2. URL: http://humjournal.rzgmu.ru/upload-files/01_Eroshina_Stolyarov_2015_02.pdf (дата обращения: 14.01.2021).
17. Махамбетчин М.М. Врачебная ошибка и наказание несовместимы // Клиническая медицина. 2015. № 5. С. 72–76.
18. Ялалетдинова И.Р. Врачебная ошибка // Аллея науки. 2017. № 16. С. 686–689.
19. Дыбец А.А. Ответственность за врачебную ошибку // Наука через призму времени. 2017. № 8. С. 65–70.
20. Смирнов А.В. Врачебные ошибки в социальном и этическом измерении // Научно-медицинский вестник центрального Черноземья. 2015. № 60. С. 64–69.
21. Колоколов Г.Р. Врачебная ошибка и ее место в структуре неблагоприятных последствий лечения (ятрогений) // Вопрос современной юриспруденции. 2015. № 45–46. С. 74–78.
22. Кулькина И.В. Вопросы ответственности за врачебную ошибку // Сборник трудов конференции. 2015. С. 80–84.
23. Кирова Т.А. К вопросу об эффективности исполнения наказания в виде лишения права заниматься медицинской деятельностью // Медицинское право: теория и практика. 2015. № 1. С. 238–243.
24. Кунц Е.В. Проблемы отграничения преступного деяния врача и врачебной ошибки // Сборник трудов конференции. 2017. С. 92–95.
25. Савощикова Е.В. Причинение вреда жизни или здоровью пациента в порядке «врачебной ошибки» – понятие и классификация // Успехи современной науки и образования. 2016. № 12. С. 14–19.
26. Шмаров Л.А. Логический анализ понятия «медицинская ошибка» // Судебно-медицинская экспертиза. 2018. № 61. С. 61–63.
27. Нагорная И.И. Неосторожность медицинского работника при причинении вреда здоровью или смерти пациенту // Российский юридический журнал. 2017. № 4. С. 81–90.
28. Ерохина А.В., Доника А.Д. Современный контент автономии и ответственности в клинической медицине // Международный журнал экспериментального образования. 2017. № 14. С. 53–54.
29. Айвазян Ш.Г., Доника А.Д., Элланский Ю.Г. Общая врачебная практика как предмет исследования социологии медицины М.: Издательский дом Академии Естествознания, 2017. 116 с.
30. Асаев И.В. Врачебная ошибка в современной медицинской практике // Сборник трудов конференции. 2019. С. 334–338.
Врачебные ошибки и непрофессионализм медработников приводят к более чем 70 тыс. случаев осложнений каждый год, а случаи смерти бывают даже при использовании простых лекарств и медоборудования, начиная от неосторожного использования каталок и заканчивая ошибками во время операций [1]. По данным Всемирной организации здравоохранения ежегодно 0,7 % больных страдают от врачебного вмешательства. Также нельзя оставить без внимания тот факт, что на каждую отрасль медицины есть свой процент медицинских ошибок. Лидером в данном рейтинге являются хирургические вмешательства – 25 % [2]. В России статистика по данному вопросу не ведется. Это связано с тем, что в законодательстве нашей страны нет понятия «врачебная ошибка». Проблема весьма актуальна в современном мире, поскольку затрагивает не только сферу здравоохранения, но и правовой аспект как пациента, так и врача. Данное явление встречается повсеместно [3].
На основании литературных данных проанализировать структуру врачебных ошибок, а также выявить наиболее частые причины их возникновения.
Материалы и методы исследования
Проведен поиск в базах данных Pubmed, Web of Science, Scopus, eLibrary и академии Google, используя следующие ключевые слова: врачебные ошибки, причины врачебных ошибок, неправильный диагноз, полипрагмазия, медицина, диагностика. Исключены статьи с дублирующей информацией. Всего найдено 63 статьи, из них релевантных – 32 статьи.
Результаты исследования и их обсуждение
Как показывает практика, полностью избежать врачебных ошибок нельзя, но можно научиться сводить к минимуму их число и последствия [2]. Неизбежность врачебных ошибок определяется спецификой клинического мышления, заключающегося в отсутствии в нем однозначных решений, вследствие чего клинический диагноз может содержать определенную долю гипотезы [1, 2]. Многие авторы считают, что термин «врачебная ошибка» следует заменить на «невиновная ошибка». Однако с юридической точки зрения данные понятия не являются синонимами [4]. Наличие врачебных ошибок как феномена само по себе абсурдно, так как противоречит главному правилу всех медицинских работников – «не навреди» [5].
Врачебным ошибкам противостоит клинический опыт врача. Он формируется, к сожалению, только в течение многих лет по не изученным до настоящего времени законам [6, 7]. Клиническая медицина характеризуется недоразвитостью, которую можно объяснить недостаточным вниманием клиницистов и системы обучения врачебной профессии к теории диагностики. Знание патологии и владение теорией диагноза могут восполнить недостатки клинического опыта врача, предостеречь пациентов от многих ошибок [3]. Важно, что все люди разные, и конкретные клинические случаи должны рассматриваться с учетом основных клинических рекомендаций, а также дополнительных приказов по маршрутизации [7].
Чаще все же говорят об ошибках диагностики. К примеру, распознавание опухоли желудка или инфаркта миокарда достаточно определено, и это, в меньшей степени, относится к дефектам хирургического лечения, которые выявить относительно проще [8, 9]. С ошибками в лечении все гораздо сложнее. Исключая грубые дефекты, взгляды на лечение той или иной болезни у представителей различных школ отличаются. Это касается отношения к всевозможным методам, тактикам, рекомендациям применения или неприменения различных лекарств, диет, физиотерапии и т.д. [10]. Одни и те же болезни по-разному лечатся в разных странах и даже в разных клиниках одного и того же региона [11, 12]. Тем не менее заключение об ошибочном лечении возможно на основе обширных в стране установок. Любопытные данные обнаруживаются при анализе приема больных в поликлиниках [13]. Выявлены ошибки в диагностике и лечении у каждого третьего-пятого пациентов в разных группах болезни [14]. В стационарах, по тем же данным, эти ошибки обнаруживаются не реже, но они несколько иного характера. Так, в поликлиниках не всегда мотивированно заменяют один медикамент другим, а в стационарах наблюдается другая картина: назначенное лекарство могут давать со дня поступления и до самой выписки, хотя надобности в этом и нет [15].
Возникает вопрос: каковы же причины ошибок? Ответить на прямой вопрос довольно сложно. Здесь уместно вспомнить, что включает в себя весь лечебный процесс. Условно можно выделить четыре главных направления: диагностика основного заболевания, недооценка хронических сопутствующих заболеваний и осложнений, отсутствие преемственности в лечении больного и ошибки в самом лечении [16–18].
Таким образом, ошибка диагностики – это неспособность к концептуальному мышлению в распознавании конкретного заболевания, которая оборачивается хаотичным лечением. По существу, к этой группе можно отнести недооценку сопутствующих заболеваний и осложнений [19]. На фоне старения населения и хронизации многих заболеваний пациенты, страдающие только одним из заболеваний, встречаются все реже [20]. На сегодняшний день множественность болезней присуща не только больным пожилого и старческого возраста, но и многим молодым [21]. К сожалению, современная система подготовки врачей мало учитывает это обстоятельство, отсюда и нередкие случаи лечения, например, без учета уровня артериального давления, состояния печени, наличия сахарного диабета, состояния других органов и систем [22].
Недостаточная преемственность, как причина дефектов в лечении, отмечается в дублирующих системах территориальной и ведомственной медицины, но особенно между врачами разных специальностей [4]. При этом необходимо иметь в виду не только прямую, но и обратную связь. Например, много споров возникает в лечении язвенной болезни между хирургами и терапевтами: хирурги выступают за активные действия, а терапевты являются сторонниками выжидательной тактики. В результате резко увеличилось количество пациентов с перфорациями и кровотечением как осложнениями хронических язв [5]. Относится это и к преемственности лечения в поликлиниках после выписки больного из стационара [23]. Всем хорошо известен афоризм: кто хорошо диагностирует, тот хорошо лечит. Безусловно, правильно установленный диагноз – предпосылка «адекватного» лечения. Но и при распознанной болезни возможно её неправильное лечение.
Собственно, ошибки в лечении, как вообще врачебные ошибки, могут иметь в своей основе объективные и субъективные причины [7, 24]. Однако грань между ними относительна и не всегда отчетлива. К объективным факторам можно отнести отсутствие необходимых медикаментов, хотя и в этом случае могут оказываться субъективные обстоятельства.
Если при неправильной диагностике большой процент ошибок вызывается субъективными причинами, то при ошибочном лечении их удельный вес – подавляющий [24]. Обычно при этом всё сводят к врачебному незнанию, забывая о таких факторах, как особенности личности и мышления врача.
Исходная врачебная специальность во все времена несет в себе философскую нагрузку. Врач в определенной и достаточно большой мере является философом, так как в повседневной диагностической практике ему приходится решать вопросы, требующие владения аналитическим, пространственным и концептуальным мышлением [19, 22]. Поставив больному диагноз, врач лечит его и наблюдает за ним. Он всегда учитывает широкий круг неожиданностей, и это необходимо для защиты от врачебных ошибок.
Философский аспект в работе врача обнаруживается в следующих положениях: знании свойств, характерных для всех без исключения симптомов, синдромов и диагнозов; знании, что в медицине нет абсолютно специфических симптомов и синдромов, а диагноз в определенной степени является гипотезой [25]. Врач систематически занимается проверкой диагностических гипотез, выстраивает план дифференциального диагноза, размышляет далеко за пределами частной формы патологии, используя важнейшие законы логики, философии, общей патологии и в достаточной мере владеет ими в процессе размышления над клинической картиной [18]. Таким образом, данные факторы определяют содержательность творческой личности и творческого характера труда врача-клинициста. Это дает основание гордиться своей профессией, носящей на себе особую печать благородства. Именно этим, несмотря на трудности и ошибки, медицина привлекает молодых людей, наполненных жизненной силой служения людям и, конечно же, ожиданием достойной оценки обществом своего труда [26].
Корни незнания прежде всего в том, что высшая школа не учит будущих врачей систематически учиться. Усовершенствование — это прежде всего самоусовершенствование. Молодой специалист переоценивает только что полученные знания, врач со стажем – свой опыт. И тот и другой забывают, что информация имеет неодолимую «привычку» устаревать [16].
Личность врача в лечебном процессе трудно переоценить. Слабость синтетического мышления является одной из причин полипрагмазии и преимущественно симптоматического лечения [27]. Неуверенность приводит к отсутствию динамичности в понимании болезненного процесса, что в свою очередь приводит к длительному неэффективному лечению. Между тем, помимо знания и понимания всего комплекса взаимоотношений, необходимо уметь подстраиваться под психологическое состояние пациента, учитывать разные аспекты его состояния здоровья, возраста, пола и т.д. К слову сказать, именно это, по высказыванию С.Н. Боткина, занимает важное место в системе подготовки врача [28].
Огорчает слабое понимание некоторыми врачами (особенно узких специальностей) важности комплексного подхода в лечении пациента. Порой врачи лечат только заболевание, забывая, что перед ними живой человек. Именно комплексный подход к здоровью пациента поможет избежать такого распространенного явления, как полипрагмазия [29]. Тенденция такова, что большинство врачей упускают из вида диетотерапию, реабилитацию, физическую активность человека, хотя все эти направления терапии являются важным составляющим общего здоровья населения. Диету обычно упрощают, сводя все, независимо от болезни, к запрету острых, жареных и жирных блюд, в итоге – не есть ничего вкусного. То же самое можно отметить и в применении физиотерапии. Она чаще применяется при болезнях опорно-двигательного аппарата и крайне редко в кардиологии, гастроэнтерологии, пульмонологии. Забывают терапевты и хирурги о лечебной физкультуре, санаторно-курортном лечении, как профилактике многих заболеваний, а ведь именно грамотный подход к профилактике позволяет избежать хронизации процесса, что, в свою очередь, также является пусть не халатным обращением, но совершенно точно упущением со стороны медицинских работников.
На сегодня нужно отметить, что имеется много ошибок в фармакотерапии. Никак не прививается разумное начало: где можно лечить без лекарств, лучше их не использовать [30]. Особенно распространена полипрагмазия, увеличение частоты функциональных расстройств нервной системы. Больные обращаются к нескольким врачам, получая от них различные рекомендации.
Неудовлетворительно знают терапевты, хирурги и другие специалисты диапазоны дозировки лекарств, их совместимость, побочные эффекты, противопоказания, особенности применения у людей пожилого возраста, беременных и детей [27]. Не случайно в наше время заговорили о все более опасной терапии. Хотелось бы еще отметить несомненные успехи анестезиологии и реаниматологии, которые порождают у отдельных врачей, чаще хирургов, эйфорическую веру в действенность оперативного вмешательства как такового, без учета фона, на котором оно проводится. К сожалению, даже при отсутствии ургентности приглашают консультанта только после проведенной операции, когда наступают осложнения. Умирает такой больной не от операции, которая технически проведена безупречно, а от болезни внутренних органов, состоянию которых не придали должного значения.
Нельзя не затронуть тот момент, когда лечение задерживается по вине других специалистов и вмешиваться приходится уже по жизненным показаниям [23]. Нет надобности доказывать, что прогноз при этом ухудшается или оказывается неблагоприятным.
Заключение
Как же уменьшить число ошибок при лечении? Прежде всего, этой проблеме нужно уделить больше внимания при повышении квалификации врачей. В медицине, как вообще в жизни, негативные примеры педагогически более конструктивны, чем позитивные. Как отметил А.Ф. Билибин, хороший врач отличается от плохого тем, что первый знает, как не надо лечить.
Таким образом, при обсуждении общих принципов лечения и допускаемых при этом ошибок следует учитывать влияние специализации, стремление к усовершенствованию, что должно помочь врачу и начинающему, и опытному противостоять врачебным ошибкам, а также уменьшить негативное влияние неизбежных врачебных ошибок на здоровье пациентов.
Библиографическая ссылка
Томнюк Н.Д., Мунин А.М., Брюханов Н.Е., Гапоненко В.О., Данилина Е.П. ВРАЧЕБНЫЕ ОШИБКИ И ИХ ПРИЧИНЫ // Международный журнал прикладных и фундаментальных исследований. – 2022. – № 1.
– С. 51-55;
URL: https://applied-research.ru/ru/article/view?id=13345 (дата обращения: 04.06.2023).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Людям свойственно ошибаться. Эта античная мудрость учит толерантности и всепрощению. Но как быть, если чья-то некомпетентность ставит под угрозу самое ценное, что у нас есть, — здоровье? Имеет ли право на ошибку тот, кто избрал профессией заботу о нем? В медицинском сообществе уверяют: доктора — тоже люди, а значит, как и все, заслуживают снисхождения. Пациенты, столкнувшиеся с просчетами медиков, придерживаются другого мнения — огрехи врачей обходятся слишком дорого. Дороже всего на свете. Ведь зачастую речь идет не о деньгах, а о самой жизни.
«Диагноз рак маме поставили, когда ей было 57 лет, — с трудом справившись с волнением, начинает рассказ Елена Михайлова из Твери. — Это было как гром среди ясного неба. Мама жила в одном из райцентров Тверской области — Зубцове. И злокачественное образование у нее обнаружили там, в местной поликлинике. Сказали, надо ехать в Тверь, в онкодиспансер, чтобы провести более детальное обследование».
По словам Елены, тверские онкологи диагноз подтвердили, но, насколько возможно, успокоили: «Первая стадия. Без метастазов. Хорошо, что вовремя обратились». Сделали операцию. Вместе с опухолью удалили женские органы, где и выявили новообразование. «Уточнили диагноз: аденосаркома, — вздыхает Елена, вспоминая пережитое. — Лечащий врач, практикующая более 30 лет, заметила, что это заболевание очень редкое. За все время она сталкивалась с ним буквально два-три раза. Доктор призналась, что не знает точно, какую послеоперационную терапию следует назначить в нашем случае. В результате выбрала радиологию».
Через два месяца мама Елены вновь приехала в Тверь. В онкодиспансере провели стандартное обследование — гинеколог, маммолог, самые простые анализы — кровь, моча и так далее. Не найдя никаких противопоказаний, начали курс облучения. «Пройдя его, мама вернулась в Зубцов. Дополнительных исследований, которые могли дать более полное представление о ее состоянии, не назначили и не порекомендовали. Ни компьютерной, ни магнитно-резонансной томографии не сделали», — уточняет дочь.
Девушка прерывает рассказ, чтобы справиться с нахлынувшими чувствами. «Как же я корю себя за это! — проглотив подступившие слезы, в сердцах восклицает она. — Если бы я тогда знала, что от этого зависит мамина жизнь… Понимаете, в тот момент о раке я знала столько же, сколько и все. Кто с этим не сталкивался. У меня не было оснований не доверять врачам, ставить под сомнение их слова и перепроверять все самостоятельно. Это теперь я эксперт в этой области. К сожалению».
Через некоторое время мать Елены почувствовала себя хуже: появились боли внизу живота, стало трудно находиться в вертикальном положении, все время хотелось прилечь.
Вскоре она заметила, что у нее растет живот. А вес, наоборот, стремительно снижался. Женщина опять приехала в Тверь. В онкодиспансере ее осмотрели и уверили, что ничего страшного не происходит.
«Послеоперационные спайки, нормальное явление — констатировала доктор. — Езжайте домой, через три месяца вернетесь на плановое обследование». При этом, по словам Елены, в карточке матери записали: «Сильно похудела, состояние ухудшилось». Тем не менее врач снова не назначила КТ или МРТ.
«Маму лечили на глаз. В лучшем случае на ощупь, — сокрушается дочь. — Как выяснилось впоследствии, так же и диагноз поставили. Да и операцию выполнили спустя рукава».
Самочувствие ухудшалось. Усилились боли, продолжал увеличиваться и живот. В зубцовской поликлинике обследовали все что можно — желудок, печень, почки. На это ушли месяцы. В данном случае — бесценные.
Только оказавшись в кабинете хирурга, она услышала, что ей срочно нужно ехать в Тверь на компьютерную томографию брюшной полости и органов малого таза.
«Результаты КТ повергли в ужас. Оказалось, что онкологические процессы не только не остановились, а развиваются катастрофическими темпами, — переходит Елена к самой шокирующей части повествования. — Появились метастазы — в брюшной полости и большом сальнике, который во время операции маме почему-то не удалили. Его требуется убирать в обязательном порядке. В любом случае. Нам подтвердили это все онкологи, с кем мы потом общались. Да и я сама, утратив доверие к врачам, прочитала об этом в обычном медицинском справочнике».
«Мы подарили вам два года»
Показав результаты КТ лечащему врачу, Елена и ее мать услышали, что помочь им теперь, к сожалению, невозможно. Единственное, что предложили, — откачать жидкость.
«Онкологические процессы сопровождаются накоплением жидкости, которая не выводится из организма обычным путем. Именно поэтому у мамы и рос живот», — поясняет дочь. По ее словам, осознав, что на этом уровне разговор закончен, они настояли на онкоконсилиуме.
«Одна из участниц консилиума сказала фразу, которая навсегда врезалась мне в память: «Вы прожили два прекрасных года (столько времени прошло с момента обнаружения онкологического заболевания. — Прим. ред.). Чего вы от нас еще хотите?» — продолжает Елена после паузы. — Но все-таки назначили химиотерапию».
Дочь вспоминает, как тяжело дался маме этот курс. Около полумесяца она не могла даже толком стоять. Когда немного полегчало, приняли решение бороться до конца. Взяв у тверских медиков результаты всех исследований — стекла, блоки, карту больного, — мать и дочь отправились в Москву, в Российский онкологический центр имени Блохина.
«Знаете, мы побаивались туда обращаться. Думали, если в Твери столько больных, что врачам некогда уделить должное внимание каждому, то что же там? К ним ведь со всей страны едут, — делится воспоминаниями Елена. — Однако, оказавшись в институте, я с удивлением обнаружила, что может быть и по-другому. К нам отнеслись с предельным вниманием и даже, чего я вообще не ожидала, сочувствием. Впервые за все время маминой болезни».
Когда «на Каширке», как в народе называют онкологический институт, изучили все имеющиеся и провели собственные исследования, выяснилось, что история болезни Лениной матери началась с ошибки. Дальше — больше. Ошибок.
«Диагноз с самого начала поставили неверно. У мамы была не аденосаркома, а карциносаркома, — говорит Елена. — Тоже ничего хорошего, но не так страшно. Нам объяснили, что в этом случае в качестве послеоперационной терапии применяют не радиологию, а гормоны. Но самое главное, операцию маме выполнили неадекватно».
По словам девушки, главный просчет, повлекший ухудшение состояния, — игнорирование хирургом большого сальника. Елена уточняет, что этот орган как губка впитывает в себя все вредоносное. Если бы его вовремя убрали и назначили правильную терапию, от болезни не осталось бы и следа, уверены московские врачи. Если бы правильно диагностировали, если бы адекватно прооперировали, если бы применили верную терапию…
«Прошлой весной мамы не стало, — Елена больше не сдерживает слез. — Хотя в Москве, а потом и в Орле, где мы продолжили лечение, медики сделали все возможное. За два года, пока мы пребывали в неведении относительно ее истинного состояния, болезнь достигла четвертой стадии. Было уже поздно».
Лена рассказывает, что, узнав о четвертой стадии и целом ряде допущенных ошибок, она пошла к лечащему врачу. Просто спросить, как так получилось? Почему ее мать, придя в больницу на первой стадии, перенеся операцию и выполняя все предписания врачей, сейчас находится при смерти. Напомнила доктору ее же слова, сказанные в начале их страшного пути: «Хорошо, что вовремя. Все будет хорошо».
«Как же так? Кто поставил неверный диагноз?» — задала Елена прямой вопрос. В ответ услышала: «Ну я. Я поставила диагноз. Так мне тогда показалось». Дальнейший разговор был бессмысленным: «О чем разговаривать с врачом, который ставит диагноз на основании того, что ей кажется? Да и вину свою, пусть и косвенно, она, получается, признала».
Понятно, что врачи бывают разные — хорошие и плохие, добрые и злые, внимательные и безразличные. Хотя в этой области такие человеческие качества, как чуткость и желание помочь должны быть определяющими. Еще на этапе выбора профессии. Если не любишь людей, то вряд ли стоит заниматься медициной. Но главное, человек, называющий себя доктором, обязан помнить, что одно его слово способно подарить надежду или разом лишить ее.
«С онкологией я живу больше 20 лет. У меня редкий вид рака, который не дает метастазов. Можно сказать, мне повезло», — грустно улыбается другая жительница Твери, пенсионерка Лариса Анатольевна (имя изменено). Разговаривая с этой дамой, невозможно не отметить ее шарм: стройная фигура, благородная осанка и лучистые глаза. Трудно поверить, что эта уверенная в себе женщина много лет живет на преодоление. Она перенесла 16 сложнейших операций. Каждая из них могла закончиться ампутацией конечности. Всякий раз, ложась под нож, Лариса Анатольевна не знала, какой она увидит себя в зеркале, выйдя из наркоза.
«Я даже представляю научный интерес, — не без гордости продолжает она. — Врачи института Блохина, у которых я наблюдаюсь последние годы, говорят, что мой случай поможет разработать новые методы борьбы с этой разновидностью опухолей». За время болезни она не то чтобы привыкла к ней, но научилась существовать в этом состоянии. Однако редкость ее недуга имеет и обратную сторону: медики не знают наверняка, что будет дальше. Есть вероятность, что в любой момент новообразование переродится, и тогда не исключены метастазы.
«Конечно, я знаю об этой угрозе и всегда помню. Поэтому, проходя плановое обследование, очень нервничаю. Накануне не могу уснуть. Да что греха таить: разные мысли в голову приходят, — признается Лариса Анатольевна. — Готовясь к операции, я также должна пройти всех врачей и определенные исследования, в том числе и КТ».
Как-то раз она сделала КТ в одной из частных клиник Твери. Расшифровкой диска занимался работающий здесь же врач — мужчина средних лет. «Придя за результатами, я, естественно, поинтересовалась: все ли в порядке? Услышав ответ, осознала, что не могу сдвинуться с места. Даже не взглянув на меня, доктор бросил: «У вас метастазы в легких. А как вы хотели? С двадцатилетним-то раком?»
«Как дошла до дома — не помню. Я же знаю, что онкопроцессы в легких — это все. Приговор. Почти без отсрочки. Немного придя в себя, начала потихоньку давать последние распоряжения родным. Они, конечно, тоже впали в состояние анабиоза. Честно говоря, мы вообще не понимали, что делать дальше», — делится пережитым Лариса Анатольевна.
Ее направили в местный тубдиспансер. Там, взглянув на расшифровку КТ, назначили сильнодействующие препараты и велели встать на учет.
«Сказали, что диагноз под вопросом. Предложили провести пробное лечение. Мол, если что-то есть, то поможет, а нет, то и ладно. Таблетки я принимать не стала. Не знаю почему. Какое-то внутреннее чутье. Естественно, искала врачей, с которыми можно было проконсультироваться», — продолжает рассказ женщина.
Удалось попасть на прием к знающему пульмонологу. Та сообщила, что пробное лечение в качестве метода диагностики — чушь и признание собственной некомпетентности. Посоветовала полное обследование и направила в Подмосковье — в одну из специализированных клиник.
«Оттуда я вышла другим человеком, — со свойственным ей юмором говорит Лариса Анатольевна. — То есть самой собой. А не безвольной развалиной, в которую в одночасье превратилась после того злополучного КТ. Вывернув меня наизнанку, подмосковные врачи не подтвердили страшный диагноз. В легких были незначительные изменения, но, скорее всего, это последствия перенесенных в детстве пневмоний. Принять их за метастазы мог только дилетант».
«Разбираться» с доктором, который безапелляционно и, как выяснилось, безосновательно вынес ей смертный приговор, она не стала. И родным запретила. «Не хочу никаких скандалов. На войну у меня попросту нет сил. Они очень нужны мне для другой борьбы — с болезнью».
«Врачебные ошибки всегда были, есть и будут, — подключается к обсуждению проблемы член Общественной палаты и Общественного совета при Министерстве здравоохранения Тверской области Игорь Алышев. — Поверьте, я сам врач и знаю, о чем говорю. Это пресловутый человеческий фактор. Его не победить ни судами, ни уголовным преследованием. К сожалению, в медицину не всегда идут по призванию. А в этой профессии иначе сложно. Почти никак».
Он отмечает, что доктор, безусловно, обязан быть профессионалом. Настоящим. Его знания, опыт и навыки должны не только соответствовать современным требованиям, но и постоянно совершенствоваться. «Причем умный врач заботится о профессиональном уровне сам. Без указки руководства. А как по-другому? Это же его репутация, — подчеркивает Алышев. — Возможностей сейчас для этого множество.
В наше время, чтобы найти научную статью по нужной теме, приходилось ехать в специализированную библиотеку, выписывать медицинские журналы. Об опыте зарубежных коллег мы узнавали только на конференциях. Теперь все, что необходимо, есть в интернете. Только не ленись. Да, чтобы приобщиться к мировому опыту, нужно знать хотя бы английский. Так учи! Это же тебе нужно, для профессионального роста и самоуважения».
Член ОП сетует, что на практике о постоянном повышении своей квалификации заботятся очень немногие. «Не хотят. Говорят, за такую зарплату я и так много знаю. Тогда я спрашиваю, зачем ты пришел в медицину? Деньги зарабатывать? Иди в бизнес. И напоминаю, что нашим медикам всегда платили по минимуму. При этом хороший врач плохо никогда не жил. Известная формула «народ прокормит» работала во все времена, но была применима лишь к настоящим докторам».
Игорь Алышев говорит, что к нему, как к члену ОП, часто обращаются за помощью. В основном по медицинской части. Нередко речь идет о врачебной некомпетентности, чаще — о бездушии. «Это еще одна больная тема — утрата милосердия. К сожалению, в наше время это понятие в медицинской среде отмирает. Хотя именно оно когда-то было в основе профессии», — сокрушается он.
Общение с пациентом — важнейший элемент процесса лечения, добавляет Алышев. Люди и так достаточно ранимы, а больные — вдвойне. «Нужно сто раз перепроверить, прежде чем сообщить человеку страшный диагноз. Настоящий доктор всегда и все ставит под сомнение, не стесняется просить совета у коллег. Но, даже удостоверившись в правильности вердикта, врач должен посоветоваться с родными: стоит ли открывать пациенту всю правду. И уж точно не лепить в лоб про метастазы, которых нет», — возмущается общественник.
Он уверен, что милосердию нужно учить. Со студенческой скамьи.
«Сейчас я хлопочу об открытии в Твери комплексного центра паллиативной помощи. Было бы правильно направлять туда на практику наших студентов-медиков. Помогая людям на пороге жизни и смерти, они пробудят в себе человечность. По-моему, это лучший урок добра, усвоив который будущие врачи просто не смогут относиться к больным без сочувствия».
ГБОУ ВПО Саратовский ГМУ им. В.И. Разумовского Минздрава РФ Кафедра иностранных языков
Врачебные ошибки и их причины
Медицинская ошибка – это предотвратимое неблагоприятное влияние медицинского ухода, так или иначе вредное для пациента. Ошибка может состоять в неточности или неполноте диагностики или лечения заболевания, травмы, синдрома, режима, инфекции или другого повреждения. Медицинская ошибка возникает, когда медицинский работник выбирает неправильный метод лечения или ненадлежащим образом выполняет необходимое лечение. Врачебные ошибки часто описываются в здравоохранении как человеческие ошибки.
Некоторые выявленные причины медицинских ошибок:
1. Ошибки толкования. Например, передозировка химиотерапии в связи с неправильным толкованием назначений врача. В других случаях происходит путаница лекарств с наркотическими средствами ввиду схожести их названий.
2. Рост специализации и фрагментации здравоохранения. Чем больше людей будет вовлечено в лечение пациента, тем больше вероятность, что будет упущена важная лечебная информация.
3. Человеческие ошибки, связанные с переутомлением и измождением врача. За годы работы в больнице интерны, врачи и медсестры связывали ошибки в лечении пациентов с долгими часами работы и с недостаточной продолжительностью сна.
4. Производственные ошибки. Например, когда продукты крови были неправильно маркированы, в результате чего пациенту переливалась кровь несовместимая с его группой крови.
5. Неисправности оборудования. Типичный пример неисправного оборудования — внутривенный насос с неисправным клапаном, который доставил бы в вену большое количество препарата за короткий период времени.
6. Диагностические ошибки. Неправильно диагностика болезни может привести к выписке врачом неправильного типа лечения. Ошибки в интерпретации диагностических снимков приводят к хирургическим операциям на здоровых частях тела пациента. Другая распространенная форма диагностической ошибки – бездействие при аномальных результатах исследования.
7. Плохо спроектированные здания и сооружения. Например, коридоры, заканчивающиеся резкими, прямыми углами увеличивают вероятность падения или столкновения пациентов.
Список использованных сайтов
1. http://en.wikipedia.org/wiki/Medical_error
2. http://en.citizendium.org/wiki/medical_error
3. http://www.surgeryencyclopedia.com/La-Pa/Medical-Errors.html
-
16. 07. 2015 -
Дефекты образования, ампулы одного цвета, нехватка воли: врачи рассказали Дарье Саркисян о своих фатальных ошибках и объяснили, как их количество можно снизить
К. А., педиатр
«Мои первые и, пожалуй, самые яркие ошибки были еще в университете. После третьего курса я устроилась работать медсестрой. Меня взяли, даже не проверив мои навыки. Мне нужно было поставить капельницу одному пожилому раковому больному — казалось, дотронешься до него, и он рассыплется. Я ни разу не колола в вену: ни на тренажере, ни на крепком человеке. А мне просто сказали: «Иди и делай. Все мы так начинали, и ты на практике научишься», — никого со мной не послали. После моих попыток у пациента были огромные гематомы на обеих руках, и возможности поставить капельницу просто не осталось. Меня отругали, сказали: «Что же ты такая безрукая. Уйди». И я даже не видела, что они потом делали. С тех пор я ни разу не колола в вену. Я врач с восьмилетним стажем, и это стыдно.
Конечно, это в первую очередь проблема системы образования. Я считала: меня учат всему, что мне понадобится, и я училась хорошо. Но, как выяснилось, если у тебя нет возможности ходить по различным кружкам в университете, ты оказываешься абсолютно неподготовленным. Старшие коллеги не поддержали меня и не помогали мне, когда я первый раз выполняла манипуляцию. Выходит, то, что случилось, это не вина кого-то одного, это комплексная ответственность. Тем не менее, трудно не винить себя: ты своими руками навредил кому-то. В итоге, я сознательно стала работать в той области, где минимум практических вещей.
Когда я начала работать педиатром, мои ошибки стали связаны с недостатком знаний. Например, на приеме у меня был с лихорадкой неясного происхождения ребенок, не привитый от пневмококковой инфекции. По международным стандартам он должен получить дозу антибиотика цефтриаксона, поскольку есть вероятность заражения крови бактериями. Я не назначила его, потому что не знала, строгая ли это рекомендация. Когда ребенок с родителями уехал, я решила уточнить и увидела, что давать цефтриаксон нужно обязательно. Я им позвонила и все объяснила.
Фото: Татьяна Плотникова
Я всегда признаю свои ошибки и ни разу не пожалела об этом. Мне кажется, нормально, если врач чего-то не знает: объем информации огромный, и она постоянно обновляется. Но при этом, конечно, доктор должен по максимуму защитить себя от ошибок: сверяться с рекомендациями, руководствами и т. д. Беда только в том, что в России такая практика — это не обязанность, а инициатива врача. У нас доктор не обязан быть в курсе новых достижений медицины. То есть даже если врач год не мог диагностировать рак, потому что не назначил какой-то элементарный анализ, нет возможности доказать, что доктор не прав: нет точки опоры, стандартов. Я была однажды на разборе летального случая в городском департаменте здравоохранения после жалобы родственников погибшего пациента. Уровень дискуссии там был потрясающий. Глава комиссии, очевидно, проработала врачом очень недолго. И она объясняла доктору, на которого подали жалобу, что он должен был сделать. Надо ли говорить, что эти рекомендации были скорее вредными, чем полезными.
Если все врачи начнут честно рассказывать пациентам о своих ошибках, думаю, больные устроят революцию. И может, это будет не так плохо. Вот, например, я не представляю себе нормальную практику в сегодняшних условиях работы в поликлинике. Если участковый терапевт не заметит серьезные изменения в результатах анализов, то как ему можно предъявлять претензии? У него нет времени, чтобы полноценно разобраться в каждом случае. Он может, наверное, говорить в начале каждого приема: «У нас есть 12 минут, из которых 5 я буду заполнять документы, поэтому не рассчитывайте на многое. Я постараюсь сделать все возможное, но условия у нас не нормальные, и я буду ошибаться». Но кто решится так говорить?»
М. Г., невролог
«Много лет назад моей пациенткой была очень милая старушка лет 80. У этой женщины случались эпизоды дезориентации, которые напоминали мне преходящее нарушение мозгового кровообращения (транзиторные ишемические атаки). Я лечил ее в соответствии с тогдашними своими представлениями о том, что нужно делать в таких случаях: давал препараты метаболического действия, пытался лечить ее небольшую гипертонию и давал аспирин, — но эпизоды повторялись. Кроме того, у этой старушки была мерцательная аритмия, о которой я знал. Это состояние сопровождается очень высоким риском инсульта, который при правильном лечении можно предотвратить: назначив препараты, уменьшающие свертываемость крови. Я не сделал этого. Думаю, из-за пробела в образовании. Дело закончилось печально: у старушки случился инсульт, и она умерла. У нее был муж со старческим слабоумием, который, понятно, держался только благодаря тому, что она за ним ухаживала. Что с ним стало дальше, я не знаю. Я их часто вспоминаю.
я себя винил, но не до такой степени, чтобы уйти в запой или чтобы делать далеко идущие выводыТвитнуть эту цитату Еще был случай, когда я учился в ординатуре: в «мою» палату поступила женщина с болями. В скорой подумали, что у нее остеохондроз и привезли в неврологическое отделение. Я понял, что дело в другом, а кроме того, и наша заведующая сказала, что это ревматоидный артрит: все серьезно, и пациентку срочно нужно переводить в терапевтическое отделение. Ну а я подумал: «Артрит и артрит — что тут такого?» Дело было в пятницу, я решил, что в понедельник этим займусь, потому что перевести человека в другое отделение в обычной больнице довольно сложно. Назначил какое-то лечение. В выходные у пациентки развился ДВС-синдром (диссеминированное внутрисосудистое свертывание), и она умерла. Вполне вероятно, что ее можно было бы спасти в терапевтическом отделении, где имеют опыт лечения таких больных.
Конечно, я себя винил, но не до такой степени, чтобы уйти в запой или чтобы делать далеко идущие выводы о собственной квалификации. Это рабочая ситуация, и время лечит — постепенно ты перестаешь так остро переживать по этому поводу.
Фото: Татьяна Плотникова
Я прекрасно понимаю, почему больные и их родственники хотят, чтобы любая ошибка врача стала достоянием общественности. Они думают, что если этого не случается, то все сходит врачу с рук. На самом деле нет. Врачи переживают — не надо думать, что совесть нас не мучит. Начальство нас ругает, безнаказанным врач не остается. Просто сор из избы не выноситсяТвитнуть эту цитату К тому же пациенты или родственники могут думать, что врачи «покрывают» некомпетентного коллегу, тогда как на самом деле, они скрывают ошибку, которая возникла по объективным причинам.
Мне кажется, то, что родственникам не рассказывают об ошибках, нормально в наших условиях: врач за такое не должен садиться в тюрьму. Чтобы изменить ситуацию, нужно перевести вопрос о врачебной ошибке из уголовной плоскости в экономическую. Родственники или больной должны получать компенсацию, для чего у врача, конечно, должна быть страховка, но в России это, к сожалению, совсем не распространено. Понятно, что и врач не должен остаться безнаказанным, но пусть это будет дело профессионального сообщества, а не уголовного суда. Тебя должны лишать лицензии — как максимум. Я вас уверяю: если бы вместо угрозы тюрьмы была угроза перестать быть врачом, доктора не расслабились бы. Кто бы что ни говорил, а менять профессию никому из врачей не хочется.
Конечно, мне бы хотелось, чтобы происходили разборы ошибок внутри врачебной ассоциации, чтобы мы спокойно говорили, и более опытные коллеги объясняли, как мне избегать таких ошибок в дальнейшем. В прессе это обсуждаться не должно: по сути, врачебная ошибка — это не новость, это случается каждый день.
Но, конечно, говоря все это, я не имею в виду случаи халатности. Когда человека с инфарктом привозят в больницу, а он еще два часа ждет помощи, потому что врач выпивает с коллегами, это не ошибка, это халатность. За нее предусмотрено уголовное наказание, и это правильно».
М. Е., онколог
«Пока ты работаешь врачом, ты будешь ошибаться. Если ты не хочешь совершать ошибки, в медицину лучше не идти. Я это понял с самого начала. Большинство врачебных ошибок связано не столько с халатностью или безответственностью, сколько с недостатком знаний, плохой организацией работы или даже нехваткой воли. Вот есть такой метод лечения инфекций, возникших на фоне тяжелого заболевания: переливание гранулоцитов (клеток крови), — но в 10 процентах случаев человек умирает от самого этого лечения. Когда у одного моего пациента была такая тяжелая инфекция, старшие коллеги посчитали, что необходимо переливание гранулоцитов. Я был против, но у меня не хватило, видимо, воли продавить это решение. Переливание сделали — пациент погиб. Конечно, до процедуры мы объяснили ему риски, но в такой ситуации нельзя говорить: «Иван Иванович за эту процедуру, а я против» — ты приходишь с консолидированным решением. Иначе человеку очень тяжело найти опору и сделать выбор.
Нет ни одного доктора, который никогда не ошибался бы в дозе, в скорости введения препарата. Особенно это касается онкологов, когда курс химиотерапии состоит из множества специфических лекарств. Считая на калькуляторе по сложной формуле, ты можешь нажать не ту цифру, и у тебя получится неправильная доза. И тут бывает, что жизнь спасает медсестра: если она понимает, что никогда не вводила 3 ампулы на 20 кг, она тебе об этом скажет. Но рассчитывать на это не стоит. В моем отделении был случай, когда врач почему-то написал, что калий нужно вводить не несколько часов, а 20 минут. Попалась неопытная медсестра, и ребенок погиб. Но по-хорошему, конечно, страховать должна не медсестра. Установлено, что введение компьютерных назначений на 20% уменьшает смертность в больницах, потому что программа просто не позволит тебе превысить дозу.
Фото: Татьяна Плотникова
Бывают ошибки из-за невнимательности, из-за чужих ошибок. Недавно ко мне пришла пациентка, которой год назад диагностировали рак молочной железы без метастазов, так как на УЗИ лимфоузлы не были увеличены. Но на операции провели биопсию узла, и оказалось, что раковые клетки есть. В выписке же стадию не поменяли. И вот приходит пациентка, у нее в заключении мелкими буквами написано, что найдены метастазы, но в выписке совсем другое. Я этого не заметил, или она вообще не приносила эту бумажку — в общем, лечили мы ее не так, как надо было, и у нее случился рецидив.
Если ошибка очевидна, то тебе не остается ничего другого, кроме как ее признать и извиниться. Конечно, в тюрьму никому не хочется, и если совершается фатальная ошибка, то естественное желание любого врача, чтобы родственники пациента о ней не узнали. Но медицина в этом смысле не уникальна. Если в ресторане повар не помыл после туалета руки, вам об этом никто не скажет — вы узнаете, только если у вас начнется понос. Если ты пытаешься скрыть ошибку, а родственники что-то подозревают, то нужно им все рассказать. Как минимум потому, что чем дальше скрываешь, тем больше у них возникает недоверия, подозрений и желания тебя наказать.
Конечно, любая ошибка задевает. Но ты не имеешь права долго приходить в себя. У тебя каждый день пациенты. Врач должен уметь переживать свои ошибки — это такая же часть профессионализма, как умение правильно мыть руки и проводить осмотр.
Чтобы менять ситуацию системно, для начала нужно признать, что все врачи ошибаютсяТвитнуть эту цитатуЧтобы менять ситуацию системно, для начала нужно признать, что все врачи ошибаются. На Западе перешли на открытую публикацию своих ошибок, и естественно, больницы стремятся сократить их количество. Вот ты понимаешь, что в этом отделении на 10 госпитализаций 2 больничные инфекции, — это больше, чем норма. Ты начинаешь разбираться: ага, санитарка не пользуется разовыми тряпками — почему? Потому что тряпки огромные и ей неудобно. Или вот частая ошибка: физраствор и калий в очень похожих ампулах, и их, конечно, путают, а это смертельно опасно. Поэтому на Западе ампулы красят в разные цвета. То есть зачастую важно не столько даже образование, сколько системное снижение элементарных ошибок: нужно расписать рутинные процессы, приобретать разноцветные ампулы, покупать удобные половые тряпки, и тогда меньше пациентов будет умирать».
А. Н., нейрохирург
«На первом году ординатуры я делал больной блокаду: после операции на позвоночнике она жаловалась на боль в спине. Ввел иглу и не потянул поршень шприца на себя, чтобы понять, где я нахожусь. Мне казалась, что я в мышце, которая спазмирована и болит. Я ввел 20 кубов длительно действующего анестетика — через несколько секунд у пациентки парализовало ноги, через секунду живот. Я потянул на себя поршень и увидел ликвор : я ввел анестетик прямо в субарахноидальное пространство (полость между оболочками спинного мозга — прим. ред.), и он стремился к голове. Я быстро покатил пациентку в реанимацию, по дороге у нее отключилась сначала грудь, потом руки, потом у нее запал язык. Когда в реанимации ее интубировали (ввели в гортань трубку для восстановления дыхания — прим. ред.) и опасность миновала, я был совершенно мокрый: я испугался, что убил пациентку. Когда действие анестетика закончилось и она пришла в себя, я ей честно сказал, что я ошибся. У нее не было абсолютно никаких претензий: «Ну бывает».
Врачи, которые принимают ошибки слишком близко к сердцу, профнепригодны: они отказываются от операций, начинают пить, нюхать кокаинТвитнуть эту цитатуК счастью, ошибок, которые привели к смерти пациента, у меня пока не было. Я еще в том возрасте и делаю такие операции, что моя ошибка может привести только к вреду здоровью, но не к смерти. Примерно через 5 лет, когда я сам начну делать очень сложные операции, у меня начнутся фатальные ошибки.
Чтобы справиться с эмоциональной составляющей после ошибки, я стараюсь говорить о произошедшем, обсуждать, вспоминаю ошибки своих учителей. Еще помогает юмор, физическая активность. Врачи, которые принимают ошибки слишком близко к сердцу, профнепригодны: они отказываются от операций, начинают пить, нюхать кокаин. Однажды в Германии я наблюдал, как профессор делал операцию на позвоночнике передним доступом (через живот). В этом случае есть риск повреждения полой вены. Ассистировал резидент из Индии. И хирург этот сосуд таки повредил. После чего индиец просто сказал: «Я лучше пойду». И ушел. Больше его никто не видел. То есть он не смог даже наблюдать за ситуацией, когда врач был в шаге от того, чтобы убить человека прямо сейчас из-за одного неверного движения. Такие люди не могут работать врачами.
Фото: Татьяна Плотникова
Очень часто врачи ошибаются, но даже не знают об этом, и до конца своих дней думают, что они хорошие специалисты. Например, у человека опухоль спинного мозга, а ставят диагноз «остеохондроз», лечат физиотерапией, прогреванием — тем, от чего опухоль растет. Пациент потом может обратиться к другому врачу, и первый невролог так ничего и не узнает. Я всегда даю пациентом свой номер телефона, чтобы они звонили и говорили, если я ошибся с диагнозом и лечением.
Если я вижу, что предыдущий врач ошибся, я, скорее всего, пациенту это прямо не скажуТвитнуть эту цитатуЕсли я вижу, что предыдущий врач ошибся, я, скорее всего, пациенту это прямо не скажу. Во-первых, обычно такая информация уже бесполезна. Во-вторых, это не принято. Медицинское сообщество очень закрытое, основные угрозы у нас снаружи, а не внутри. Это, в частности, государство, выдумавшее кучу норм, которые невозможно соблюдать. Поэтому есть негласная договоренность — поддерживать друг друга или хотя бы не трогать. Например, в судах по поводу врачебных ошибок очень важно мнение эксперта. Вот уважаемый хирург сталкивается с делом, которое касается ошибки врача другой больницы. Он изучает материалы и понимает, что обвиняемый накосячил. Несомненно, у хирурга найдется связь с главврачом этой больницы. Он ему позвонит и скажет: «Что за мудак у тебя работает? Гони его». Но на суде он этого не скажет: сегодня он навредит человеку из своего сообщества, а завтра сам станет предметом субъективного суждения.
Думаю, где-то половина ошибок врачей в России — из-за дефектов вузовского образования. Это самые страшные ошибки, которые вообще не должны происходить. С ними можно бороться стандартизацией, устанавливать какое-то дно, чтобы врач ни в коем случае не принимал опухоль спинного мозга за остеохондроз, чтобы врачи в своей работе основывались на доказательствах, а не традиции. Для этого в частности нужно хорошо преподавать английский. Сейчас это язык, с помощью которого врачи всего мира обмениваются информацией. И если ты не знаешь английский, ты в изоляции.
Но в СМИ проходятся по врачам вне зависимости от того, грамотный это человек или не очень. Вот говорят: «В Тамбове пациенту ввели не то лекарство, и он умер!» И тут вообще-то нужно сразу включать критическое мышление: какому человеку? какое лекарство? при каких обстоятельствах? что указано в результатах вскрытия? Обычно на все эти вопросы в статье никто не отвечает, а просто выступают с позиции «врачи — убийцы». Я знаю одного хирурга, который ежегодно спасает несколько сотен жизней. Шесть лет назад у него во время операции было одно серьёзное осложнение, которое привело к гибели пациентки. Эта история была раздута СМИ до такой степени, что до сих пор, если погуглить его имя, вылезают статьи только об этом случае. Это нанесло серьёзный удар по нему и его семье. Логично, что люди после подобных новостей скорее начнут лечиться собственной мочой, чем пойдут в поликлинику».
Канадский терапевт Брайан Голдман рассказывает в лекции на TED.COM о том, как важно врачам говорить о своих ошибках.