Ошибки при наложении жгута:
-
жгут
наложен далеко от раны, что увеличивает
объем ишемизированных тканей;
-
отсутствие
прокладки под жгутом излишне травмирует
кожу; -
слабое
затягивание жгута приводит только к
пережатию венозных
сосудов
и не устраняет артериального кровотечения; -
слишком
сильное затягивание жгута вызывает
сильные боли и последующий паралич от
длительного сдавления нервов; -
наложение
жгута без достаточных показаний при
венозном кровотечении, которое можно
остановить давящей повязкой.
При
отсутствии жгута артериальное кровотечение
останавливают наложением закрутки.
Давящая
повязка.
Для применения этого простого способа
необходим только бинт и перевязочный
материал. Давящая повязка применяется
при умеренном кровотечении из мелких
сосудов, венозном или капиллярном
кровотечении, Указанный способ – метод
выбора при кровотечении из варикозно
расширенных вен нижних конечностей.
Давящая повязка может быть наложена на
рану с целью профилактики кровотечения
в раннем послеоперационном периоде
(после флебэктомии, секторальной резекции
молочной железы, мастэктомии и пр.).
На
рану накладывают несколько стерильных
салфеток (сверху иногда специальный
валик) и туго бинтуют. Перед наложением
повязки на конечность необходимо придать
ей возвышенное положение. Повязку
следует накладывать от периферии к
центру.
Сгибание
конечности в суставе
применимо
только при сохраненной целостности
костей конечности и эффективно при
условии фиксации согнутой до отказа
руки в локтевом суставе при кровотечении
из предплечья или кисти, а ноги — в
коленном суставе при кровотечении из
голени или стопы. Показания к выполнению
максимального сгибания в целом такие
же, как при наложении жгута.
Наложение
зажима на кровоточащий сосуд.
Метод показан
при остановке кровотечения во время
операции. При возникновении кровотечения
хирург накладывает на кровоточащий
сосуд специальный кровоостанавливающий
зажим (зажим Бильрота). Кровотечение
останавливается, затем применяют
окончательный метод, чаще всего —
перевязку сосуда. Метод очень прост,
эффективен и надежен, поэтому и получил
очень широкое применение. При наложении
зажима необходимо помнить, что делать
это нужно крайне аккуратно, под контролем
зрения, иначе в зажим кроме поврежденного
может попасть и магистральный сосуд
или нерв, что приведет к неблагоприятным
последствиям.
Временное
шунтирование.
Применение
метода необходимо при повреждении
крупных магистральных сосудов, в основном
ар артерий, прекращение кровотока по
которым может привести к нежелательным
последствиям и даже угрожать жизни
больного. Поясним сказанное на примере.
К молодому общему хирургу в результате
автокатастрофы поступает пациент с
ранением бедренной артерии. На месте
происшествия был наложен жгут, прошло
1,5 часа. Хирург выполняет ПХО раны и при
ревизии обнаруживает полное пересечение
бедренной артерии с размозжением ее
концов. Если артерию перевязать —
возникнет угроза развития гангрены
конечности. Для выполнения сложного
сосудистого вмешательства по восстановлению
сосуда нужны специальные инструменты
и соответствующий опыт. Накладывать
жгут и транспортировать больного в
сосудистый центр опасно из-за уже
достаточно длительного срока ишемии.
Что же делать? Хирург может вставить в
поврежденные концы сосуда трубку
(полиэтиленовую, стеклянную) и фиксировать
ее 2 лигатурами. Кровообращение в
конечности сохранено, кровотечения
нет. Подобные временные шунты функционируют
в течение нескольких часов и даже
нескольких суток, что позволяет затем
выполнить наложение сосудистого шва
или протезирование сосуда.
-
Сепсис.
Этиология, патогенез, диагностика,
лечение.
Сепсис
(от греч. sepsis — гниение)– это патологический
процесс, в основе которого лежит
генерализованное (системное) воспаление
на инфекцию различной природы
(бактериальную, вирусную, грибковую) с
особой реакцией организма и клинической
картиной болезни. Согласно современным
концепциям, сепсис может представлять
собой нозологическую форму или осложнение
тяжелой инфекции.
Сепсис
— заболевание полиэтиологическое; его
вызывают различные гноеродные микробы,
как грамположительные (стафилококки,
стрептококки, пневмококки), так и
грамотрицательные (кишечная палочка,
протей, синегнойная палочка и др.), а
также анаэробные микроорганизмы. В
посевах могут быть выделены микробные
ассоциации (например, стафилококк и
стрептококк), но чаше возбудители
определяются в монокультуре. Характер
возбудителя сказывается на особенностях
клинического течения сепсиса. При
грамотрицательной микрофлоре сепсис
редко приводит к септикопиемии, но
сопровождается токсическим шоком у 1/3
больных, протекает с выраженной
интоксикацией; при грамположительной
флоре септический шок возникает в 3-5%
случаев.
Вид
возбудителя сказывается на частоте и
локализации метастазов при сепсисе.
Так, типичными метастазами инфекции
при стафилококковом сепсисе являются
кожные покровы, легкие, мозг, печень,
эндокард, кости, почки; при сепсисе,
вызванном гемолитическим стрептококком,
метастазы чаще наблюдаются в кожных
покровах и суставах; при зеленящем
стрептококке, энтерококках-в эндокарде,
бактероиды приводят к метастазированию
в легкие, плевру, печень, мозг.
Источником
общей гнойной инфекции могут стать
любые воспалительные заболевания
(абсцесс, флегмона, карбункул, остеомиелит,
перитонит и др.) и травматические
повреждения (открытые переломы костей,
раны, ожоги и др.). Источником сепсиса
бывают гнойные заболевания зубов,
челюстей, полости рта (одонтогенный
сепсис), уха (отогенный сепсис), сосудов
(ангиогенный сепсис); он может возникнуть
при длительном стоянии катетеров
(катетерный сепсис) и др.
Возможным
источником инфекции при сепсисе могут
служить невыявленные ее очаги («дремлющая»
инфекция) или хроническая инфекция
(хронический тонзиллит, назофарингит,
синуситы, пародонтоз, гнойные кисты
корня зуба и др.). Эти очаги эндогенной
инфекции при
повреждении капсулы гнойного очага во
время операции, травмы, при снижении
устойчивости организма вследствие
других заболеваний, могут стать источником
генерализации инфекции. Влияние
первичного очага проявляется не только
в качестве источника инфекции и токсинов;
его роль велика также в развитии состояния
сенсибилизации организма как фона для
возникновения общей гнойной инфекции.
С удалением первичного очага подобную
роль в поддержании септического процесса
могут выполнять развившиеся вторичные
(метастатические) очаги гнойной инфекции.
В
крайне редких случаях источник сепсиса
установить не удается, такой вид сепсиса
называется
криптогенным.
Гноеродные
микроорганизмы из первичного гнойного
очага переносятся кровью, что приводит
к развитию метастазов в различных
органах. Другим проявлением общей
гнойной инфекции является токсемия,
при которой
микробные токсины и продукты распада
тканей вызывают поражение различных
органов; при этом процесс протекает по
типу аллергической реакции без образования
метастатических гнойников (септицемия).
В этих случаях в развитии септической
реакции решающее значение имеют
токсические воздействия на организм.
Развитие
общей гнойной инфекции определяется
воздействием следующих основных
факторов.
-
Микробиологический
фактор (вид, вирулентность, количество,
длительность воздействия попавших в
организм бактерий и их токсинов). -
Очаг
внедрения инфекции (область, характер
и объем разрушения тканей, состояние
кровообращения в очаге внедрения, место
и пути распространения инфекции и др.). -
Реактивность
организма (иммунологическое состояние,
аллергия, состояние различных органов
и систем и др.). -
Основная
роль в развитии сепсиса принадлежит
состоянию
макроорганизма. В
одних случаях незначительные повреждения
(ссадины, уколы и др.) приводят к развитию
сепсиса, а в других обширные повреждения,
распространенные гнойные процессы
протекают без генерализации инфекции.
В
зависимости от различных сочетаний
перечисленных факторов сепсис может
возникнуть в течение нескольких ближайших
часов после развития гнойного воспаления
или получения повреждения (ранний
сепсис) или через длительный промежуток
времени — спустя несколько недель или
даже месяцев после появления воспалительного
очага (поздний сепсис). Ранние формы
сепсиса обычно протекают более остро,
иногда молниеносно, а поздние чаще более
медленного течения. Ранние формы сепсиса
протекают по типу бурной аллергической
реакции и развиваются у больных, уже
находящихся в состоянии сенсибилизации.
При позднем сепсисе постоянное поступление
токсинов и продуктов распада тканей в
организм при обширном и длительно
текущем процессе приводит к изменению
его реактивности и развитию состояния
сенсибилизации в процессе болезни; на
фоне развившейся сенсибилизации
происходит генерализация инфекции с
соответствующей реакцией организма.
К
особенностям макроорганизма в развитии
сепсиса относятся следующие: у мужчин
сепсис встречается в 2 раза чаще, чем у
женщин; у детей и престарелых он протекает
более тяжело; особенно тяжелое течение,
часто с неблагоприятным исходом,
отмечается у больных с гормональной
недостаточностью (декомпенсированный
сахарный диабет, надпочечниковая
недостаточность), у которых
гнойно-воспалительные заболевания чаще
протекают с генерализацией инфекции.
Вид
микроорганизма также
сказывается на тяжести и характере
течения септического процесса. Так, для
стрептококкового сепсиса малохарактерно
развитие метастазов гнойной инфекции,
в то время как стафилококковый сепсис
протекает с образованием метастазов в
90-95% случаев. Различия в течении общей
гнойной инфекции обусловлены биологическими
свойствами микробов: стрептококки
выделяют фермент фибринолитического
действия (стрептокиназу), что не
способствует оседанию и фиксации
микробов в тканях; стафилококк же,
наоборот,
способствует выпадению фибрина и легко
оседает в различных тканях.
Локализация
очага инфекции позволяет определить
спектр наиболее вероятных возбудителей.
Так, при сепсисе, обусловленном
интраабдоминальной инфекцией,
возбудителями чаще являются энтеробактерии,
анаэробы и, возможно, энтерококки; при
ангиогенном сепсисе – S.
aureus.
При уросепсисе высока вероятность
выделения E.
coli,
Pseudomonas
spp.,
Klebsiella
spp.
У пациентов с иммунодефицитными
состояниями значительную роль в этиологии
сепсиса играют нозокомиальные штаммы
грамотрицательных и грамположительных
бактерий (P.
aeruginosa,
Acinetobacter
spp.,
K.
pneumoniae,
E.coli,
Enterobacter
spp.,
S.
aureus
и грибы.
Распространение
(генерализация) инфекции из очага
поражения происходит гематогенным или
лимфогенным путем, либо по тому и другому
одновременно. При распространении
инфекции гематогенным путем обычно
поражаются региональные вены — развиваются
восходящие флебит, тромбофлебит,
перифлебит, являющиеся источником
образования тромбов, эмболов, перенос
которых приводит к появлению вторичных
гнойных очагов. Лимфогенный путь
распространения инфекции из очага более
редок, так как здесь играет роль
фильтрирующий барьер, каким являются
лимфатические узлы, где микроорганизмы
задерживаются и уничтожаются. Вторичные
гнойники обычно развиваются на месте
оседания инфицированного тромба,
принесенного током крови из первичного
очага гнойного воспаления при восходящем
тромбофлебите, иногда — в результате
нагноения инфарктов при местных
тромбозах. Вторичные гнойные очаги
(метастазы инфекции) могут быть одиночными
и множественными, развиваются в различных
тканях и органах (подкожной клетчатке,
почках, печени, легких, головном мозге,
предстательной железе и др.), при этом
на 1-ом месте по частоте находится
подкожная клетчатка, затем — легкие.
На
развитие сепсиса оказывает влияние
состояние иммунологических сил организма.
Устойчивость организма к сепсису снижают
шок, острая или хроническая анемия,
истощение больного (в связи с предшествующими
заболеваниями, недостатком питания),
авитаминоз, повторные травмы, нарушения
обмена веществ или эндокринной системы.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
§2.9 Правила наложения жгута, закрутки и использования подручных средств для остановки артериального кровотечения
Остановка
кровотечения при помощи закрутки заключается в том, что конечность выше места
ранения обвязывают скрученным в виде жгута платком, веревкой, полотенцем или
другим подручным материалом, а затем, просунув в образовавшееся кольцо палку
или другой предмет, вращают ее, добиваясь остановки кровотечения. Затягивать
закрутку надо лишь до исчезновения периферического пульса и прекращения кровотечения.
По истечении 2 ч закрутка на несколько минут должна быть ослаблена при
одновременном прижатии пальцами главного сосуда, затем она снова накладывается.
Самым надежным
способом временной остановки сильного артериального кровотечения является наложение
кровоостанавливающего жгута на поврежденную конечность, т. е. ее круговое
сдавливание. Чаще используется резиновый жгут Эсмарха. При его отсутствии можно
использовать подручный материал: резиновую трубу, полотенце, ремень, веревку,
платок и т. п. Для детей имеются специальные кровоостанавливающие жгуты. Жгут
можно накладывать на плечо, предплечье, бедро и голень выше раны, но по
возможности ближе к ней (рис. 144).
Жгут накладывают
следующим образом. Часть конечности обертывают полотенцем или несколькими
слоями бинта (подкладка). Затем поврежденную конечность поднимают, жгут
растягивают, делают 2—3 оборота вокруг конечности с целью сдавить мягкие ткани
и закрепляют концы жгута с помощью цепочки и крючка, а при их отсутствии —
завязывают узлом.
Правильность
наложения жгута подтверждается прекращением кровотечения из раны, исчезновением
пульса на периферии конечности и побледнением кожных покровов.
Особенности наложения
жгута: 1) наложение жгута должно применяться в случаях сильного артериального
кровотечения; 2) наложение жгута на обнаженную кожу может вызвать ее ущемление
и даже омертвение; 3) жгут надо накладывать выше места ранения; 4) слабое
затягивание жгута усиливает кровотечение, сильное — сдавливает нервные стволы.
В холодное время года
конечность с наложенным жгутом надо укутывать, чтобы предупредить обморожение.
Жгут на конечности
можно держать не более 2 ч, m
Типичные
места а у лиц,
подвергавшихся воздействию ионизирующеие наложения крорадиации,
— не более 1—1/2 ч (жгут на плече следует воостанавливающего держать
значительно меньше). Больной с наложенным жгута при жгутом
должен быть немедленно направлен в ОПМ кровотечении
из для окончательной
остановки кровотечения и снятия артерии жгута (путем
постепенного его распускания).
В том случае, если
жгут или закрутку потребуется держать дольше (1—2 ч), то следует ослабить
сжатие до тех пор, пока конечность не порозовеет и восстановится ее
чувствительность. Делают это осторожно, медленно, так, чтобы ток крови не
вытолкнул кровяной сгусток, образовавшийся в ране.
Для того чтобы
кровотечение не возобновилось, транспортировать больных следует осторожно,
избегая толчков и резких движений.
Другим надежным
способом остановки кровотечения является максимальное сгибание конечности в
суставах с фиксацией в этом положении. Делается это так. В область суставных
сгибов кладут валики из марли или ваты, максимально сгибают конечность, чтобы
сдавить сосудистый пучок, и прибинтовывают ее к туловищу.
Если наружного
кровотечения нет, а пострадавший ощущает . слабость, головокружение, теряет
сознание, кожные покровы его бледнеют, то это указывает на внутриполостное
кровотечение. В этом случае необходима немедленная врачебная помощь. Для того
чтобы предотвратить или уменьшить обескровливание мозга, рекомендуется положить
пострадавшего и слегка поднять вверх нижние конечности. Голова должна быть
несколько ниже туловища.
Способы остановки
венозных и капиллярных кровотечений. Для остановки венозного кровотечения
достаточно наложить давящую повязку и приподнять поврежденную часть тела. При
капиллярном кровотечении кровь сочится по всей поверхности раны, иногда оно
бывает обильным, поэтому для его остановки достаточно наложить давящую или
обычную повязку.
Описанные способы
остановки кровотечения называются временными. Окончательная остановка
кровотечения производится врачом при обработке раны.
Первая медпомощь при
внутренних кровотечениях. Кроме наружных кровотечений бывают и внутренние. При
этом вытекающая из поврежденного сосуда кровь скапливается в какой-либо
внутренней полости, например грудной или брюшной. Внутреннее кровотечение
распознают по внезапно наступающей бледности лица, побледнению и похолоданию
кистей рук и стоп, учащению пульса, наполнение которого становится все слабее и
слабее. Появляются головокружение, шум в ушах, холодный пот. Затем может
наступить обморочное состояние. При первых же признаках внутреннего
кровотечения пострадавшего надо немедленно отправить в лечебное учреждение.
Медицинская сестра
должна в совершенстве владеть техникой наложения различных повязок, помогать
врачу в наложении более сложных повязок (например, гипсовых и др.).
Виды повязок.
Различают следующие виды повязок: 1) мягкие — клеевые (клеоловые, коллоидные,
лейкопластырные), бинтовые, косынки и др.; 2) твердые (транспортные, лечебные)
и гипсовые. Чаще применяют бинтовые повязки.
Для бинтовых повязок
используют марлевые бинты разной длины и ширины. Правила наложения повязки:
пострадавший должен
находиться в удобном
для него положении, а часть тела, куда накладывают повязку, должна быть
неподвижна (чтобы не смещались ходы бинта). Бинтуется конечность в том
положении, в котором она должна быть и после наложения повязки.
Бинтовать начинают
снизу (от периферии) вверх (к центру). Правой рукой разворачивают головку
бинта, левой удерживают повязку и расправляют ходы бинта. Равномерно натягивая,
бинт разворачивают в одном направлении, чаще по ходу часовой стрелки.
Бинтование начинают с кругового, закрепляющего хода бинта. Каждый последующий
оборот бинта должен прикрывать предыдущий на 1/2 или 2/3 ширины бинта.
Окончив бинтование,
надо проверить правильность наложения повязки — закрывает ли она больную часть
тела, не сбивается ли, не давит ли, не слишком ли туго наложена. Конец бинта
укрепляют на здоровой стороне конечности и в месте, где узел не будет
беспокоить больного. Разорванный по длине конец бинта обвязывают вокруг
забинтованной части, его можно закрепить, подшив или пристегнув булавкой к
повязке.
Основные типы
бинтовых повязок.
1. Круговая (циркулярная) повязка — обороты
бинта ложатся один на другой, прикрывая рану целиком. Такая повязка удобна при
наложении ее в области запястья, на нижнюю треть голени, лоб, шею и живот.
2. Спиральная повязка — начинают ее делать,
как и предыдущую, т. е. с двух-трех круговых ходов, а затем ходы бинта идут в
косом направлении (спиральном), лишь частично, на две трети, прикрывая
предыдущий ход. Бинтование производят снизу вверх (восходящая повязка) или
сверху вниз (нисходящая повязка). Перегибы производят через каждые 1—2 оборота.
В конце можно накладывать простую спиральную повязку или вновь прибегают к
перегибам (при переломе голени, бедра, предплечья, плеча).
3. Крестообразная, или восьмиобразная,
повязка — по форме или ходам бинта, описывающим восьмерку; очень удобна при
бинтовании головы и шеи. Круговыми ходами бинт укрепляют вокруг головы, затем
выше и позади левого уха его спускают в косом направлении вниз на шею. Далее
бинт идет по правой боковой стороне шеи, обходит ее спереди и поднимается по
задней стороне шеи на голову. Обведя бинтом голову спереди, его проводят над
левым ухом и наискось, затем ходы бинта повторяют. В дальнейшем бинтование
продолжают, чередуя два последних хода, и закрепляют вокруг головы (на
коленный, локтевой и голеностопный суставы, а также на кисть, грудь).
4. Сходящаяся и расходящаяся («черепашья»)
повязка — для наложения на область суставов. В области коленного сустава расходящаяся
повязка начинается с кругового хода через наиболее выступающую часть
надколенника, затем идут подобные же ходы ниже и выше предыдущего. Ходы бинта
перекрещиваются в подколенной
впадине, расходятся в
обе стороны от первого и, прикрывая наполовину друг друга, все плотнее
закрывают область сустава. Повязку закрепляют вокруг бедра.
Сходящаяся повязка
начинается с круговых ходов, выше и ниже сустава, перекрещивается в подколенной
впадине. Следующие ходы идут, как и предыдущие, приближаясь друг к другу и к
наиболее выпуклой части сустава, пока не будет закрыта вся область.
Укрепляющие повязки.
1. Косыночная повязка применяется чаще всего
как перевязь для создания покоя верхней конечности при повреждениях или
заболеваниях кисти, предплечья и плеча. Это кусок хлопчатобумажной ткани
треугольной формы. Для наложения повязки середину косынки кладут под предплечье
(рука согнута в локте под прямым углом — основание косынки располагается по
средней линии тела, а верхушка направлена к локтю между туловищем и больной
рукой). Концы косынки завязываются на шее.
2. Пращевидная повязка, или праща, — это
кусок бинта или другого материала, оба конца его надрезаны в продольном
направлении (надрезы не доходят до середины куска). Эта повязка незаменима при
перевязке носа и при повреждениях челюстей. Неразрезанную часть пращи
накладывают на подбородок, концы же перекрещивают, причем конец, который был
нижним, ведут наверх и связывают на темени с противоположным концом. Верхний
конец ведут к затылку, перекрещивают его с концом, идущим с противоположной
стороны, и завязывают на лбу.
3. Т-образная повязка состоит из полоски
материи (бинта), к середине которой пришит конец другой полоски, или из
полоски, через середину которой перекинута другая полоска. Горизонтальная часть
повязки идет вокруг талии в виде пояса, вертикальные же полосы — от пояса через
промежность и прикрепляются к поясу с другой стороны туловища. Применяются они
при различных ранениях, повреждениях и заболеваниях области промежности и
заднего прохода.
4. Коллоидная и клеоловая повязки.
Используются клеящие растворы коллодия и клеола. Наложение коллоидной повязки:
закрывают область раны несколькими слоями марлевой салфетки и на нее
накладывают развернутую марлевую салфетку большего размера. Свободные края
верхней салфетки, прилегающие к коже, смачиваются коллодием. Наложение повязки
с клеолом: рана прикрывается несколькими слоями марлевой салфетки, кожу вокруг
раны смазывают клеолом и ждут, пока он немного подсохнет. Лишь после этого
поверхность, смазанную клеолом, прикрьюают растянутой марлевой салфеткой и
плотно ее прижимают. Края повязки, не прилипшие к коже, подрезаются ножницами.
Правила наложения
давящей повязки.
Давящие повязки
накладываются чаще всего при ранениях конечностей, сопровождающихся
кровотечением. Для остановки
венозного и
капиллярного кровотечении достаточно наложения давящей повязки. Для этого можно
использовать индивидуальные перевязочные пакеты и асептические повязки.
Незначительное
артериальное кровотечение часто может быть остановлено давящей повязкой (рис.
145, 146).
В тех случаях, когда
нельзя наложить жгут (при кровотечениях на голове, грудной клетке, животе),
применяют тугую давящую повязку. В большинстве случаев, чтобы остановить
венозное кровотечение, достаточно поднять конечность и наложить на рану давящую
повязку.
Таким образом, для
остановки кровотечения применяют: пальцевое прижатие поврежденных сосудов,
сгибание конечности, наложение давящей повязки, наложение жгута. При
кровотечениях из крупных вен жгут или закрутку накладывают ниже раны, а при
артериальных — выше места ранения. В качестве материала для кругового перетягивания
конечности выше места ранения могут быть использованы резиновый или матерчатый
жгут, закрутка и жгут из подручного материала (косынка, портянка, рукав
рубашки, пояс и др.).
Перевязочный
материал.
В современной
хирургии используют разнообразные перевязочные материалы, которые обладают
хорошей всасывающей способностью (гигроскопичностью), быстро высыхают, при
стерилизации не ухудшают качество, не раздражают ткани, прочны, эластичны и
дешевы.
1. Марля густопетлистая (13—20 ниток на 1
см) и редкопетлистая (10—12 ниток на 1 см), способная с различной скоростью
впитывать влагу.
Стандартная марля
должна быстро намокать: кусок размером 5x5
см, брошенный в воду, должен погрузиться за 10—15 с и впитать двойное по массе
количество воды.
2. Бинты — длинные полосы марли, скатанные в
виде валика; используются бинты размером 16x1000
см, 14x700 см,
10x500
см, выпускают их нестерильными и стерильными (в упаковке из пергаментной
бумаги).
3. Салфетки изготавливают в виде
четырехугольных кусочков в 3—4 слоя из марли; они бывают маленькими (10x15
см), средними (10 х 70 см) и большими (50 х 70 см). Края салфеток заворачивают,
чтобы они не осыпались, и складывают пачками по 10—20 шт., перевязывая их
узкими полосками марли.
Рис. 146. Временная
остановка кровотечения фиксацией конечности в определенном положении: а — в
подключичной; б — бедренной; в — подколенной; г — плечевой и локтевой областях
4. Косынки — полотно треугольной формы из
материи защитного цвета размером 100 х 100 х 135 см; длинную сторону называют
основанием; угол, лежащий против основания, — вершиной, а остальные два угла —
концами. Выпускаются в готовом виде и занимают мало места (5x3x3
см), удобны для работы в полевых условиях.
5. Пакеты перевязочные (индивидуальные и
обыкновенные). ИПП состоят из двух ватно-марлевых подушечек размером 10 х 12
см, прикрепленных к бинту шириной 7 см, длиной 5 м. Повязка упакована в
бумажную (вощеную) оболочку, а поверх нее—в водонепроницаемую прорезиненную или
полиэтиленовую оболочку. Вкладывается в бумажную оболочку и отдельно завернутая
безопасная булавка. Бинт и подушечки стерильны. Применение: 1) разорвать
прорезиненную оболочку по разрезу и извлечь пакет с бумажной оберткой; 2)
раскрыть бумажную оболочку, развернуть левой рукой подушечки, взяв правой рукой
головку бинта (прикасаться к стороне, прикрепленной к бинту и обозначенной
цветной нитью); 3) наложить подушечки на рану чистой стороной и укрепить
повязку бинтом. При сквозном ранении подушечки можно класть на области входного
и выходного отверстий. Если рана одна, то обе подушечки укладываются рядом или
одна поверх другой.
6. Лигнин — продукт обработки древесины,
гигроскопичен, используется в многослойных повязках, бывает в виде листьев
размером 60 х 80 см и 1,5 х 2 м.
7. Трубчатые бинты «Рэтэласт» из эластичного
материала — растягиваются до нужной ширины, надеваются на нужную часть тела
(поверх стерильного материала, если есть рана). Бинт «Рэтэласт» изготавливают
из резиновых и хлопчатобумажных нитей в виде сетчатой трубки (сеть бывает
разных размеров: № 1 — для пальцев взрослых, кистей и стоп детей, для кисти,
предплечья, стопы, локтевого и голеностопного суставов взрослых, плеча, голени
и коленного сустава детей; № 3 и 4 — для предплечья, плеча, голени, коленного
сустава взрослых, бедра, головы детей; № 4—5—для головы и бедра взрослых,
груди, живота, таза и промежности детей; № 7 — для груди, живота, таза,
промежности взрослых. Бинты можно стерилизовать кипячением и в автоклаве.
8. Трубчатые трикотажные бинты — в виде
рулонов, тоже разных размеров; надевают поверх перевязочного материала,
наложенного на рану, предварительно фиксируют клеолом или 1—2 ходами обычного
бинта. Можно наложить их на стопу, голову.
9. Контурные повязки из бязи или полотна (по
Лукьянову и по Маштафарову) накладываются на голень и стопу: повязки типа бахил
(«сапог» из материи, распоротый по шву, с завязками); такие «сапоги»
используются при поступлении большого числа больных с ранами в этой области.
10. Марлевые шарики — из кусочков марли
размером 6 х 7 см (маленькие), 8 х 9 см (средние) и 11 х 12 см (большие).
11. Тампоны — куски марли (в 3—4 слоя)
различной ширины и длины; используются средние и большие салфетки шириной от 1
до 5 см, узкие марлевые полосы длиной 300—500 см. Узкие тампоны (шириной 1—2
см) называются турундами.
12. Вата. Для перевязок используется только
стерильная гигроскопичная вата (белая, из очищенного хлопка). Серая,
негигроскопичная вата применяется в основном для подкладки под шины, пошива
валиков и матрасиков, иногда для компрессов.
13. Асептические повязки — из двух ватно-марлевых
подушечек и бинта; повязки бывают большими (подушечки 23 х 33 см) и маленькими
(подушечки 14 х 16 см), они упакованы только в двойную вощеную обертку. Пакет
можно вскрыть, потянув за нитку, которая разрезает бумагу.
14. Марля кровоостанавливающая обработана
окислами азота и пропана, антисептиками; выпускается в виде салфеток размером
13 х 13 см в пергаментной упаковке по две штуки.
15. Липкий пластырь (лейкопластырь) состоит из
полосы материи, намотанной на круглый картонный каркас (ширина — 6 см, длина —
10 м) или нарезанной узкими полосками (ширина — 1 см, длина — 10 см) и
запечатанной в пакет целлофана. Материя покрыта клеевой массой (20 частей
желатина, 40 — глицерина, 10 — окиси цинка, 30 — воды). Пластырь используют для
закрытия ран, закрепления повязок без бинтов. Он пристает хорошо лишь к
высушенной коже. Недостатки пластыря: раздражение кожи, не держится на
волосистых частях тела, остаются полоски при их намокании.
Следовательно, к
готовым перевязочным средствам относятся: бинты марлевые, пакеты перевязочные,
асептические повязки, стерильные марлевые салфетки, марля
кровоостанавливающая, косы- ночные повязки, контурные повязки, эластичные
сетчато-трубчатые бинты («Рэтэласт»), липкий пластырь.
Вопросы и задания:
1. Какие материалы используются для
наложения жгута?
2. Какие ошибки не следует допускать при
наложении жгута?
3. Расскажите о способах остановки венозных
и капиллярных кровотечений.
4. Какие виды повязок чаще всего
применяются?
5. Расскажите о правилах наложения повязок.
6. Назовите основные типы бинтовых повязок.
7. Расскажите об укрепляющих повязках.
8. В каких случаях накладываются давящие
повязки?
9. Какие материалы используются в качестве
перевязочного материала?
10. В рабочей тетради выполните задания N°
6—7.
Ошибки при наложении жгута:
-
жгут
наложен далеко от раны, что увеличивает
объем ишемизированных тканей;
-
отсутствие
прокладки под жгутом излишне травмирует
кожу; -
слабое
затягивание жгута приводит только к
пережатию венозных
сосудов
и не устраняет артериального кровотечения; -
слишком
сильное затягивание жгута вызывает
сильные боли и последующий паралич от
длительного сдавления нервов; -
наложение
жгута без достаточных показаний при
венозном кровотечении, которое можно
остановить давящей повязкой.
При
отсутствии жгута артериальное кровотечение
останавливают наложением закрутки.
Давящая
повязка.
Для применения этого простого способа
необходим только бинт и перевязочный
материал. Давящая повязка применяется
при умеренном кровотечении из мелких
сосудов, венозном или капиллярном
кровотечении, Указанный способ – метод
выбора при кровотечении из варикозно
расширенных вен нижних конечностей.
Давящая повязка может быть наложена на
рану с целью профилактики кровотечения
в раннем послеоперационном периоде
(после флебэктомии, секторальной резекции
молочной железы, мастэктомии и пр.).
На
рану накладывают несколько стерильных
салфеток (сверху иногда специальный
валик) и туго бинтуют. Перед наложением
повязки на конечность необходимо придать
ей возвышенное положение. Повязку
следует накладывать от периферии к
центру.
Сгибание
конечности в суставе
применимо
только при сохраненной целостности
костей конечности и эффективно при
условии фиксации согнутой до отказа
руки в локтевом суставе при кровотечении
из предплечья или кисти, а ноги — в
коленном суставе при кровотечении из
голени или стопы. Показания к выполнению
максимального сгибания в целом такие
же, как при наложении жгута.
Наложение
зажима на кровоточащий сосуд.
Метод показан
при остановке кровотечения во время
операции. При возникновении кровотечения
хирург накладывает на кровоточащий
сосуд специальный кровоостанавливающий
зажим (зажим Бильрота). Кровотечение
останавливается, затем применяют
окончательный метод, чаще всего —
перевязку сосуда. Метод очень прост,
эффективен и надежен, поэтому и получил
очень широкое применение. При наложении
зажима необходимо помнить, что делать
это нужно крайне аккуратно, под контролем
зрения, иначе в зажим кроме поврежденного
может попасть и магистральный сосуд
или нерв, что приведет к неблагоприятным
последствиям.
Временное
шунтирование.
Применение
метода необходимо при повреждении
крупных магистральных сосудов, в основном
ар артерий, прекращение кровотока по
которым может привести к нежелательным
последствиям и даже угрожать жизни
больного. Поясним сказанное на примере.
К молодому общему хирургу в результате
автокатастрофы поступает пациент с
ранением бедренной артерии. На месте
происшествия был наложен жгут, прошло
1,5 часа. Хирург выполняет ПХО раны и при
ревизии обнаруживает полное пересечение
бедренной артерии с размозжением ее
концов. Если артерию перевязать —
возникнет угроза развития гангрены
конечности. Для выполнения сложного
сосудистого вмешательства по восстановлению
сосуда нужны специальные инструменты
и соответствующий опыт. Накладывать
жгут и транспортировать больного в
сосудистый центр опасно из-за уже
достаточно длительного срока ишемии.
Что же делать? Хирург может вставить в
поврежденные концы сосуда трубку
(полиэтиленовую, стеклянную) и фиксировать
ее 2 лигатурами. Кровообращение в
конечности сохранено, кровотечения
нет. Подобные временные шунты функционируют
в течение нескольких часов и даже
нескольких суток, что позволяет затем
выполнить наложение сосудистого шва
или протезирование сосуда.
-
Сепсис.
Этиология, патогенез, диагностика,
лечение.
Сепсис
(от греч. sepsis — гниение)– это патологический
процесс, в основе которого лежит
генерализованное (системное) воспаление
на инфекцию различной природы
(бактериальную, вирусную, грибковую) с
особой реакцией организма и клинической
картиной болезни. Согласно современным
концепциям, сепсис может представлять
собой нозологическую форму или осложнение
тяжелой инфекции.
Сепсис
— заболевание полиэтиологическое; его
вызывают различные гноеродные микробы,
как грамположительные (стафилококки,
стрептококки, пневмококки), так и
грамотрицательные (кишечная палочка,
протей, синегнойная палочка и др.), а
также анаэробные микроорганизмы. В
посевах могут быть выделены микробные
ассоциации (например, стафилококк и
стрептококк), но чаше возбудители
определяются в монокультуре. Характер
возбудителя сказывается на особенностях
клинического течения сепсиса. При
грамотрицательной микрофлоре сепсис
редко приводит к септикопиемии, но
сопровождается токсическим шоком у 1/3
больных, протекает с выраженной
интоксикацией; при грамположительной
флоре септический шок возникает в 3-5%
случаев.
Вид
возбудителя сказывается на частоте и
локализации метастазов при сепсисе.
Так, типичными метастазами инфекции
при стафилококковом сепсисе являются
кожные покровы, легкие, мозг, печень,
эндокард, кости, почки; при сепсисе,
вызванном гемолитическим стрептококком,
метастазы чаще наблюдаются в кожных
покровах и суставах; при зеленящем
стрептококке, энтерококках-в эндокарде,
бактероиды приводят к метастазированию
в легкие, плевру, печень, мозг.
Источником
общей гнойной инфекции могут стать
любые воспалительные заболевания
(абсцесс, флегмона, карбункул, остеомиелит,
перитонит и др.) и травматические
повреждения (открытые переломы костей,
раны, ожоги и др.). Источником сепсиса
бывают гнойные заболевания зубов,
челюстей, полости рта (одонтогенный
сепсис), уха (отогенный сепсис), сосудов
(ангиогенный сепсис); он может возникнуть
при длительном стоянии катетеров
(катетерный сепсис) и др.
Возможным
источником инфекции при сепсисе могут
служить невыявленные ее очаги («дремлющая»
инфекция) или хроническая инфекция
(хронический тонзиллит, назофарингит,
синуситы, пародонтоз, гнойные кисты
корня зуба и др.). Эти очаги эндогенной
инфекции при
повреждении капсулы гнойного очага во
время операции, травмы, при снижении
устойчивости организма вследствие
других заболеваний, могут стать источником
генерализации инфекции. Влияние
первичного очага проявляется не только
в качестве источника инфекции и токсинов;
его роль велика также в развитии состояния
сенсибилизации организма как фона для
возникновения общей гнойной инфекции.
С удалением первичного очага подобную
роль в поддержании септического процесса
могут выполнять развившиеся вторичные
(метастатические) очаги гнойной инфекции.
В
крайне редких случаях источник сепсиса
установить не удается, такой вид сепсиса
называется
криптогенным.
Гноеродные
микроорганизмы из первичного гнойного
очага переносятся кровью, что приводит
к развитию метастазов в различных
органах. Другим проявлением общей
гнойной инфекции является токсемия,
при которой
микробные токсины и продукты распада
тканей вызывают поражение различных
органов; при этом процесс протекает по
типу аллергической реакции без образования
метастатических гнойников (септицемия).
В этих случаях в развитии септической
реакции решающее значение имеют
токсические воздействия на организм.
Развитие
общей гнойной инфекции определяется
воздействием следующих основных
факторов.
-
Микробиологический
фактор (вид, вирулентность, количество,
длительность воздействия попавших в
организм бактерий и их токсинов). -
Очаг
внедрения инфекции (область, характер
и объем разрушения тканей, состояние
кровообращения в очаге внедрения, место
и пути распространения инфекции и др.). -
Реактивность
организма (иммунологическое состояние,
аллергия, состояние различных органов
и систем и др.). -
Основная
роль в развитии сепсиса принадлежит
состоянию
макроорганизма. В
одних случаях незначительные повреждения
(ссадины, уколы и др.) приводят к развитию
сепсиса, а в других обширные повреждения,
распространенные гнойные процессы
протекают без генерализации инфекции.
В
зависимости от различных сочетаний
перечисленных факторов сепсис может
возникнуть в течение нескольких ближайших
часов после развития гнойного воспаления
или получения повреждения (ранний
сепсис) или через длительный промежуток
времени — спустя несколько недель или
даже месяцев после появления воспалительного
очага (поздний сепсис). Ранние формы
сепсиса обычно протекают более остро,
иногда молниеносно, а поздние чаще более
медленного течения. Ранние формы сепсиса
протекают по типу бурной аллергической
реакции и развиваются у больных, уже
находящихся в состоянии сенсибилизации.
При позднем сепсисе постоянное поступление
токсинов и продуктов распада тканей в
организм при обширном и длительно
текущем процессе приводит к изменению
его реактивности и развитию состояния
сенсибилизации в процессе болезни; на
фоне развившейся сенсибилизации
происходит генерализация инфекции с
соответствующей реакцией организма.
К
особенностям макроорганизма в развитии
сепсиса относятся следующие: у мужчин
сепсис встречается в 2 раза чаще, чем у
женщин; у детей и престарелых он протекает
более тяжело; особенно тяжелое течение,
часто с неблагоприятным исходом,
отмечается у больных с гормональной
недостаточностью (декомпенсированный
сахарный диабет, надпочечниковая
недостаточность), у которых
гнойно-воспалительные заболевания чаще
протекают с генерализацией инфекции.
Вид
микроорганизма также
сказывается на тяжести и характере
течения септического процесса. Так, для
стрептококкового сепсиса малохарактерно
развитие метастазов гнойной инфекции,
в то время как стафилококковый сепсис
протекает с образованием метастазов в
90-95% случаев. Различия в течении общей
гнойной инфекции обусловлены биологическими
свойствами микробов: стрептококки
выделяют фермент фибринолитического
действия (стрептокиназу), что не
способствует оседанию и фиксации
микробов в тканях; стафилококк же,
наоборот,
способствует выпадению фибрина и легко
оседает в различных тканях.
Локализация
очага инфекции позволяет определить
спектр наиболее вероятных возбудителей.
Так, при сепсисе, обусловленном
интраабдоминальной инфекцией,
возбудителями чаще являются энтеробактерии,
анаэробы и, возможно, энтерококки; при
ангиогенном сепсисе – S.
aureus.
При уросепсисе высока вероятность
выделения E.
coli,
Pseudomonas
spp.,
Klebsiella
spp.
У пациентов с иммунодефицитными
состояниями значительную роль в этиологии
сепсиса играют нозокомиальные штаммы
грамотрицательных и грамположительных
бактерий (P.
aeruginosa,
Acinetobacter
spp.,
K.
pneumoniae,
E.coli,
Enterobacter
spp.,
S.
aureus
и грибы.
Распространение
(генерализация) инфекции из очага
поражения происходит гематогенным или
лимфогенным путем, либо по тому и другому
одновременно. При распространении
инфекции гематогенным путем обычно
поражаются региональные вены — развиваются
восходящие флебит, тромбофлебит,
перифлебит, являющиеся источником
образования тромбов, эмболов, перенос
которых приводит к появлению вторичных
гнойных очагов. Лимфогенный путь
распространения инфекции из очага более
редок, так как здесь играет роль
фильтрирующий барьер, каким являются
лимфатические узлы, где микроорганизмы
задерживаются и уничтожаются. Вторичные
гнойники обычно развиваются на месте
оседания инфицированного тромба,
принесенного током крови из первичного
очага гнойного воспаления при восходящем
тромбофлебите, иногда — в результате
нагноения инфарктов при местных
тромбозах. Вторичные гнойные очаги
(метастазы инфекции) могут быть одиночными
и множественными, развиваются в различных
тканях и органах (подкожной клетчатке,
почках, печени, легких, головном мозге,
предстательной железе и др.), при этом
на 1-ом месте по частоте находится
подкожная клетчатка, затем — легкие.
На
развитие сепсиса оказывает влияние
состояние иммунологических сил организма.
Устойчивость организма к сепсису снижают
шок, острая или хроническая анемия,
истощение больного (в связи с предшествующими
заболеваниями, недостатком питания),
авитаминоз, повторные травмы, нарушения
обмена веществ или эндокринной системы.
Если случилось отравление или сердечный приступ, получена травма или глубокий порез, необходимо вызвать скорую помощь. Согласно данным Росстата, только 61 % опрошенных ждали приезда медицинской бригады менее 20 минут. В остальных случаях ожидание длилось в среднем 40 минут. В этот период пострадавшему также необходима первая помощь. Часто от грамотности действий человека, оказывающего эту помощь, зависит жизнь пострадавшего.
Среди ваших знакомых вряд ли найдется тот, кто ни разу не читал, не слышал или не видел, как правильно делать искусственное дыхание, накладывать шину при переломе или жгут при кровотечении. Но мало кому приходилось применять эти знания на практике. Тем более правильно. И это приводило к осложнению состояния пострадавшего.
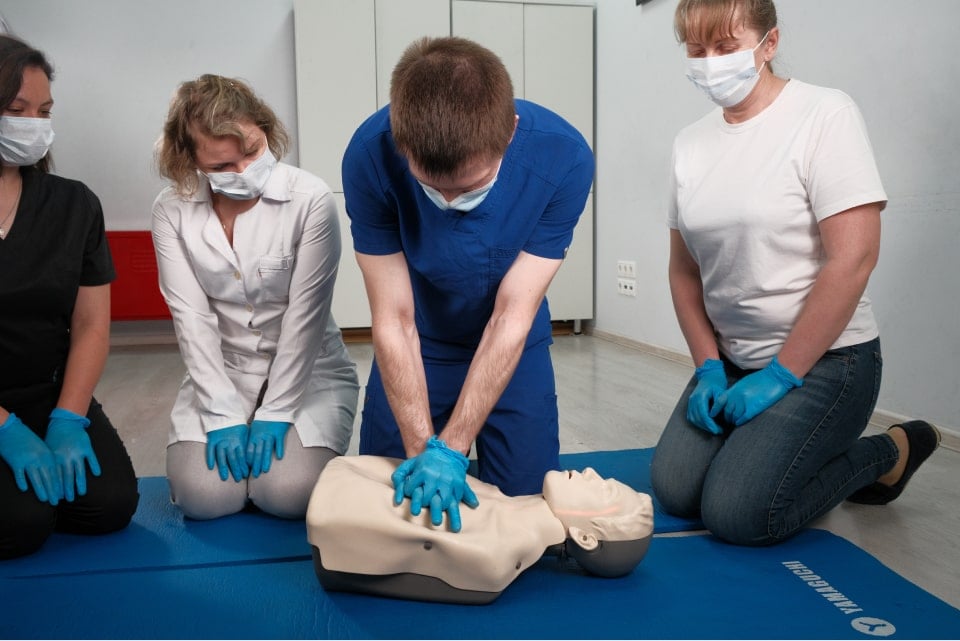
Какие ошибки чаще всего допускают при оказании доврачебной помощи?
1. Перемещение человека, получившего травмы.
Если пострадавший получил перелом при падении с высоты, ДТП или стихийном бедствии, каждое его передвижение, попытки поднять на ноги или изменить положение тела недопустимы. Из-за этих действий возникают кровотечения, смещение поврежденных позвонков, разрывы внутренних органов и спинного мозга. Передвижение пострадавшего допустимо только в экстренных ситуациях, например, при высокой вероятности взрыва автомобиля, в котором он находится.
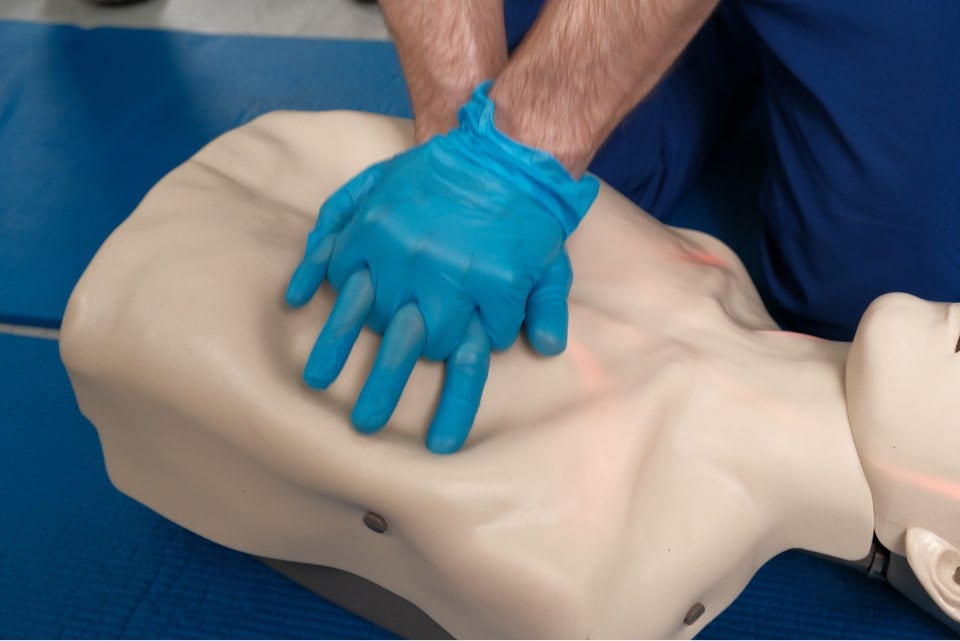
2. Неверный или необоснованный массаж сердца.
Если обнаружили человека, потерявшего сознание, не спешите сразу начинать массаж сердца. Для начала проверьте пульс. Если получилось прочувствовать его, значит массировать сердце не нужно. Если пульсация отсутствует, то массаж сердца следует выполнять таким образом:
- надавливать основанием ладони, не отрывая руки от грудной клетки.
Правильное положение руки при массаже сердца: на 4 см выше от конца грудины. Другое расположение ладони может привести к перелому ребер;
- нажимать уверенными плавными толчками;
- надавливать только вертикально.
3. Применение жгута при каждом сильном кровотечении.
Большинство людей думает, что каждое сильное кровотечение останавливается только при помощи жгута. На самом деле он необходим только при повреждении артерии.
Если из раны обильно вытекает пульсирующая струя крови ярко-алого цвета, значит, повреждена артерия. Необходимо быстро остановить потерю крови, которая блокируется только перетягиванием артерии выше места повреждения.
Чем перетягивать при повреждении артерии:
- жгутом;
- ремнем;
- крепкой веревкой.
Правила наложения:
- жгут накладывается только при повреждении артерии при ранении плеча или бедра;
- должен находиться выше раны, но максимально близко к ней;
- накладывают только поверх одежды, тканевой или бинтовой подкладки;
- перед наложением жгут необходимо поместить за поврежденную конечность и растянуть;
- остановку кровотока обеспечивает первый оборот жгута. Каждый последующий оборот приблизительно наполовину перекрывает предыдущий;
- время наложения необходимо зафиксировать и передать врачу или указать в записке и поместить под жгут;
- наложенный жгут всегда должен быть виден. Его нельзя закрывать одеждой;
- артерия может быть пережата не больше 30 минут зимой и 60 минут летом;
- когда жгут наложен, конечность необходимо обездвижить и утеплить.
Что делать, если допустимое время наложения жгута закончилось, а скорая помощь не подоспела:
- пальцем прижать артерию выше жгута;
- снять его на 15 минут;
- слегка помассировать поврежденную конечность, если есть возможность;
- наложить жгут повторно немного выше предыдущего места;
- повторно пережать артерию жгутом можно максимум на 15 минут.
Если у пострадавшего кровотечение темного цвета, значит, повреждена вена и наложения тугой повязки будет достаточно.
4. Наклон головы назад при кровотечении из носа.
Если кровотечение из носа и удалось остановить наклоном головы назад, то избавиться от причины его появления таким способом не выйдет. В результате подобных действий кровь стекает в желудок и провоцирует другие осложнения.
Чтобы остановить кровоток, чаще всего достаточно опустить голову вперед и плотно закрыть ноздри ватными тампонами.
5. Попытки разжать зубы при судорогах.
Если у человека начался приступ эпилепсии, ни в коем случае нельзя разжимать ему челюсти. Тем более твердыми предметами. Такие действия наносят вред зубам и могут привести к перекрытию трахеи.
Правильные действия при приступе эпилепсии:
- пострадавшего повернуть на бок;
- обеспечить сохранение позы до прекращения приступа.
6. Нанесение масла на ожоги.
Смазывание ожога маслом не облегчает состояние пострадавшего. Это бесполезная трата времени.
Ожог обрабатывается прохладной водой. Таким образом снижается температура поврежденных тканей. Далее на пораженный участок наносится специальная мазь.
7. Самостоятельное вправление вывихов непрофессионалом.
Человек без медицинского образования не способен определить, какая именно травма получена пострадавшим: ушиб, перелом или вывих. Поэтому самостоятельно вправлять что-либо опасно. Такие действия приводят к усугублению проблемы, а не ее решению. Правильные действия: дождаться приезда скорой помощи.
8. Неверное наложение шины.
Чаще всего люди, оказывающие доврачебную помощь, допускают следующие ошибки при наложении шины:
- стремятся выправлять место перелома;
- не накладывают тканевую прокладку между шиной и конечностью;
- ограничиваются фиксацией только участка с переломом. Правильно: обездвижить и прилегающие суставы.
9. Хлопки по спине поперхнувшегося.
Хлопать по спине пострадавшего опасно. Постукивания приводят к проникновению постороннего предмета глубже в дыхательные пути.
Безопасные действия:
- руками обхватить подавившегося сзади;
- резко надавить на солнечное сплетение.
10. Самостоятельное удаление травмирующего предмета из раны.
Обнаружили в ране у пострадавшего режущий предмет: осколок стекла, кусок металла или пластика? Не извлекайте его самостоятельно: он может сдерживать кровотечение. Удалять травмирующие предметы из раны может только врач через проведение операции.
Запомните эти распространенные ошибки, которые допускаются при оказании доврачебной помощи. Они осложняют состояние пострадавших и могут привести к летальному исходу. Облегчайте их самочувствие до приезда бригады скорой помощи правильно.
Жгут для остановки крови – существенное дополнение аптечки для оказания первой помощи. Травмы поджидают человека везде: в пути, дома, на производстве. Потеря крови угрожает жизни пострадавшего, поэтому применение данного приспособления может уберечь от летального исхода.
Виды кровотечений

Для оказания грамотной первой помощи человек, взявший на себя ответственность, должен знать о том, с каким случаем он столкнулся в конкретной ситуации.
Капиллярное кровотечение
Характеризуется незначительным повреждением тканей. Важные сосуды или органы не задеты.
Порядок действий:
- Поднять конечность повыше для оттока крови от места повреждения.
- Продезинфицировать рану.
- Перевязать.
Венозное кровотечение
Для прекращения потери крови накладывается давящая повязка из нескольких слоев чистой ткани и самодельного валика из ваты, прижимающегося к месту разрыва плоти.
Давление извне помогает образованию тромбов, которые закупорят места повреждения венозных стенок.
Требуется герметичная повязка, которую не развязывают самостоятельно. Если марля полностью пропитались кровью, лучшим выходом будет добавить бинт поверх.
Артериальное кровотечение
Незначительная травма нуждается в давящей повязке аналогично с повреждением вен.
Если случай серьезный, то необходимо немедленно прекратить кровотечение. В бедренной артерии достаточно зажать артерию пальцем или кулаком. Зажимы применяет только врач.
Классификация по степени тяжести
Различают 4 формы:
- Легкая. Потеря крови составляет менее 0,7 л.
- Средняя. От 1 л до 1,4 л.
- Тяжелая. От 1500 мл до 2 л.
- Массивная. Более 2 л. При превышении порога в 3-4 литра в зависимости от исходной массы человека потеря приводит к летальному исходу.
Опасность артериального кровотечения

Сложность при травме артерии состоит в высокой скорости потери крови. При отсутствии медицинской помощи в первые минуты после повреждения сердцу перестает хватать объема жидкости для нормального функционирования, и оно останавливается.
Стенки в артериях по сравнению с венозными тверже и менее эластичные, а кровяное давление сильнее. Из-за этого обычный зажим пальцем сложно осуществить надолго, поэтому требуется наложение жгута и последующая быстрая помощь врача. Хирург перевязывает артерию отдельно или накладывает швы.
Чем сложнее травма, тем дольше поиск разорванного сосуда. Внутреннее кровотечение требует дополнительного разреза.
Наложение жгута для артерии не является панацеей. По истечении срока от 8 до 10 часов при отсутствии нормального кровотока в конечности начинаются некротические процессы, приводящие к гангрене и ампутации.
При 3 и 4 типе кровопотери больному назначают переливание для восстановления работы сердца.
Общие симптомы кровотечения
Визуальные признаки, фиксируемые врачом:
- бледность кожи из-за уменьшения и оттока значительного объема крови;
- испарина, холодный пот;
- тахикардия, сердце ускоряется из-за недостатка жидкости;
- давление в артериях падает.
Внутренние ощущения пострадавшего:
- резкая усталость, человека тошнит;
- невозможность двигать головой или совершать активные движения из-за головокружения;
- в глазах темнеет, появляются пятна;
- не получается глубоко полноценно вздохнуть.
По локализации кровотечения делятся на:
- наружные;
- внутренние.
В первом случае видна кровь, вытекающая из сосуда.
Второй тип диагностировать может только врач по составу выделений и оценке внешнего вида организма.
Оказание первой помощи при кровотечении

Для прекращения кровотечения из артерии важно действовать быстро. Недопустима паника: она замедляет реакцию и способствует возникновению ошибок.
Порядок действий следующий:
- Человеку, оказывающему первую помощь, необходимо позаботиться о собственной безопасности. Нельзя допускать попадания крови пострадавшего на слизистые или открытые раны. Простая профилактика в виде стерильных резиновых перчаток защищает от ВИЧ и других заболеваний.
- Если случился обморок, потерявшего сознание укладывают так, чтобы голова по уровню была ниже тела. Конечности по очереди приподнимают, усиливая приток крови к туловищу, в котором расположены жизненно важные органы.
- Анализируется характер кровопотери. Если она массивная, то пациенту требуется квалифицированная помощь врача или фельдшера. До их приезда кровоток перекрывается доступными методами.
- Для прекращения кровотечения применяют как пальцевое зажатие, так и зажим.
- Поврежденную конечность приподнимают, что способствует скорейшему образованию тромбов и естественному «ремонту» сосуда.
- Для остановки крови накладывают жгут. Обязательно сохраняют время процедуры, чтобы не передержать руку или ногу перетянутой.
- При повреждении конечностей пострадавшему дают воду или чай, чтобы восполнить потерю жидкости.
Жгут применяют только тогда, когда не работают остальные средства остановки крови.
Как остановить кровотечение из бедренной артерии?
Жгут при кровотечении
Обычный, или жгут Эсмарха, представляет собой ленту, выполненную из высокопрочной гипоаллергенной резины длиной в 1,5 метра. Современные приспособления затягиваются самостоятельно, стандартные варианты требуют дополнительной фиксации узла цепочкой или крючком.
Читайте также: Виды повязок на голеностопный сустав
Наложение резинового кровоостанавливающего жгута на бедро (плечо) заменяется схожей процедурой с использованием аналогичных материалов (веревки, длинного куска ткани и т.д.).
Когда необходимо наложить жгут?

Перевязка бедренной артерии применяется:
- при потере конечности в результате травмы;
- при чрезвычайной ситуации, связанной с передавливанием руки или ноги;
- в любом другом случае, когда прочие методы неэффективны.
Признаки кровотечении из артерии:
- ярко-красная кровь;
- поток бьет толчкам, со стороны похоже на фонтан;
- объем жидкости стремительно растет.
Жгут можно наложить на паховую область и шею.
Как правильно наложить жгут при сильном кровотечении
Грамотное выполнение каждого этапа – верный способ оказать помощь пострадавшему и не допустить возникновения осложнений в будущем:
- Ногу приподнимают и фиксируют выше уровня тела.
- Линию наложения жгута обязательно укрывают чистым полотенцем или куском одежды.
- Процедура осуществляется со стороны притока как можно ближе к месту травмы.
- Жгут равномерно растягивают, выполняя 2 или 3 тура до полного прижатия артерии к кости или поверхности сустава.
- Указывают точный час и минуты.
- Пострадавшего доставляют в лечебное учреждение.
- Перед снятием жгута больному вкалывают обезболивающие.
Процесс повторяют, если конечность начала отекать, а кожа посинела.
Через час или два после процедуры (в зависимости от времени года) жгут ослабляют на несколько минут. В это время перебитый сосуд зажимается пальцем или кулаком. После повторного накладывания время обновляется.
Особенности наложения жгута на бедро
Признаком перебитой артерии на бедре является стремительно увеличивающаяся лужа крови. Пострадавший нуждается в немедленной помощи, так как данный сосуд – один из крупнейших в человеческом организме.
Для этого:
- артерию сдавливают кулаком в зоне паха;
- накладывают жгут на бедро;
- приподнимают ногу;
- оставляют данные о моменте начала процедуры;
- вызывают врачей.
Первые 3 пункта следует проделать в течение 2-3 минут, иначе кровопотеря приведет к летальному исходу.
Летом жгут накладывают не более чем на 2 часа, зимой – на 1 час.
Жгут наложен правильно, если:
- визуально видна остановка кровотечения;
- нет пульса ниже жгута;
- конечность холодная на ощупь, кожные покровы бледные.
Читайте также: Отличия перелома от ушиба пальца на ноге
Ошибки при наложении жгута

Нельзя:
- Накладывать жгут на верхнюю треть бедра, чтобы не повредить нервные окончания. К тому же это не помогает остановить кровь.
- Слабо затягивать ремень, не до конца прижимая стенки сосуда к костям;
- Перетягивать жгут. Это травмирует конечность еще больше, перебивая нервы и мышечные волокна.
- Оказывать помощь на голой ноге. Ремень режет кожу и неэффективен для сдавливания сосудов без тканевой подкладки.
Превышение срока чревато ампутацией.
Каждый тип сосуда имеет свой способ оказания первой помощи, поэтому ошибка в его определении ухудшит положение дел.
Другие приспособления для остановки кровотечения
Пальцевой способ
Преимущества:
- не требует дополнительных конструкций;
- дает возможность подготовиться к дальнейшим процедурам по оказанию первой помощи.
Недостатки:
- эффективен в течение 10-15 минут;
- от человека требуется знать, в каком проекционном месте артерии наиболее близко расположены к поверхности, чтобы правильно прижать их к костям. При повреждении бедренной артерии — середина паховой связки. Для подколенной – вершина ямки под коленом. Для средней 1/3 голени – на верхнюю ее часть (большие пальцы помещают на переднюю часть коленки, остальными нащупывают артерию).
Сгиб конечности
Используется в качестве профилактики для оттока жидкостей и скорейшего заживления раны. Его часто применяют врачи скорой помощи для безопасной транспортировки пострадавшего в больницу.
Эффективность метода повышается, если в месте сгиба конечности применить валик.
При травме подколенной артерии максимально сгибают колено.
При повреждении бедренной артерии ногу прижимают к животу.
Правильное положение конечности
Особо популярен при кровотечении из:
- вен;
- капилляров.
Польза состоит в следующем:
- жидкости оттекают в брюшину;
- снижается давление в сосудах;
- быстрее формируется кровяной сгусток.
Повязки

В качестве перевязочного материала применяют:
- бинт;
- марлю;
- специальную стерильную ткань.
Подходит для остановки венозного или капиллярного кровотечения.
Алгоритм следующий:
- На место раны кладут стерильные салфетки.
- В место разрыва – валик.
- Перевязывают.
- Поднимают конечность выше уровня туловища.
Тампонада
Способ выполним только опытным специалистом. Часто применяется при хирургическом вмешательстве.
Полость раны заполняется тампоном до полного прекращения кровотечения. Так же, как и пальцевой метод, это временная остановка, дающая время подготовиться к дальнейшим процедурам.
Круговая перетяжка
По способу действия схожа со жгутом и имеет те же опасности.
Реализуется следующим образом:
- Берется любой предмет, который можно завязать (кусок ткани, платок, ремень, резиновая трубка).
- Приспособление свободно завязывается в необходимом месте.
- В пространство между ним и кожей вставляется палка или другой твердый предмет.
- Последний вращают вокруг своей оси, в итоге закручивается и ремешок. Результат – кровотечение останавливается.
- Палку фиксируют возле руки.
- Указывают время проведения процедуры.
Использование зажимов
Чаще всего применяется во время операций. Носит название «зажима Бильрота». Является кратковременной мерой.
Массированная потеря крови за считанные минуты приводит к смерти пострадавшего. Наиболее опасным является травмирование крупных артерий, так как скорость вытекания максимальная. Наложение жгута на конечность – эффективная мера, имеющая особенности и недостатки. Главное правило – писать точное время оказания первой помощи. После оперативной ликвидации опасности следует как можно быстрее вызвать врача.


