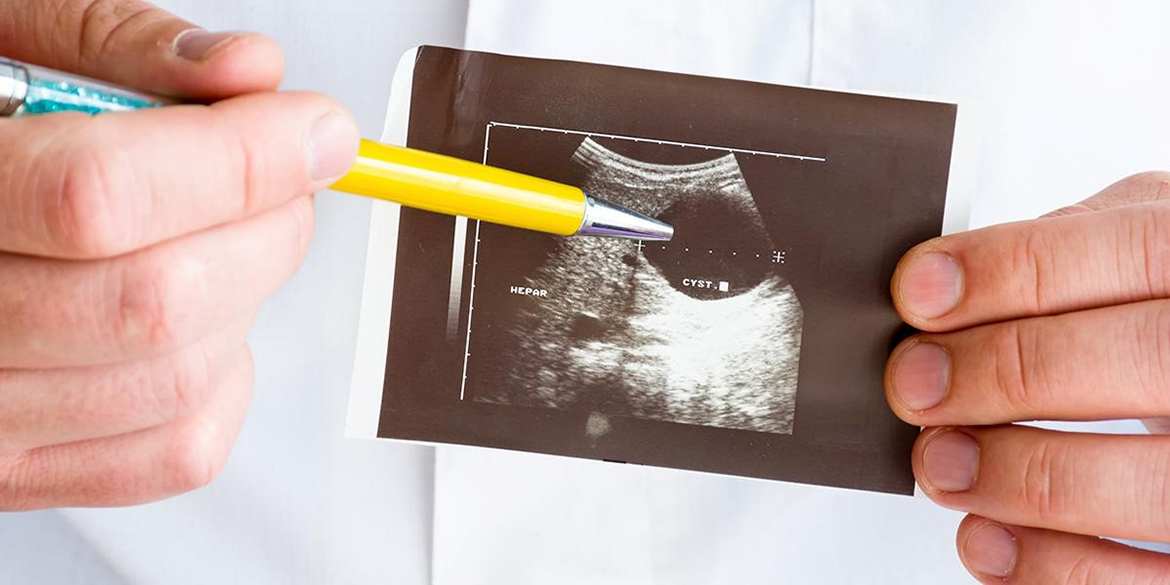
Ультразвуковое исследование (УЗИ) брюшной полости – современный высокотехнологичный метод диагностики, позволяющий оценить состояние внутренних органов и выявить большой спектр заболеваний.
В отличие от других методов, УЗИ позволяет визуально осмотреть внутренние органы, изучить их анатомические особенности, структуру и определить воспалительные процессы и новообразования, не травмируя ткани организма. Специалисту не придется рассекать брюшную стенку, чтобы получить объективную и достоверную картинку на экране монитора. Именно поэтому сегодня УЗИ брюшной полости – золотой стандарт диагностики и одна из самых востребованных медицинских процедур.
Как работает УЗИ брюшной полости?
Ультразвуковая диагностика действует по принципу отражения ультразвуковых волн от исследуемых тканей. Специальная насадка аппарата УЗИ посылает ультразвуковые волны, которые проникая через переднюю брюшную стенку, отражаются от плотных тканей. Результат фиксируется и передается на экран монитора, что позволяет специалисту, не имея прямого доступа к внутренним органам полноценно визуализировать их. Очаги с более высокой плотностью (новообразования, камни) отображаются на экране белыми участками на тёмном фоне. Также аппарат «видит» контуры органа, изменения его структуры и расположение относительно соседних органов.
К общим сведениям, выявленным с помощью ультразвукового исследования, относят:
- размер органа;
- структуру тканей;
- расположение органа;
- наличие участка воспаления;
- наличие или отсутствие новообразований;
- деформация или патология развития;
- выявление свободной жидкости, которой в норме быть не должно.
При всей информативности метода, аппарат УЗИ не способен оценивать функциональное состояние органов. Это значит, что при помощи только лишь ультразвука, невозможно однозначно утверждать, справляется орган с нагрузкой, возлагаемой на него, или нет.
Результатом проведения такой диагностики становятся снимки УЗИ. Когда мы смотрим на готовые снимки, полученные на УЗИ, то видим, как разные органы и их части окрашены в разные цвета и оттенки. Это связано с тем, что разные по плотности ткани имеют разные свойства.
Как подготовиться к УЗИ брюшной полости?
УЗИ брюшной полости проводится натощак. Вечером лучше отказаться от плотного ужина, потому что газы, скопившиеся в кишечнике, не пропускают ультразвук. Именно поэтому, накануне также важно отказаться от продуктов питания, способствующих усиленному газообразованию – бобовые, черный хлеб, капуста, яблоки и т.д. Если пациент привык много кушать, за день до процедуры лучше принять слабительное.
Также нужно отказаться от курения, потому что сигаретный дым вызывает спазм кишечника и желудка. С утра запрещено даже пить воду, не говоря уже о лёгком перекусе. Любое отступление от правил грозит искажением результатов.
Особенности проведения процедуры
УЗИ брюшной полости проводится трансабдоминальным способом, т.е. через брюшную стенку, и не причиняет пациенту никакой боли или дискомфорта. Пациент ложиться на кушетку и оголяет область живота. Специалист наносит на кожу передней брюшной стенки специальный гель, на основе воды, который призван обеспечить отсутствие воздушной прослойки между датчиком аппарата и телом пациента.
Далее, специалист проводящий диагностику, прикладывает датчик к коже и начинает водить им по животу, одновременно просматривая картинку на экране монитора. Пациент при этом не испытывает каких-либо необычных или дискомфортных ощущений.
Расшифровка результатов может осуществляться непосредственно специалистом, который проводит УЗИ, или лечащим врачом пациента, которому для постановки диагноза достаточно взглянуть на снимки и результаты замеров.
Какие органы исследует УЗИ брюшной полости?
К органам брюшной полости относятся желудок, поджелудочная железа, селезёнка, почки, мочеточник, мочевой пузырь, сосуды брюшной полости. Проверить, как работает любой из этих органов можно, сделав УЗИ брюшной полости с помощью современного аппарата. Соответственно, оценив визуально эти органы можно определить наличие патологических изменений и поставить точный диагноз.
Врач исследует на УЗИ каждый орган на выявление той или иной проблемы.
Диагностика печени при помощи УЗИ брюшной полости
Печень — самая крупная железа организма, которая имеет свойство накапливать токсины, поэтому нередко повреждается в довольно молодом возрасте. Брюшной пресс не позволяет печени выпирать из-под рёбер. Печень состоит из четырёх долей: правой, левой, квадратной и хвостатой, что прекрасно просматривается в процессе ультразвуковой диагностики.
Печень довольно большой орган, поэтому врач исследует на УЗИ каждую долю в отдельности, изучая её контур, размер и структуру. В норме связок между сегментами печени быть не должно. Они визуализируются при наличии свободной жидкости. Также у здоровой печени хорошо просматривается печеночная вена, воротные вены и желчевыводящие протоки. Здоровый орган имеет чёткие контуры, ровную внешнюю оболочку (капсулу) и острые углы. Увеличение одного из сегментов указывает на развитие опухоли, увеличенные размеры всей печени — на воспаление. Бугры на поверхности органа говорят о патологии развития, а закругление краёв должны вызвать подозрения на печеночную недостаточность.
УЗИ отображает размеры органа: норма длины печени — 14-18 см (в зависимости от пола), диаметр поперечного сечения — 9-12 см, диаметр печеночной артерии — 6 мм.
Изменения в эхогенности печени указывают на различные заболевания:
- Мелкие очаги измененной эхоплотности говорят о жировом гепатозе (болезнь характерна для людей, ведущих малоподвижный образ жизни и увлекающихся сладкой и жирной пищей);
- Смешанная эхогенность указывает на развитие цирроза печени. На начальной стадии она увеличена в размерах, на поздних этапах дистрофирует и значительно уменьшается в объёме;
- При стеатозе (жировых накоплениях в виде капель) эхогенность увеличивается при отражении от жировых участков;
- При расширении желчных протоков эхогенность значительно увеличивается;
- Если у печени находятся ленточные черви, на экране визуализируется сетчатая структура и расплывчатость контуров;
- Для воспаления печени характерна пониженная эхогенность.
Нарушение структуры печени говорит о развитии новообразований. Их также можно описать на основании снимком УЗИ.
Диагностика желчного пузыря при помощи УЗИ брюшной полости
Специалист по УЗИ-диагностике одновременно с исследованием печени, описывает и желчный пузырь, потому что это взаимодополняемые органы: желчный пузырь продуцирует желчь, которая поступает в печень и расщепляет жиры. В норме на экране монитора орган имеет слегка грушевидную форму при длине 6-9 см, ширине 3-5 см при толщине стенок до 4 мм.
Диаметр желчного протока, через который жидкость попадает в печень, не превышает 6 мм. Если протоки расширены, то у пациента скорее всего плохой отток желчи. Она остаётся внутри органа и давит на его стенки. Такая проблема чревата нарушением пищеварения и сильными болями.
На экране аппарата УЗИ здоровый желчный пузырь имеет ровные и однородные контуры без утолщений. Толщина свыше 4 мм указывает на воспалительный процесс. При хроническом холецистите повышается эхогенность. Области с перемещающейся эхогенностью говорят о наличии песка в желчном пузыре. Камни также перемещаются при изменении положения тела, и имеют повышенную эхогенность. УЗИ отображает их как участки белого цвета. Полипы слизистой оболочки желчного пузыря имеют ту же эхогенность, что и сам орган. Но они отчётливо заметны на экране. Если они свыше 10 мм, их удаляют. В остальных случаях наблюдают за динамикой роста.
Диагностика поджелудочной железы при помощи УЗИ брюшной полости
С помощью ультразвуковой диагностики исследуется как тело, так и головка поджелудочной железы. Этот орган регулирует обменные процессы, а также выделяет ферменты, участвующие в переваривании пищи. Без этого органа человек не проживет и дня, а любые нарушения в работе железы значительно снижают качество жизни человека. В норме орган имеет форму буквы S. На УЗИ аппарате сложно определить всю патологию. Специалист видит только изолированные участки, а также косвенные признаки проблемы. Если они были замечены, врач направляет больного для более детального обследования.
Железа имеет длину 14-22 см при весе 70-80 грамм. Главный проток имеет диаметр 1 мм, но при панкреатите или новообразовании он увеличивается, а при камнях — уменьшается. Воспаление изменяет размер органа либо его отдельных частей. В 60% случаев злокачественные опухоли локализуются в головке железы, она достигает длины до 3,5 см. Также к увеличению размеров приводят кисты, они делают контуры выпуклыми.
Контуры здорового органа должны быть четкими и однородными. Расплывчатость говорит о воспалении, хотя реактивный отёк иногда является цепной реакцией на язву желудка или гастрит. Камни и кисты имеют четкие контуры, а новообразования — размытые границы. Но увидеть это на экране монитора УЗИ аппарата способен только опытный и внимательный специалист.
Повышенная эхогенность типична для камней и хроническом панкреатите, а при остром панкреатите она понижена. Пятна белого цвета на экране монитора свидетельствуют о кистах и абсцессах. Смешанная эхогенность бывает при изменении структуры органа (например, при патологии островков Ларгенганса, продуцирующих инсулин).
Диагностика селезенки при помощи УЗИ брюшной полости
УЗИ этого органа позволяет выявлять заболевания на самой ранней стадии. Ультразвуковое обследование показывает следующие параметры органа:
- Размеры органа — в норме длина не превышает 13 см, ширина — 8 см и толщина 5 см;
- Эхогенность — у здорового органа она средняя. Отсутствие эхогенности указывает на абсцесс, а гиперэхогенность вызывается накопившимися пузырьками газа;
- Форма селезенки — в норме она имеет форму полумесяца, но различные новообразования делают форму округлой, а контуры неровными;
- Повреждение структуры селезенки — такое происходит при инфаркте — кровоизлиянии, вызванном тромбозом артерии или вены. УЗИ отображает пониженную эхогенность, нечеткие контуры и треугольную форму органа;
- Травмы селезёнки — при разрыве вследствие тупой или острой травмы живота образуется гематома. На экране монитора это отображается отсутствием эхогенности на месте травмы, а также визуализацией свободной жидкости;
- Кисты — они имеют четкий контур и овальную форму, поэтому легко визуализируются аппаратом УЗИ. Внутри кисты находится жидкость, поэтому она имеет анэхогенную структуру.
Диагностика лимфатических узлов при помощи УЗИ брюшной полости
УЗИ в норме не визуализирует лимфатические узлы. Если они видны на экране монитора, это свидетельствует о развитии такого страшного заболевания, как миелолейкоз или лимфолейкоз. При таком заболевании увеличивается в размерах и селезёнка.
Если лимфоузлы заметны на УЗИ, но другие органы имеют нормальные размеры, у человека, возможно, развивается инфекция. Селезенка фильтрует кровь от бактерий и вырабатывает антитела, поэтому при инфекционном заражении увеличатся в размере именно внутренние лимфатические узлы. В зависимости от их расположения врач выявляет нарушения в работе соседних органов. Неоднородная эхоструктура селезёнки говорит о разрушении её тканей, болезнях крови и поражении органа патогенными микробами и вирусами.
Диагностика почек при помощи УЗИ брюшной полости
Состояние этого парного органа определяется наиболее достоверно именно ультразвуковым методом диагностики. Он определяет следующие показатели:
- Визуализация и определение размеров почки. В норме у человека должно быть две почки длиной 10-12 см, шириной 5-6 см и толщиной 4-5 см. Левая почка при этом располагается немного выше правой, которая имеет меньшие размеры. Здоровая почка имеет форму боба с чётким однородным контуром. Но порой выявляется такая патология, как удвоение почки. Причём в 12% удваиваются обе почки, а в 88% — визуализируется одностороннее удвоение. Аномальный орган состоит из двух сросшихся сегментов, каждый из которых имеет собственное кровоснабжение. УЗИ выявляет патологию не только у родившегося человека, но и у плода на стадии 25 недель развития. Также иногда выявляется агенезия (нехватка) органа. В целом и та, и другая патология не влияет на качество жизни, если при этом развит мочеточник. Но людям с аномалиями развития почек следует наблюдать за своим здоровьем,потому что они более уязвимы для инфекций и вирусов.
- Диффузные и очаговые изменения паренхиматозной ткани. Паренхимой называют ткань, из которой состоит орган, имеющей корковый слой, в котором образуется моча, и мозговое вещество, состоящее из канальцев. Паренхима в норме должна иметь толщину 16-25 мм, у людей старше 60 лет она уменьшается до 11 мм. Несмотря на то, что почка защищена фиброзной капсулой, попадающие в организм токсины, микробы и продукты распада нарушают структуру тканей. На УЗИ можно увидеть утолщение (такое случается при воспалении из-за развития инфекционной болезни почки) или уменьшение паренхимы (при сахарном диабете, интоксикации, вирусах).
- Расположение почек. На УЗИ специалист видит расположение почек. В норме правая почка располагается на уровне 12-го грудного позвонка, левая — на уровне 11-го. Если в положенном месте почка не визуализируется, это свидетельствует о развитии нефроптоза — опущении почки в брюшную полость. Заболевание опасно тем, что опущенный орган перекручивается, нарушая нормальный кровоток. Это чревато серьезными заболеваниями.
- Эхогенность почки. Интенсивность отражения ультразвука зависит от плотности ткани: низкая плотность отображается на экране монитора тёмными пятнами, высокая плотность — белыми. Более светлые участки означают нарушение структуры почки, что случается при воспалительных явлениях (гломерулонефрите). Повышенная эхогенность указывает на патологию почки (новообразования, песок, камни и пр.)
На УЗИ нельзя увидеть признаки острого пиелонефрита. Единственным признаком патологии является пониженная эхогенность и отек почки. Изменения становятся видно при хроническом пиелонефрите: имеются очаги гиперэхогенности, кисты, уменьшаются размеры органа. При туберкулёзе (усыхании) почки видны полые участки, наполненные жидкостью.
Песок в почках также не визуализируется на УЗИ. Аппарат может видеть инородные включения, диаметр которых превышает 2 мм. Т.е. реально специалист определяет только камни, а «песок в почках» выявляется только с помощью анализов мочи. УЗИ выявляет 97% болезней почек. Если приложить дополнительно анализы мочи, то пациент будет знать на 100% о заболеваниях почек.
УЗИ брюшной полости – диагностическая процедура, позволяющая получить огромный объем достоверной информации о состоянии внутренних органов пациента, не травмируя здоровые ткани и не причиняя ему боли. Еще одно важное преимущество метода – снимки можно хранить столько времени, сколько это необходимо.
Назад
УЗИ диагностика – почему результаты процедуры могут быть недостоверными
Могут ли результаты УЗИ быть неточными, и зависит ли достоверность диагностики от самого пациента? Ультразвуковое исследование считается одним из самых информативных и безопасных методов обследования. Процедуру назначают детям и взрослым, ослабленным больным. По результатам диагностики выставляют диагноз и назначают лечение, поэтому необходимо, чтобы ошибки при проведении исследования были исключены по максимуму.
Типичные причины ошибок при проведении УЗИ
Разработка ультразвуковой диагностики позволила значительно улучшить качество лечения. При помощи ультразвуковых волн патологические изменения можно обнаружить на самой ранней стадии развития и, исходя из результатов, назначить ту терапию, которая предотвратит развитие осложнений.
УЗИ диагностика часто назначается из-за ее безопасности для здоровья и возможности получения данных в течение нескольких минут. Однако не всегда написанное заключение является достоверным. Ошибки в исследовании объясняются самыми разными причинами, к их числу в первую очередь относят:
- Устаревшее оборудование. Старые аппараты выдают далеко не идеально четкое изображение и создают картинку с помехами, это мешает проведению обследования и не позволяет получить достоверные данные о внутренних органах. В итоге врач может не увидеть патологические изменения, камни и те нарушения, которые требуют немедленного хирургического вмешательства;
- Отсутствие у врача необходимых знаний и опыта. УЗИ диагностика считается операторзависимой процедурой. Если врач не владеет основными алгоритмами, не имеет преставлений об особенностях исследования, не повышает своевременно квалификацию, то велика вероятность с его стороны пропустить те моменты, которые являются значимыми для постановки диагноза. Иногда врачебные ошибки объясняются обычной усталостью специалиста.
- Неправильную подготовку. Ультразвуковое обследование органов мочевыделения, брюшной полости и ряда других систем требуют предварительной подготовки. Она может заключаться в соблюдении диеты, в наполнении мочевого пузыря, в отказе от курения на несколько часов. Правила подготовки каждому пациенту должен объяснить врач или медсестра. Если рекомендации больным игнорируются, то изображение может получиться нечетким или недостоверным;
- Неверную информацию со стороны пациента. Например, гинекологическое УЗИ должно приводиться на определенный день менструального цикла. Если женщина даст врачу неверную информацию о сроках цикла, то ему будет трудно правильно оценить видимые при диагностике нарушения.
Может ли УЗИ ошибиться, если пациент скроет информацию о принимаемых препаратах? Это одна из вероятных причин ошибок при проведении ультразвуковой диагностики. Медикаменты могут влиять на скорость кровотока, на перистальтику и иные процессы в организме. Если больной скажет обо всех принимаемых препаратах, то врач функциональной диагностики сможет выполнить процедуру с учетом влияния лекарств на работу внутренних органов.
Как получить достоверные результаты
Часто ли ошибается УЗИ-диагностика, и как сделать так, чтобы результат был достоверным? Это волнует не только пациентов, но и врачей, так как им необходимо выбрать соответствующее патологии лечение. Вероятность ошибок будет минимальной, если диагностику выполнит квалифицированный врач функциональной диагностики на современном оборудовании и с соблюдением протокола процедуры. Лучше всего на УЗИ записываться в частные медицинские центры, так как именно в таких клиниках используются инновационные аппараты, а врачи заинтересованы в оказании качественной помощи клиентам.
Центр «Нейропсихолог» располагает самыми лучшими аппаратами для УЗИ диагностики, а наши врачи имеют достаточный опыт для того, чтобы определить сложные патологии. Записаться на ультразвуковое обследование можно на любое удобное время по телефону.
Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет.
Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн.
С появлением ультразвуковой диагностики диагностировать заболевания стало намного проще. Многие болезни, не дающие симптомов на начальных стадиях, отлично определяются с помощью ультразвука.
Но, к сожалению, и при ультразвуковой диагностике также случаются ошибки. Почему же такое происходит и как получить максимально точное описание УЗИ?
Причины, не зависящие от пациента. Выбирайте правильную клинику!
- Плохое качество аппаратуры. Не секрет, что в дешёвых клиниках используются далеко не новые УЗ-аппараты, снабжённые устаревшим программным обеспечением. Изображение, создаваемое такой техникой, далеко не идеально.
- Во время консультации врач может пропустить небольшие патологические очаги, опухоли камни, кисты. В результате больной уходит с УЗИ с уверенностью, что он здоров, а на самом деле в его организме развивается серьёзная болезнь. Поэтому, если врач после УЗИ в участковой поликлинике сказал, что все хорошо, лучше перепровериться у другого специалиста в более солидном медучреждении.
- Отсутствие нужных программ обучения. УЗИ-диагностика, как и другие медицинские отрасли не стоит на месте. Чтобы постоянно быть на плаву, врачам нужно постоянно повышать квалификацию и стажироваться, на что у многих учреждений просто нет денег.
- Отсутствие у персонала должного опыта. Больницы, стараясь снизить стоимость диагностики, принимают на работу вчерашних студентов, практически не имеющих опыта, которым можно платить меньше. Такой молодой специалист, возможно, знает, как выглядят органы в норме, но вряд ли имеет достаточный опыт, чтобы оценить, имеющиеся патологии. Для этого нужно проработать много лет. Кроме того, существуют редкие болезни, и частные случаи заболеваний, распознать которые может только опытный врач УЗист.
- Нарушение протокола УЗИ. Органы принято осматривать в определённой последовательности, что дает возможность выяснить первопричину патологии. Например, при обнаружении узкого места (стеноза) или непонятного расширения в органе врач должен смотреть все близлежащие области, чтобы понять, чем вызвано такое нарушение и к чему оно привело. Однако, некоторые специалисты, особенно молодые, просто констатируют факт патологии, не найдя ее причин. Польза от такой консультации УЗИ весьма сомнительна.
- Усталость врача – такая ситуация возникает сейчас в клиниках, существующих за счёт низких цен и большого количества посетителей. В результате врач в кабинете УЗИ, который вынужден много часов подряд осматривать больных, банально устаёт и может пропустить болезни.
- Неправильный выбор метода УЗИ. Некоторые органы можно осмотреть на УЗИ несколькими способами. Например, рассмотреть женские половые органы женщины можно через брюшную стенку, прямую кишку и половые пути. Однако, пациенток с большим избыточным весом осматривать через переднюю брюшную стенку нецелесообразно, поскольку толстый слой подкожной жировой клетчатки исказит картину. Максимально правильную диагностику в этом случае можно сделать только при трансвагинальном обследовании. Поэтому неправильный подбор методики осмотра приведёт к искажению результатов.
Поэтому, чтобы получить правильное заключение врача УЗИ, нужно выбирать клинику, где установлена современная аппаратура и работают квалифицированные врачи. В этом случае вероятность ошибок гораздо ниже. Нужно обязательно ориентироваться на цену. Дешёвая услуга не может быть качественной.
Если в расшифровке УЗИ, что-то показалось странным и подозрительным, лучше не рисковать и пройти диагностику у другого специалиста.
Ошибки со стороны пациента
- Неправильная подготовка. К сожалению, не все больные придерживаются врачебных рекомендаций по подготовке к процедуре. Недобросовестное соблюдение диеты и употребление продуктов выделяющих газы, искажает картину происходящего в органах брюшной полости. Перед некоторыми видами УЗИ нельзя курить, поэтому даже одна выкуренная сигарета способна повлиять на результат. Если подготовка к УЗИ вызвала вопросы, их нужно задать врачу, направляющему на УЗИ обследование.
- Предоставление неверной информации. Придя на УЗИ матки и яичников, женщина должна знать дату последней менструации, поскольку картина состояния органов репродуктивной сферы напрямую зависит от дня цикла. Если пациентка даст неправильную информацию, врачу будет гораздо сложнее сориентироваться в ситуации.
- Прием препаратов, о которых не было сообщено врачу. Лекарственные средства влияют на работу органов, поэтому принимать их перед УЗИ-диагностикой нельзя. О приеме любых лекарственных средств нужно обязательно сообщить врачу, проводящему диагностику.
Поэтому чтобы врач на УЗИ поставил правильный диагноз, нужно при подготовке к обследованию строго выполнять врачебные рекомендации. Чем лучше подготовлен пациент, тем точнее будет результат УЗИ.
Соблюдая эти несложные правила получить максимально точные данные о состоянии своего здоровья, по достоинству оценив преимущества УЗ-диагностики.
Диагностику и лечение рака осложняет не только отсутствие симптомов на ранних стадиях. Даже при наличии данных лучевой диагностики, точно указывающих на очаговое поражение органа (например, очаговые образования в печени), не всегда удается сразу поставить диагноз. О том, что такое онконастороженность при обследовании поражений печени, и насколько она важна для выявления ранних стадий рака читайте в материале официального сайта Онкологической клиники МИБС.
Что такое «онкологическая настороженность»?
При постановке диагноза по симптомам и данным неинвазивной инструментальной и лабораторной диагностики врач любой специальности обязан рассматривать все возможные причины таких изменений. В том числе, и наличие онкологического заболевания. Это и есть онкологическая настороженность (онконастороженность).
Например, выявленное очаговое поражение печени следует всегда рассматривать как вероятное проявление онкологического процесса. Ведь успех лечения в онкологии напрямую зависит от стадии, на которой диагностирована болезнь.
Онконастороженность при очаговом поражении печени
Очаговые образования в печени могут быть выявлены случайно, без наличия жалоб или симптомов нарушений работы органа — при скрининговом исследовании органов брюшной полости (УЗИ, КТ, МРТ). Заключение врача в подобных случаях содержит, к примеру, фразу «… узловое образование второго сегмента печени». Какой именно сегмент печени поражен и размеры образования на данном этапе не имеют значения. И далеко не всегда означают, что пациенту предстоит лечение рака! Но это — важный сигнал о необходимости комплексного обследования для исключения опухолевого процесса.
Задача дифференциальной диагностики состоит в том, чтобы максимально точно соотнести проявления заболевания с симптоматикой, характерной для конкретного его вида, и одновременно зафиксировать признаки, исключающие другие варианты диагноза
Задача диагностического этапа в данном случае состоит в максимально быстром и точном установлении природы выявленных изменений. А значит, подобное заключение является поводом для обязательной и незамедлительной консультации онколога с целью оценки природы новообразования, определения необходимости в дополнительном обследовании и/или биопсии узла.
К сожалению, далеко не все врачи, к которым пациенты обращаются с жалобами на нарушения работы печени, направляют на прием к онкологу после выявления очагового поражения, не говоря уже о случайном выявлении очагового поражения при бессимптомном течении. В таком случае, при отсутствии онконастороженности у врача, задача в кратчайшие сроки получить полноценное обследование ложится на плечи самого пациента. Стоит помнить, что эффективность (а также травматичность, длительность и стоимость) лечения рака печени, в случае если последующее обследование подтвердит такой диагноз, зависит от срока начала лечения. А промедление — не избавит от диагноза, и лишь усугубит ситуацию.
Очаговое поражение — не всегда рак печени
Сложность заключается в том, что узловые образования в печени могут быть следствием разнообразных новообразований доброкачественной и злокачественной природы, цирроза печени или паразитарной инвазии. Только консультация специалиста и правильно составленный план дополнительного обследования позволяет в кратчайшие сроки уточнить диагноз и разработать индивидуальную программу лечения и наблюдения.
Бояться визита к онкологу не следует: чаще всего выявленный в печени очаг — это гемангиома печени либо простая киста. Характерный вид таких узлов при УЗИ или компьютерной томографии позволяет при отсутствии симптомов рекомендовать динамическое наблюдение с выполнением контрольных обследований в сроки 3-6 месяцев. Динамика новообразований в данном случае является одним из диагностических критериев – стабильный размер и форма выявленного узла будет подтверждением, что выявленные изменения доброкачественной природы.
Паразитарные кисты печени чаще всего имеют характерный вид, что позволяет предположить диагноз паразитарного поражения печени и назначить обследование для подтверждения такого заключения. Исследование уровня антипаразитарных антител в крови и дополнительные методы визуализации (КТ или МРТ) вместе со сведениями анамнеза болезни и жизни позволят установить клинический диагноз и назначить пациенту правильное лечение.
Особенности диагностики рака печени
Важным фактором, который позволяет диагностировать рак печени на ранних стадиях, является внимательность пациента к тем “сигналам”, которые посылает организм. В первую очередь, это касается незамедлительного обращения к врачу при обнаружении нетипичной работы систем и органов.
Наиболее простые из обследований – лабораторные общий и биохимический анализы крови, исследование уровня онкомаркеров в крови. Эти анализы пациенты часто назначают себе сами. Но следует отметить, что правильную интерпретацию полученных данных может дать только квалифицированный врач-онколог. Связано это с тем, что большинство изменений будет носить неспецифический характер либо результаты лабораторного обследования окажутся нормальными. Но, как правило, этап лабораторных исследований пациент, у которого имеются симптомы нарушения работы печени, проходит до выявления очаговых поражений методами лучевой диагностики.
Рак печени, как и любое злокачественное новообразование, после достижения определенного размера опухоли требует притока крови для продолжения своего роста. Образование новых сосудов, питающих растущую опухоль (опухолевый ангиогенез) — один из наиболее характерных признаков, которые указывают на наличие рака. Поэтому обязательно проводится оценка характера кровообращения в узловом образовании печени, наличия или отсутствия жидкостного компонента, взаимоотношения очага со структурами ворот печени, характера роста.
Чаще всего одно проведенное исследование не дает ответов на все вопросы и обследование пациентов с очаговым поражением печени должно быть комплексным.
При недостаточности данных для подтверждения рака врач-онколог может избрать тактику непродолжительного динамического наблюдения: при наличии злокачественной опухоли печени (первичный рак печени или метастаз в печень) форма и/или размер очага будет меняться, что проявится в данных КТ, МРТ или УЗИ и лишь тогда будет сигналом к началу более инвазивной диагностики.
При подтверждении злокачественного процесса следует выяснить, имеет ли место первичный рак печени, или у пациента выявлена первичная опухоль другой локализации, метастазировавшая в печень
Первичные опухоли печени встречаются редко. Предположить первичный рак печени врач сможет в том случае, если комплексное обследование не выявило опухолевой патологии в легких, желудке, кишечнике, молочной железе. Нормальное состояние других органов и повышение уровня онкомаркеров, характерных для рака печени позволяют предположить гепатоцеллюлярный рак или холангиокарциному. В такой ситуации трепан-биопсия очага в печени с гистологическим исследованием полученного материала является необходимыми для заключительного диагноза. Выполненная в условиях местного или общего обезболивания трепан-биопсия, позволяет получить образец тканей опухоли. Дальнейшее морфологическое и иммуногистохимическое исследование образца позволит подтвердить первичную гепатоцеллюлярную карциному.
Обычно трепан-биопсия печени легко выполнима. Если же имеются противопоказания для выполнения такого метода, на помощь приходит лапароскопия. Выполненная в условиях общего обезболивания лапароскопическая биопсия печени позволяет не только получить материал для морфологического исследования, но и оценить состояние других органов брюшной полости.
Большинство злокачественных опухолей печени — вторичные. Они представляют собой узлы размножения и роста опухолевых клеток, распространившихся из первичного очага, то есть метастазы рака другой локализации. Вторичные очаги в печени редко нуждаются в верификации: наличие первичной опухоли и характерные для нее путь и скорость метастазирования позволяют констатировать распространение опухоли в печень и использовать полученные данные для коррекции плана лечения первичного рака, включив в него лечение метастазов в печень.
Само по себе метастатическое поражение печени не является признаком неизлечимости заболевания. Размер, расположение, количество вторичных очагов, а также локализация и морфологический вариант первичного очага – вот исходные условия, которые определяют эффективность лечения в целом и позволяют составить прогноз.
УЗИ печени — простой, доступный и безболезненный метод оценки состояния органа. С его помощью можно получить четкую картину структуры печени, изменений в ней, а также определить основные показатели.
Исследование проводится не только в диагностических, но и в профилактических целях. Оно не имеет абсолютных противопоказаний, подходит для пациентов разного возраста.
- Показания к проведению
- Как подготовиться к исследованию?
- Особенности проведения
- Что покажет исследование?
- Показатели нормы в результатах УЗИ печени
Показания к проведению
Печень — самый крупный орган в брюшной полости, который выполняет ряд функций в организме:
- участие в обменных процессах (расщепление белков до аминокислот);
- очищение организма от токсинов, выведение вредных веществ;
- выработка желчи, без которой невозможен процесс пищеварения.
На печень оказывается большая нагрузка. Клетки органа регулярно подвергаются действию неблагоприятных внешних факторов. В результате могут развиваться различные патологии и серьезные заболевания, нарушающие функциональность печени и, как следствие, других органов и систем.
Ультразвуковое исследование печени назначают пациентам, у которых присутствуют следующие симптомы и жалобы:
- окрашивание слизистой оболочки глаз и кожи в желтый цвет;
- боли в правом подреберье, усиливающиеся после употребления жирной пищи, физической активности, приёма спиртного;
- зуд кожи (при отсутствии аллергической реакции);
- ощущение горечи во рту;
- периодические или регулярные боли в верхней центральной части живота4
- окрашивание мочи в нетипичный ярко-желтый цвет.
Процедуру назначают пациентам с:
- заболеваниями поджелудочной железы и желчного пузыря;
- подозрениями на опухолевые новообразования в брюшной полости;
- травмами брюшной полости;
- хроническими заболеваниями печени;
- асцитом.
Также УЗИ печени показано пациентам, которые в течение долгого времени принимают определенные лекарственные средства по медицинским показаниям или прошли лечение от гепатита.
Процедура может быть назначена в любых других случаях при наличии подозрений на поражение печени.
Как подготовиться к исследованию?
К УЗИ печени нужно правильно подготовиться, чтобы результаты были точными и информативными.
За 3 дня до назначенного исследования
нужно начать придерживаться особого режима питания.
На этот период нужно отказаться от:
- жирной пищи;
- бобовых;
- капусты;
- копченостей;
- хлебобулочных изделий;
- картофеля;
- крепкого кофе и чая;
- газированных напитков;
- спиртного.
Питание должно быть частым и дробным. Блюда нужно готовить методом запекания или приготовления на пару.
Если пациент страдает от вздутия живота, за день до УЗИ необходимо пропить препараты от повышенного газообразования. Это важно, так как сильное газообразование ухудшает визуализацию и затрудняет осмотр исследуемого органа.
За сутки до процедуры нужно еще в большей степени ужесточить рацион. В этот день нужно употреблять исключительно легкую пищу: крупяные гарниры на воде, овощные блюда.
Если пациент страдает постоянными запорами, на ночь нужно принять слабительное или выполнить очистительную клизму.
Последний прием пищи перед исследованием должен быть минимум за 6 часов.
Диагностика проводится натощак.
За 1–1,5 часа до исследования нужно прекратить употребление воды.
Если УЗИ проводится экстренно, правилами подготовки пренебрегают.
Необходимо учесть, что ультразвуковое исследование печени не проводится в течение двух дней с момента выполнения рентгеноскопии желудка с введением контрастного вещества, а также после эзофагогастродуоденоскопии. Если УЗИ печени предшествовали лапароскопические манипуляции в области брюшной полости, то с этого момента должно пройти 3–5 дней.
Особенности проведения
Выполнение УЗИ печени занимает не более 30 минут. Пациенту нужно оголить область живота и лечь на спину. Исследование проводится на вдохе.
На область, которую необходимо обследовать, наносят специальный гель, который облегчает передвижение датчика и улучшает проводимость волн. Специалист плавно перемещает ультразвуковой датчик, который сканирует печень и расположенные рядом анатомические структуры.
Процедура полностью безболезненна для пациента, не вызывает дискомфорт.
Что покажет исследование?
Ультразвуковое исследование печени позволяет выявить такие нарушения и заболевания, как:
- цирроз;
- острый и хронический гепатит;
- абсцессы;
- опухолевые новообразования и метастазы при поражения других органов;
- гемангиома печени;
- гепатома;
- нарушение венозного оттока (синдром Бадда-Киари);
- отложение солей кальция (кальцинаты);
- жировые изменения печени;
- кисты;
- гельминтозы.
Показатели нормы в результатах УЗИ печени
В ходе исследования печени получают основную информацию о ее состоянии, показателях, каждый из которых имеет свою норму. Ознакомиться с нормами можно ниже:
- Размер. В норме толщина правой доли составляет 11,2–12,6 см, длина — 11–15 см. Толщина левой доли составляет около 7 см, высота — не более 10 см. Общая длина находится в пределах 14–18 см, поперечное сечение составляет 20,1–22,5 см.
- Форма и структура. В норме форма органа пирамидальная, структура — однородная. Поверхность должна быть гладкой, без углублений или выступающих элементов.
- Контуры. Нижняя граница печени в норме имеет острый угловой край.
- Диаметр воротной вены. В норме этот показатель составляет 1–1,4 см.
- Эхогенность. У здоровых людей она нормальная, высокая относительно окружающих тканей.
Для разных патологий характерно изменение определенного параметра печени.
Если выявлено увеличение размеров на фоне однородной мелкозернистой эхоструктуры, это может указывать на:
- острый гепатит;
- сердечную недостаточность;
- паразитарное поражение (шистосомоз).
При увеличении размеров печени и неоднородной структуре органа можно заподозрить:
- цирроз;
- хронический гепатит;
- жировой гепатоз;
- абсцесы;
- гематомы.
Уменьшение размеров печени характерно для микронодуллярного цирроза, который нередко сочетается с асцитом, повышением давления в воротной вене этого органа, варикозом селезеночной вены.
Сильные отклонения от нормы указывают на наличие патологий. Для постановки точного диагноза назначают дополнительные исследования.