Если в древности, появление на свет детей с хромосомными патологиями считалось карой Божьей, то в наши дни предвидеть вероятность рождения ребенка с генетическими отклонениями можно диагностировать даже на ранних стадиях беременности с помощью пренатального скрининга. «Стандартные» процедуры предусматривают проведение биохимического анализа активных биологических веществ в крови матери, а также ультразвукового исследования, направленного на поиск специфических маркеров: отсутствие носовых костей, неправильная толщина воротничкового пространства, пороки сердца, аномалии ЦНС, укорочение костей и т.д.
Но точность таких исследований (<85%) вынуждает использовать иные методики подтверждения диагнозов: биопсия хориона (плодной оболочки), амниоцентез (забор околоплодных вод) хоть и дают более точный результат, но связаны с определенными рисками: от инфицирования организма матери, до непрерывного кровотечения или повышения вероятности внезапного прерывания беременности. При этом уровень погрешности может достигать 5%, давая ложноположительный или ложноотрицательный результат.
Благо, на смену «опасным» методикам диагностики приходят инновационные неинвазивные способы, появившиеся в результате многолетних исследований человеческого генома. Но прежде чем воспользоваться наработками ученых-генетиков стоит разобраться, что такое NIPT при беременности, какова достоверность теста и чем неинвазивный пренатальный тест превосходит все существующие на сегодняшний день виды скрининга.
Что представляет собой неинвазивный пренатальный тест для беременных?
Суть процедуры схожа с биохимическим скринингом: в качестве образцов для проведения теста используется венозная кровь будущей матери. NIPT назначается в качестве дополнительной процедуры при комплексном скрининге за невозможностью или нежеланием пациентки проходить «стандартные» инвазивные процедуры. В сравнении с биопсией или забором околоплодных вод, исследование ДНК показывает высокую результативность при минимальной погрешности, не создавая осложнений для здоровья матери и не влияя на процесс развития плода.
NIPT позволяет установить:
- Трисомии 13, 18, 21 хромосом (синдромы Патау, Эдвардса, Дауна);
- Отсутствие X-хромосомы у девочек (болезнь Шерешевского-Тернера);
- Добавочные X и Y-хромосомы у мальчиков (патологии Клайнфельтера, Якобса);
- Делеции и микроделеции (отсутствие отдельных участков хромосом).
Кроме того, НИПТ позволяет определить пол ребенка на ранних (от 9-ой недели) стадиях беременности. В зависимости от теста, точность определения отклонения может достигать 99,9999%.
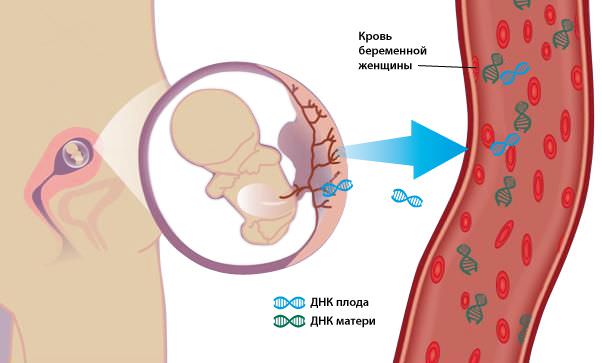
Доказано, что с 9 недели, в крови женщины, вынашивающей ребенка, появляются фрагменты клеток плода – фетальная ДНК. Современное материально-техническое оснащение позволяет выделять требуемые маркеры и сопоставлять их с наиболее распространенными генетическими сбоями и ошибками. Тем не менее, коллегия Американского конгресса акушеров и гинекологов выделяет «группу риска», для которых NIPT является обязательной процедурой.
К ним относятся:
- Женщины в возрасте старше 35 лет;
- Семьи, имеющие детей с хромосомными аномалиями;
- Матери, вынашивающие 2, 3 и 4 ребенка.
Точность теста зависит от правильного определения срока беременности, индивидуальных особенностей организма и скорости развития плода.
Могут ли результаты теста быть ошибочными?
Несмотря на высокую достоверность NIPT (в сравнении с другими методами дородовой диагностики хромосомных отклонений), метод не лишен недостатков. Для женщин, не входящих в группу риска, существует вероятность ошибки, дающей ложноположительный или ложноотрицательный результат, в особенности – при многоплодной беременности. В остальных случаях, показатель точности достигает 99%.
Инвазивный или неинвазивный тест — что лучше?
Из-за погрешности, свойственной инвазивным тестам, каждую двадцатую женщину в России отправляют на бессмысленные и, порой, опасные тесты, способные спровоцировать выкидыш. В случае с ложноположительными результатами, определить необходимость в назначении дополнительных исследований гораздо проще, чем с ложноотрицательными – «стандартные» тесты не различают каждую пятую хромосомную аномалию.
Именно поэтому, ученые рекомендуют использовать неинвазивные пренатальные тесты, обладающие рядом достоинств в сравнении с иными видами дородовой диагностики генетических отклонений в развитии плода.
К списку особенностей NIPT можно отнести:
- Абсолютную безопасность;
- Отсутствие болезненных ощущений;
- Оперативность выполнения теста;
- Возможность сдачи образцов с 8-10 недели беременности.
Забор венозной крови длиться менее минуты. Исследование маркеров, выделенных из образцов, занимает не более 12 рабочих дней. Более того, неинвазивная пренатальная ДНК-диагностика не имеет противопоказаний и не требует особой подготовки к сдаче биоматериала.
Но учитывая, что исследование направлено на выявление хромосомных аномалий плода и носит информативный характер, в случае выявления нарушений, для исключения или подтверждения вероятности развития патологий, будущей матери придется пройти инвазивную диагностику.
Располагая всем, что необходимо для проведения неинвазивной пренатальной диагностики и обработки образцов, полученных методом биопсии, лаборатория «INLABgenetics» готова поручиться за точность и достоверность результатов исследований.
Кроме того, мы гарантируем:
- Первоклассный сервис;
- Бесплатные консультации;
- Быстрое выполнение тестов;
- Адекватные, доступные цены;
- Комфортные условия оплаты.
Менеджеры центра генетических исследований готовы ответить на любой интересующий вас вопрос: для этого достаточно воспользоваться формой «обратной связи», позвонить по номеру «Горячей линии», оставить запрос на e-mail или посетить нашу лабораторию!
NIPT — не является медицинским прибором, инструментом, аппаратурой для анализов, медицинской услугой, аппаратом для диагностических целей и медицинских анализов, терапевтической услугой, консультацией по вопросам фармацевтики и медицинской помощью.
В самом начале должны открыть правду — в медицине НИЧЕГО не бывает на 100%. Априори ни один метод диагностики и скрининга патологий плода не превышает точность 99.9999% Потому что медицина, генетика, биология, биоинформатика и прочие науки постоянно развиваются, всегда появляются новые теории и методы, что оставляет ученым всегда право на ошибку. В структуре хромосомной патологии человека 45% случаев относятся к анеуплоидиям половых хромосом, а 25% приходится на группу аутосомных трисомий, самыми частыми из которых являются трисомии по хромосомам 21, 18, 13 [1].
Клиническая картина хромосомных патологий:
- врожденные пороки развития,
- малые аномальные развития,
- умственная отсталость;
- неврологическая,
- психиатрическая,
- гематологическая патология,
- нарушения слуха,
- зрения.
Хромосомные аномалии одна из самых актуальных проблем здравоохранения, по данным ВОЗ:
- 0,8% всех новорождённых,
- 40% новорожденных с множественными пороками развития,
- 15% детей с умственной отсталостью,
- 7% случаев мертворождений,
- ХА причина 70% случаев инвалидности у детей,
- нет лечения социальная дезадаптация
По состоянию на 2021 год в России применяется несколько методов определения генетических патологий плода:
Ранний пренатальный скрининг
Инвазивная диагностика
Неинвазивное пренатальное тестирование
Ранний пренатальный скрининг
Или по другому комбинированный скрининг I триместра. В России широкое применение РПС по международному стандарту было инициировано Минздравсоцразвития России только в 2009 г. с поэтапным внедрением нового алгоритма диагностики хромосомных патологий плода в субъектах страны в период с 2010 по 2014 [1].
Данный вид диагностики был разработан фондом медицины плода (FMF) и подразумевает под собой проведение ультразвукового исследования и анализа сывороточных маркеров материнской крови (бетта-ХГЧ и PAPP-A). Расчет риска, с учетом индивидуальных особенностей беременной (возраст матери и срок беременности) происходит с помощью унифицированной программы “Astraia” (Астрайя).
Каждая беременная женщина, которая встает на учет знает, что данный вид скрининга предстоит ей в период с 11 до 14 недель. По результатам скрининга женщина может получить как низкий риск рождения ребенка с патологией, так и высокий (граница 1:100).
Какова же точность скрининга I триместра, который проводят каждой беременной женщине в России:
![Данные: Анализ результатов раннего пренатального скрининга в Российской Федерации АУДИТ – 2019. Информационно-справочные материалы. Письмо МЗРФ № 15-4/2963-07 от 11.10.2019 [2]](https://msk.medicalgenomics.ru/assets/components/directresize/cache/dr_unnamed%20(2)_w400_h266.png)
Стоит отметить что 20% детей рожденных с синдромом Дауна (с трисомией 21) были рождены в группе низкого риска. [3]
Также сравнительный анализ показал, что комбинированный скрининг эффективнее исследования только биохимических или ультразвуковых маркеров (87% вместо 71%) [4].
Инвазивная пренатальная диагностика
Данный вид диагностики включает в себя процедуру забора разного вида биоматериала (в зависимости от срока беременности) из полости матки с помощью пункции под контролем УЗИ. Среди беременных процедуру часто называют “прокол”, длительность процедуры (подготовки и самой пункции) от 5 до 7 минут.
У инвазивной пренатальной диагностики есть свои ограничения и риски осложнений [5]:
- Самопроизвольное прерывание беременности (выкидыш): после амниоцентеза — 0,81%; после биопсии ворсин хориона – 2,18%
- Внутриутробное инфицирование 0,001%
- У носителей хронических вирусных гепатитов, ВИЧ-инфекции, при острых инфекционных процессах – риск высокий.
- Наличие абсолютных противопоказаний к процедуре: истмико-цервикальная недостаточность, угроза прерывания (наличие кровотечения)
- Избыток подкожно-жировой клетчатки, возможные технические трудности при проведении процедуры
- Беременной с резус-отрицательным фактором необходим контроль уровня антител перед процедурой, при их отсутствии — введение антирезусного иммуноглобулина после процедуры.
По данным FMF риски < 1% — 1: 100 Т.е. у каждой 100 женщины, после процедуры случился выкидыш.
Несмотря на ограничения, противопоказания и возможные риски инвазивная пренатальная диагностика является признанным методом в России. В случае выявления высокого риска хромосомных аномалий, пациентке рекомендуется проведение инвазивного обследования (плацентоцентез, амниоцентез, кордоцентез) [6].
Точность инвазивной диагностики свыше 99%.
Однако есть ограничение метода, связанное с редким явлением плацентарного мозаицизма: в 1-2% биопсии ворсин хориона (плацентозентезе) [5]. Это два или более клона клеток с разным хромосомным набором. Может быть ложный результат диагностики или выявление мозаицизма. При этом мозаицизм у плода выявляется в 30-40% случаев.
При амниоцентезе может быть ложный результат в случае тканевого мозаицизма у плода. В амниотической жидкости представлены не все клеточные линии плода: только клетки кожи, ЖКТ, мочевого пузыря и легких.
Неинвазивная пренатальная диагностика
Неинвазивный пренатальный тест (НИПТ) — это скрининговый метод. Сегодня в России проводят около 30-40 тысяч НИПТ в год, всего НИПТ сделали от 4 до 6 млн женщин (по состоянию на 2017 год) [1].
Само исследование представляет собой технологически сложный и затратный по времени процесс, включающий такие этапы как:
- взятие образца крови у пациента и получение плазмы,
- выделение ДНК и пробоподготовка,
- секвенирование,
- биоинформатические анализ,
- подготовка заключения.
Точность НИПТ
Во всех метаанализах сделан вывод, что НИПТ с помощью анализа внеклеточной ДНК плода в материнской плазме является высокоэффективным методом скрининга частых хромосомных аномалий — трисомии 21,18 и 13 [8-11] как при одноплодной беременности, так и для близнецов.
В связи с низким процентом ложноположительных результатов специфичность НИПТ в подавляющем большинстве публикаций была высокой и колебалась в пределах 98-99,9%.
Авторы исследований отмечают, что скрининг на трисомию 21 (синдром Дауна) с помощью анализа фетальной внеклеточной ДНК в материнской крови превосходит все другие традиционные методы скрининга с более высокой чувствительностью и более низким процентом ложноположительных результатов [8].
Доля ложноположительных результатов исследований по пяти хромосомам оценивается от 0,1 до 0,9% [7].
У данного метода тоже есть ограничения и противопоказания:
- Синдром исчезающего близнеца
- Хромосомные аномалии или хромосомный мозаицизм у матери
- Не проводится ранее 10-ти недель беременности
- Для беременностей двойней не проводится тест на анеуплоидии половых хромосом
- Не проводится для беременности тройней и большим количеством плодов
- Не предназначен и клинически не подтвержден для определения мозаицизма, частичной трисомии или транслокаций, а также для выявления хромосомной патологии по незаявленным хромосомам
- Опухоли у женщины на данный момент или в прошлом, трансплантация органов или костного мозга, стволовых клеток в прошлом (в этих случаях повышен риск ложного результата тест).
Получить консультацию специалиста
Хотите пройти тест НИПТ?
Оставьте заявку, мы постараемся вам помочь!
Список литературы:
- Современное значение неинвазивного пренатального исследования внеклеточной ДНК плода в крови матери и перспективы его применения в системе массового скрининга беременных в Российской Федерации © Е.А. Калашникова, А.С. Глотов , Е.Н. Андреева, И.Ю. Барков , Г.Ю. Бобровник, Е.В. Дубровина, Л.А. Жученко
- Анализ результатов раннего пренатального скрининга в Российской Федерации АУДИТ – 2019. Информационно-справочные материалы. Письмо МЗРФ № 15-4/2963-07 от 11.10.2019
- Жученко, Л. А., Голошубов, П. А., Андреева, Е. Н., Калашникова, Е. А., Юдина, Е. В., Ижевская, В. Л. (2014). Анализ результатов раннего пренатального скрининга, выполняющегося по национальному приоритетному проекту «Здоровье» в субъектах Российской Федерации. Результаты российского мультицентрового исследования «Аудит-2014». Медицинская генетика, 13(6), 3-54.
- S Kate Alldred, Yemisi Takwoingi, Boliang Guo, Mary Pennant, Jonathan J Deeks, James P Neilson, Zarko Alfirevic First trimester ultrasound tests alone or in combination with first trimester serum tests for Down’s syndrome screening
- Queenan, J. T. et al. (2010). Protocols for high-risk pregnancies: an evidence-based approach. John Wiley & Sons. – 661 p. R. AKOLEKAR, J. BETA, G. PICCIARELLI, C. OGILVIE and F. D’ANTONIO. Procedure-related risk of miscarriage following amniocentesisand chorionic villus sampling: a systematic review and meta-analysis. Ultrasound Obstet Gynecol 2015; 45: 16–26.
- Приказ Минздрава России от 20.10.2020 N 1130н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология» (Зарегистрировано в Минюсте России 12.11.2020 N 60869)
- Lui X. Mils. «Financing reforms of public health services in China: Lessons for other nations». Social Science and Medicine, 2002; 54:1691-1698. «Non-invasive prenatal testing for fetal aneuploidy: charting the course from clin- ical validity to clinical utility». Ultrasound Obstet Gynecol 2013; 41: 2-6.
- Gil MM, Quezada MS, Revello R, et al. Analysis of cell-free DNA in maternal blood in screening for fetal aneuploidies: updated meta-analysis. Ultrasound Obstet Gynecol. 2015;45:249–266. doi: 10.1002/uog.14791
- Gil MM, Accurti V, Santacruz B, et al. Analysis of cell-free DNA in maternal blood in screening for aneuploidies: updated meta-analysis. Ultrasound Obstet Gynecol. 2017;50:302–314. doi: 10.1002/uog.17484
- Mackie FL, Hemming K, Allen S, et al. The accuracy of cellfree fetal DNA-based non-invasive prenatal testing in singleton pregnancies: a systematic review and bivariate meta-analysis. BJOG. 2017;124:32–46. doi: 10.1111/1471-0528.14050
- Taylor-Phillips S, Freeman K, Geppert J, et al. Accuracy of non-invasive prenatal testing using cell-free DNA for detection of Down, Edwards and Patau syndromes: a systematic review and meta-analysis. BMJ Open. 2016;6(1):e010002. doi: 10.1136/bmjopen-2015-010002
18.10.201610:5618.10.2016 10:56:47
Появление на свет детей с наследственными заболеваниями и тяжелыми пороками развития – нелегкое испытание для семьи. Статистические данные говорят о том, что не менее 5% детей рождается с теми или иными вариантами наследственных заболеваний.
Ни одна супружеская пара не застрахована от подобного случая. Цель всех исследований, позволяющих выявить заболевания на ранних стадиях – предоставление информации родителям с целью дальнейшего принятия решения о пролонгировании или прерывании беременности.
На этапе планирования беременности к генетику может обратиться любая супружеская пара, это добровольное решение.
Однако существуют ситуации, когда консультация генетика имеет медицинские показания и является обязательной:
- наличие повышенного риска по результатам комбинированных пренатальных скринингов (ультразвуковых и/или биохимических)
- возраст беременной старше 35 лет и младше 18
- рождения ребенка с хромосомной патологией или выявление таковой у плода в предыдущие беременности
- носительство семейной хромосомной аномалии
- перенесение острой вирусной инфекции на ранних сроках беременности (ОРВИ, краснуха, герпес, гепатит, ВИЧ и т.д.)
- прием препаратов, запрещенных при беременности непосредственно в период до зачатия или на ранних сроках, наркттических препаратов
- облучение одного из супругов в период зачатия, воздействие радиации, химических веществ
- кровное родство пары
- беременности с неудачными исходами (привычное невынашивание, антенатальные гибели) или бесплодие неясного генеза
Инвазивные методы диагностики
К видам инвазивной диагностики относятся – биопсия ворсин хориона, амниоцентез, кордоцентез, плацентоцентез, взятие тканей плода. Цель данной методики – получение образца тканей, в ходе исследования которых возможно проведение полноценной достоверной диагностки. Полученный материал возможно исследовать следующими способами:
* цитогенетическим. При этом методе выявляется количественное нарушение в хромосомном наборе (синдром Дауна, Тернера и т.д.)
* молекулярно-генетическим. Этот метод делает возможным выявить нарушения внутри хромосом (муковисцедоз, мышечная дистрофия, фенилкетонурия ит.д.)
* биохимическим
Инвазивная диагностика может быть предложена по высокому пренатальному риску, либо по иным причинам, ставшим поводом для обращения . В каждом конкретном случае оценивается индивидуальный риск и решается вопрос в зависимости от анамнеза и текущей ситуации. Решение принимается непосредственно семейной парой, в задачи врача входит профессионально и корректно донести информацию о необходимости проведения процедуры и степени риска.
Инвазивное диагностическое исследование проводится всегда опытным специалистом, под контролем ультразвука. Доступ возможен через влагалище или переднюю брюшную стенку. В стерильных условиях производится пункция (прокол), далее забор необходимого материала – частиц ворсин хориона, амиотической жидкости или пуповинной крови. Выбор метода диагностики определяет врач в зависимости от срока и показаний.
Биопсия ворсин хориона проводится на сроке 11-12 недель беременности. Если принимается решение о необходимости прерывания беременности, то срок до 12 недель считается наиболее безопасным для женщины. При помощи этого метода возможно провести диагностику синдрома Дауна, Патау, Эдвардса и иных генных мутаций. Риски данного метода заключаются в возникновении выкидыша, кровотечений, инфицирования плода. Также необходимо отметить и возможность диагностической погрешности – исследование ворсин хориона не может не совпасть к геномом эмбриона, что означает возможность получения ложноположительных или ложноторицательных результатов. Безусловно, эти риски очень невелики, не более 2%, однако об этом следует знать.
Амниоцентез – это метод исследования околоплодной жидкости, при котором возможно получить информацию не только о генных и хромосомных нарушениях плода, но и некоторых биохимических показателях. Например, определить наличие резус-конфликта или степень зрелости легких плода. Проведение амниоцентеза возможно с 15-16 недель беременности. Забор жидкости осуществляется путем пункции передней брюшной стенки и последующего проникновения в полость матки. Вероятность осложнений после амниоцентеза не так высока как при биопсии ворсин хориона, однако в некоторой степени сохраняется – это риски подтекания вод, инфицирования, угрозы прерывания беременности.
Кордоцентез – это забор пуповинной крови. Проводится после 20 недели беременности, метод из себя представляет пункцию передней брюшной стенки с дальнейшим получением пуповинной крови под контролем УЗИ. Поскольку исследуется кровь, то это значительно расширяет спектр анализов, кроме генных и хромосомных нарушений возможно исследование всего биохимического спектра. А в некоторых случаях данный метод можно использовать как лечебный – вводить через пуповину лекарственные средства плоду.
Биопсия тканей плода производится для диагностики тяжелых наследственных патологий кожи или мышц плода.
Ненвазивный пренатальный тест
Метод неинвазивной пренатальной ДНК-диагностики — высокотехнологичный, принципиально новый метод диагностики, на сегодняшний день является наиболее достоверным и информативным способом выявления и подтверждения хромосомной патологии плода. В основе метода лежит анализ клеток плода, циркулирующих в крови матери. Внеклеточная фетальная ДНК плода свободно циркулирует в крови матери, легко поддается выделению и обладает высокой диагностической ценностью. Анализ фрагментов ДНК плода позволяет получить данные о наиболее значимых хромосомных синдромах. Важнейшие преимущества метода неинвазивной пренатальной ДНК-диагностики:
· абсолютная безопасность матери и плода
· высокая диагностическая точность. Ложноположительные результаты составляют 0,1%
· возможность получения результатов на самых ранних сроках, начиная с 9 недели.
Помимо скрининга аномалий хромосомного набора, метод неинвазивной диагностики фетального ДНК позволяет выявить синдромов, связанных с микроделециями. Это заболевания, возникающие из-за выпадения маленьких участков хромосом. Развитие подобных патологических ситуаций фактически является «генетической случайностью», не связано с возрастом родителей, семейным анамнезом или воздействием внешних факторов. Микроделеционные синдромы ассоциированы со следующими заболеваниями:
· Синдром делеции 22q11.2 (Синдром Ди Джорджи)
· Синдром делеции 1p36
· Синдром Ангельмана
· Синдром “кошачьего крика”
· Синдром Прадера-Вилли
Современная медицина обладает широкими возможностями выявления тяжелых патологий еще на ранних сроках беременности. Цель медико-генетического консультирования состоит в правильной постановке диагноза, объяснении перспектив развития того или иного заболевания, информировании и методах диагностики и рисках. Именно семейная пара принимает решение о дальнейшей судьбе течения беременности и задача врача – поддержать при принятии любого варианта действий.
Loading…
НИПТ – ответы специалиста
Ни для кого не секрет, что сегодня стало возможным проводить тестирование ДНК будущих младенцев на ранних стадиях вынашивания без вторжения во внутреннее пространство матки беременной женщины. Для таких тестов, называющихся неинвазивными (то есть без проникновения), достаточно просто сдать кровь из вены. Но так ли они точны, как об этом говорят? На самые распространенные вопросы, вращающиеся вокруг неинвазивной методики, ответил специалист-генетика компании Genetico (США). Итак, вопросы и ответы.
С какого времени можно сдавать кровь на тестирование?
Пожалуй, вопрос можно ли сделать тест ДНК во время первого триместра является самым распространенным. Уже начиная с 10-й недели в крови матери достаточно материала для исследования ДНК плода на хромосомные отклонения.
А о каких материалах вы говорите, если не секрет?
Биоматериалами для тестирования служат свободные, бесклеточные эмбриональные ДНК, которые не могут не попадать в материнскую кровь, поскольку кровообращение у женщины и у вынашиваемого плода – общее.
А есть ли различия в зависимости от названий неинвазивных тестов? К примеру, есть тест Верасити, есть НИПТ и пр. Есть ли в них разница?
Нет, основные методы тестирования схожи, а названия разнятся в зависимости от того, под патронажем какой компании делается тестирование. Наверное, где-то в какой-то компании неинвазивный тест может называться НИПТ, в нашей компании подобное тестирование называется Harmony.
А как понять, в какой компании делается тестирование? Ведь клиник, где принимают кровь, к примеру, в той же России – огромное количество, но для тестирования кровь отправляется в какую-то из ведущих зарубежных лабораторий.
О таких серьезных вещах должен сообщать персонал клиники, где производится забор биообразцов, в нашем случае – венозной крови. Чтобы узнать, где на самом деле делают неинвазивный тест той крови, которую они сдают, клиенты должны обращаться непосредственно к специалистам, оформляющим заказ на тестирование. Клиники такую информацию никогда не скрывают. А если скрывают – значит, вы столкнулись с мошенниками.
А бывают ли случаи ошибок?
К сожалению, бывают случаи, когда материал по тем или иным причинам является непригодным для тестирования. В большинстве случаев это является причиной сдачи крови на слишком ранних сроках, когда в крови женщины слишком мало эмбрионального биоматериала, что является следствием неверно выставленного срока зачатия. Сам же по себе неинвазивный тест ошибиться не может. Ошибаются люди, которые его делают. Но в случае нашей компании такое невозможно в принципе. Все специалисты у нас высочайшего класса, а оборудование, на котором производятся исследования, является одним из самых передовых в мире.
А что можно узнать в результате неинвазивного тестирования ДНК?
По результатам тестирования можно установить три значимые вещи:
- Многие обращаются для того, чтобы установить имеют ли место у будущего ребенка какие-то врожденные генетические болезни. Ведь даже в семье с отличными генами может родиться ребенок с хромосомными отклонениями, поэтому на первых порах, пока еще возможно безопасно прервать беременность, следует обязательно пройти подобное тестирование.
- Нередко женщины обращаются, чтобы подтвердить отцовство, поскольку в случае, если зачатие произошло «не от того» мужчины, это тоже может стать веской причиной к прерыванию беременности.
- Ну и, конечно, любая женщина, которая сдала кровь на неинвазивный ДНК тест, обязательно и совершенно бесплатно имеет право узнать пол своего будущего ребенка.
А под патронажем вашей компании в России работают какие-нибудь клиники?
Да, и их множество. Наши тесты самые точные и быстрые. На исследование образцов у наших специалистов уходит до 9 суток, плюс 3 дня на доставку материала и отправку результатов. Итого, вы можете получить заключение уже на 12-е сутки после сдачи образцов.
Возможно, вы только что узнали о своей беременности. Врач говорит, что скоро нужно будет пройти какой-то скрининг, а еще давным-давно вы читали статью о том, что на свете есть особые дети, и вот именно сейчас в сердце закралась тревога.
А может быть, вы уже сделали скрининг, и врач говорит, что у малыша, скорее всего, синдром Дауна. Что делать дальше? Какие еще исследования пройти?
Или же вы только планируете беременность и вас растревожили сообщениями о том, что есть такая «болезнь» – синдром Дауна. Поневоле возникают мысли: вдруг и у нас будет такой малыш?
Кто бы вы ни были, эта статья – для вас. Надеемся, она поможет вам сориентироваться в вопросах пренатальной диагностики и даст понимание, куда двигаться дальше.
Что такое пренатальная диагностика?
Во время беременности каждой женщине предлагают пройти комплексную диагностику. С ее помощью можно определить, могут ли у будущего малыша быть проблемы со здоровьем или генетические отклонения, в том числе синдром Дауна. Эти исследования дают информацию, которая помогает семье принять взвешенное решение о судьбе своего будущего ребенка.
Очень важно вовремя встать на учет по беременности, для того чтобы не пропустить важные исследования, так как все они проводятся на определенных сроках беременности.
Выделяют два типа пренатальной диагностики: скрининговую и подтверждающую. Само слово «скрининг» переводится как «просеивание», потому что это массовое исследование – все беременные женщины могут пройти его бесплатно, в рамках финансирования ОМС.
Скрининговые тесты помогают определить группу будущих мам, у которых есть высокая вероятность развития хромосомных отклонений у плода, – в этом случае назначаются дополнительные подтверждающие исследования.
Одновременно с этим анализы выявляют те беременности, для которых повышенной угрозы нет. В этом случае их результаты отрицательные, и необходимости в дополнительных исследованиях (кроме скринингов, проводимых 1 раз в триместр) – нет.
Первый скрининг при беременности проводят между 11 и 13 неделями. Исследование включает в себя УЗИ и анализ крови.
Второй скрининг при беременности проводят на сроке 18–20 недель. В него включены те же два этапа – УЗИ и анализ крови, однако последний сдается только в том случае, если женщина не делала первый скрининг.
Третий скрининг при беременности проводят на 30–34 неделе. Основа третьего скрининга – УЗИ, основная цель которого – определить стратегию родов.
По результатам скринингов в случае необходимости могут назначаться дополнительные исследования.
Как понять, возможен ли у будущего ребенка синдром Дауна?
Есть несколько методов пренатальной диагностики, которые могут дать ответ, родится малыш с синдромом Дауна или нет. Они бывают неинвазивными и инвазивными. Анализ крови и УЗИ – это неинвазивные методы, т.к. их проведение не требует особого вмешательства в организм матери. Никакого риска для будущего ребенка они не несут. Но их результатам далеко не всегда можно доверять. Если вам по результатам УЗИ сказали, что у малыша возможен синдром Дауна, – не воспринимайте это как окончательный диагноз. Это лишь сигнал, что желательно провести дополнительные инвазивные исследования. Их смысл – получить для исследования клетки самого плода. Врачи-генетики, рассматривая эти клетки в микроскоп, смогут увидеть в них лишнюю хромосому и тогда уже поставить точный диагноз – есть ли у будущего малыша синдром Дауна или нет.
Как получить клетки эмбриона? Они есть в околоплодных водах. Чтобы их исследовать, нужно сделать прокол оболочки околоплодного пузыря. Такая медицинская процедура, к сожалению, бывает довольно дискомфортна для мамы, а кроме того, она может быть опасной и для малыша, ведь в результате ее проведения возрастает вероятность выкидыша.
Дальше мы подробнее ответим на вопросы о каждом методе пренатальной диагностики.
Первый скрининг предлагают пройти в первом триместре, в период с 11 до 13 недель и 6 дней беременности. У будущей мамы берут кровь для анализа (измеряют уровень определенных биологических маркеров) и делают УЗИ (оценивают анатомию плода). В результате врач может понять, есть ли у плода риск каких-то болезней и отклонений, в том числе синдрома Дауна. Обратите внимание: результат первого скрининга – это только оценка рисков, а ни в коем случае не окончательный диагноз! Это лишь первое предположение, что, возможно, что-то может пойти не так. По статистике, ребенок с синдромом Дауна появляется лишь в одном из 150 случаев «беременности высокого риска».
Что оценивает врач в процессе первого скрининга, чтобы не пропустить синдром Дауна?
Врач во время УЗИ визуально оценивает некоторые показатели: в первую очередь, есть ли у плода увеличенная воротниковая зона и гипоплазия (укороченность, недоразвитие) носовой кости. Подробнее про определение толщины воротникового пространства вы можете прочитать по ссылке. Если коротко, то на задней поверхности шеи любого малыша есть скопление подкожной жидкости, но у многих детей с синдромом Дауна ее количество сильно увеличено. Понятно, что этот показатель не может говорить о точном диагнозе «синдром Дауна», – он лишь помогает определить, нужно ли назначить более глубокие исследования. Что касается гипоплазии носовой кости (уменьшение размеров косточки носа), то этот показатель тоже выступает лишь сигналом о возможных проблемах.
Кроме УЗИ плода, скрининг включает в себя и анализ крови матери. Врач обращает внимание на значения белков материнской сыворотки. При этом он также учитывает такие факторы, как возраст матери (чем она старше, тем риск больше) и историю беременностей (если таковые уже были). Результаты УЗИ и анализа крови врач анализирует комплексно – так результаты будут точнее.
Если первый скрининг показал, что повышен риск рождения ребенка с синдромом Дауна, – что делать дальше?
Может оказаться, что беременная женщина по результатам скрининга попадает в так называемую группу риска. Это сигнал, что желательно провести дальнейшие исследования, чтобы точно установить диагноз. На данном этапе важно, какую позицию занимает консультирующий врач. Именно он должен объяснить женщине и ее семье ситуацию и риски, правильно сориентировать и помочь выбрать тактику дальнейших действий. Кто-то из беременных этой группы предпочитает оставить всё как есть, не проводить дополнительных исследований и ожидать рождения малыша, а кто-то соглашается на инвазивную процедуру.
Что такое инвазивная процедура? Это опасно?
Инвазивная процедура – это метод, позволяющий с высокой степенью точности ответить на вопрос: есть у малыша синдром Дауна или нет. Инвазивные тесты позволяют практически в 99 % случаев выявить хромосомные аномалии у плода.
Существует несколько инвазивных процедур, из которых самые распространенные – биопсия ворсин хориона и амниоцентез. Подробно о каждом из них вы можете прочитать по ссылкам ниже, а здесь мы обозначим их сущность вкратце.
Для проведения амниоцентеза
из матки женщины берется для исследования образец околоплодной жидкости. Зачем это делается? Дело в том, что в этой жидкости находятся клетки эмбриона, т.е. врач через микроскоп видит клетки будущего ребенка и может определить, есть ли в них дополнительная хромосома, которая говорит о наличии синдрома Дауна.
Биопсия ворсин хориона (БВХ) – это анализ эмбриональной ткани (хориона). Процедура похожа на амниоцентез и тоже предполагает прокол стенки матки. В отличие от амниоцентеза, биопсию хориона проводят несколько раньше по срокам.
Решение о том, делать ли инвазивные исследования, могут принять только сами будущие родители, т.к. эти процедуры сопровождаются риском выкидыша.
Что такое «тест на синдром Дауна по крови»?
Так иногда называют новый метод неинвазивного пренатального тестирования (НИПТ). Это анализ крови матери, но не тот, который делают при обычном скрининге. Дело в том, что в конце XX века ученые обнаружили, что в крови беременной женщины обязательно есть фрагменты ДНК ее будущего ребенка – так называемая внеклеточная ДНК. Суть НИПТа проста – эта внеклеточная ДНК выделяется из крови матери и затем «читается» с помощью сложных компьютерных программ. Этот метод тестирования сейчас активно развивается, и у него очень высокая точность – до 99 % и даже более.
Если этот анализ дает такой точный результат, почему его не делают всем?
Основная причина в том, что НИПТ – довольно дорогостоящий анализ. Кроме того, одни лаборатории имеют необходимое для него оборудование (сложное и очень дорогостоящее), а другие выступают как посредники, которые отсылают биоматериал для проведения анализа за границу.
К тому же НИПТ является скрининговым методом, и в случае выявления высокого риска хромосомной патологии у плода всё равно потребуется проведение уточняющей инвазивной диагностики.
Если я сделаю НИПТ, какие возможны варианты действий дальше?
Ситуации возможны разные.
Если у женщины отрицательный результат по НИПТ, это говорит о низких рисках с вероятностью до 97 %, но не исключает синдром Дауна полностью. Поскольку НИПТ – это неинвазивный тест (для него не используют ни биопсию ворсин хориона, ни амниоцентез), то, несмотря на статистическую точность, следует иметь в виду, что это всё-таки расчетные, а не объективные данные.
Если по предыдущим неинвазивным скринингам риск наличия синдрома Дауна выше, чем 1:100, НИПТ не показан, поскольку в этом случае также не стоит надеяться на расчетные данные. Велика вероятность ошибки: возможны не только ложноотрицательные, но и ложноположительные результаты, что повлечет за собой опасность избавиться от здорового плода.
Еще одна сложность при использовании НИПТ заключается в следующем: если тест проводился после 12 недель беременности и показывает положительный результат – это не будет считаться основанием для перывания беременности. В таком случае для принятия решения всё-таки придется сделать инвазивный тест.
С другой стороны, результаты НИПТ достаточно точные, и в тех случаях, когда предыдущие неинвазивные тесты показывают риск ниже, чем 1:100, женщина для собственного спокойствия может пройти это исследование.
Можно ли отказаться от всех скринингов и исследований?
Да, можно. Будущей маме лишь рекомендуется сделать скрининг – обязанности у нее нет. Врач не может заставить вас делать те или иные тесты и анализы.
Зачем мне заранее знать, будет ли у моего ребенка синдром Дауна или нет?
Все решения, которые касаются судьбы будущего ребенка, принимают исключительно его родители. Ни ваш гинеколог, ни генетик, ни родственники – никто не имеет права склонять вас к тому или иному решению. Но при этом семье очень важно владеть достоверной информацией. Зная, что у будущего малыша, вероятнее всего, синдром Дауна, родители могут поступить по-разному. Кто-то принимает решение о прерывании беременности. Кто-то старается узнать побольше о синдроме, чтобы подготовиться к рождению особого малыша и сразу оказать ему необходимую помощь – и медицинскую, если это нужно, и педагогическую. Кто-то ищет и находит семьи, в которых растут дети с синдромом Дауна, знакомится с ними, общается, заранее занимается поиском профильных организаций и получает там полезную информацию и поддержку. В таком случае рождение особого ребенка не становится для семьи неожиданным ударом, а остается запланированным и таким же долгожданным событием, как рождение любого ребенка, – просто уже с учетом его особенности. Знание о диагнозе малыша помогает будущим родителям перестать жить в пассивной тревоге и отчаянии: ведь когда ты знаешь, чего ожидать, ты можешь начать действовать.
У кого больше всего вероятность родить ребенка с синдромом Дауна?
Ребенок с синдромом Дауна может появиться в любой семье. В данном случае не имеют значения ни социальное положение родителей, ни их состояние здоровья, ни экономическое благополучие, ни национальность, ни место проживания, ни что-либо другое. Единственное, что считается фактором риска для рождения ребенка с синдромом Дауна, – это возраст матери. Чем старше женщина, тем выше вероятность, что у нее может появиться ребенок с синдромом Дауна. Поэтому женщинам старше 35 лет настоятельно рекомендуется проходить пренатальную диагностику. Впрочем, не стоит забывать о том, что дети с синдромом Дауна рождаются у женщин любого возраста.
Можно ли еще до наступления беременности узнать, есть ли вероятность генетических нарушений у будущего ребенка?
В подавляющем большинстве случаев синдром Дауна – это генетическая случайность, но бывают случаи сбалансированной хромосомной перестройки (транслокация, инверсия) или мозаичный кариотип (наличие клеточного клона с аномальным числом хромосом) у кого-либо из родителей. Их поможет обнаружить генетическое исследование
Врач предлагает мне сделать аборт, потому что у малыша синдром Дауна. Он прав?
Еще раз подчеркнем, что решение о судьбе будущего ребенка могут принимать только его родители. Никто не имеет права склонять вас к прерыванию беременности. Единственная задача специалистов, будь то гинеколог, генетик, психолог и т.д., – дать вам достоверную информацию: рассказать обо всех возможных трудностях и радостях жизни с особым ребенком и показать возможные пути действий – ведь у родителей всегда есть возможность выбора. К сожалению, до сих пор многие врачи не могут избежать оценочных высказываний; в ряде случаев они могут навязывать будущим родителям свою точку зрения, рассказывая о жизни с ребенком с синдромом Дауна только с негативной стороны. Знайте, что такие врачи нарушают этические нормы своей профессии! В целом ряде российских регионов существуют официальные протоколы сообщения диагноза ребенка будущим родителям, которые запрещают врачам склонять семью к проведению аборта и оказывать психологическое давление. Если врач убеждает вас сделать аборт, а вы этому сопротивляетесь, – смело меняйте врача!
Мы надеемся, что эта краткая информация в форме ответов на самые частые вопросы, которые задают родители, поможет вам разобраться в тех тестах, которые вы уже прошли или только собираетесь пройти.

_w400_h273.png)