Актуальные вопросы рентгенологической диагностики болезней суставов. Взгляд ревматолога
Наиболее часто встречаемые ошибки, совершаемых при проведении рентгеновского обследования при ревматических заболеваниях. Часто встречаемые рентгенологические признаки поражения суставов и их интерпретации. Анализ опыта работы на консультативном ревматологическом приеме в областной клинической больнице.
Триполка Светлана Анатольевна, к.м.н., доцент кафедры терапии, ревматологии и клинической фармакологии ХМАПО, КУОЗ «ОКБ ЦЭМП и МК»
Общие сведения
В подавляющем большинстве случаев после анализа жалоб, анамнеза и данных осмотра больному поставлен тот или иной предварительный диагноз заболевания суставов и позвоночника. Однако, в последующем, он нуждается в подтверждении диагноза с помощью дополнительных методов исследования: инструментальных, лабораторных, реже морфологических. Золотым стандартом диагностики суставной патологии остается рентгенологическое исследование. Рентгенография представляет собой важный инструмент не только для диагностики того или иного артрита или артроза, но и для оценки прогрессирования заболевания и эффективности терапии.
Значительной части из обратившихся в областную больницу больных рентгенографическое исследование уже было проведено в лечебных учреждениях районов области и требовало интерпретации в условиях областной больницы. Необходимо отметить, что врачи терапевтической практики нередко руководствуются описательными составляющими рентгеновских снимков (протоколами), предоставляемыми им рентгенологами, и самостоятельно не оценивают те или иные рентгенологические изменения.
И хорошо, если эти протоколы готовит рентгенолог, подготовленный по вопросам артрологии и вертебрологии, но, исходя из собственного клинического опыта, зачастую в описании рентгенограмм рентгенологи не детализируют тех специфических изменений, которые позволяют ревматологу или терапевту провести дифференциальную диагностику изменений в суставах. В заключении рентгенолога достаточно частой является формулировка «признаки артрозаартрита», однако, для каждого вида артритов согласно данным литературы можно выделить свои специфичные признаки, позволяющие определить его нозологическую принадлежность.
Поэтому в данной статье хотелось бы остановиться на наиболее часто встречаемых ошибках, совершаемых при проведении рентгеновского обследования при ревматических заболеваниях и некоторых наиболее важных и часто встречаемых рентгенологических признаках поражения суставов и их интерпретации.
Самые частые ошибки рентгенолога
Анализируя опыт работы на консультативном ревматологическом приеме в областной клинической больнице, среди наиболее часто встречаемых ошибок при использовании рентгеновского метода диагностики хотелось бы выделить следующие:
- Неправильно выбранный объем обследования
- Неправильная укладка пациента при выполнении рентгенологического обследования
- Неправильная трактовка полученных результатов
Первым этапом рентгенологического обследования для врача общей практики должен бытьправильный выбор области исследования для ее проведения, а именно такой, рентгенологические изменения в которой наиболее информативны для диагностики того или иного заболевания.
К примеру, при повторных атаках подагрического артрита клиническая симптоматика в виде боли и отечности может быть наиболее выражена в голеностопных суставах, а плюсне-фаланговые суставы могут оставаться интактными, и частой ошибкой является проведение больному рентгенографии голеностопных суставов, которая в данной ситуации малоинформативна. Аналогичная тактика и в ситуации с подозрением на реактивный спондилоартрит или периферическую форму анкилозирующего спондилоартрита с поражением голеностопных суставов. Патогномоничные рентгенологические изменения необходимо выявлять в крестцово-подвздошных сочленениях и позвоночном столбе, а рентгенологических изменений в периферических суставах, особенно в начальной стадии болезни, может не быть.
Нужно отметить, что в целом проведение рентгенографии голеностопных суставов из-за ее крайне низкой информативности нужно проводить редко и по строгим показаниям в случаях изолированного поражения одного голеностопного сустава и подозрении на специфическую (туберкулезную, гонококковую) природу артрита. Этот дефект влечет за собой необоснованную лучевую нагрузку и дополнительные материальные затраты для больного при проведении повторных необходимых для уточнения диагноза исследований.
Чтобы помочь врачу терапевту правильно определиться с выбором зоны исследования, в качестве примера может помочь следующая таблица (Смирнов А.В., 2005 г.).
Таблица
Необходимый минимум рентгенологических обследований при ревматических болезнях
Зона обследования
Также хотелось обратить внимание на неправильно выбираемую зону обследования. Например, зачастую при наличии односторонних клинических изменений в одном пястно-фаланговом или плюсне-фаланговом суставе врачи ограничиваются рентгенографией исключительно этой области. Однако, именно характер патологических изменений в обеих кистях, их локализация и распространённость, анализ того какие группы суставов изменяются в самом начале заболевания должны обязательно учитываться при оценке рентгенограмм для того, чтобы правильно интерпретировать полученные данные и провести дифференциальный диагноз между различными ревматическими заболеваниями. Поэтому в ревматологической практике для уточнения диагноза необходимо проводить по показаниям либо прямую сравнительную рентгенограмму кистей с захватом лучезапястных суставов либо прямую сравнительную рентгенограмму стоп.
Исходя из нашего опыта, результаты рентгенографии нередко могут зависеть от техники и правильного позиционирования объекта съемки. В настоящее время требованием всех протоколов исследований является соблюдение максимально унифицированных условий проведения рентгенограмм кистей и стоп. Так для общей оценки поражения суставов необходимо снимать обе кисти или стопы на одной пленке, обязателен захват лучезапястного сустава. Требования к расположению пациента при рентгенографии кистей и стоп изложены в соответствующих руководствах по рентгенологии. Врачу общей практики при направлении к рентгенологу обязательно необходимо указывать, что больной направляется на сравнительную рентгенограмму кистей в прямой проекции с захватом лучезапястных суставов или на прямую сравнительную рентгенограмму стоп.
Наконец важным моментом является трактовка полученных результатов. О наиболее часто встречающихся в практике терапевта суставных синдромах и наиболее характерных рентгенологических изменениях, присущих им, в продолжении данной статьи.
Рентген мелких суставных кистей
Наиболее информативным и обязательным практически при всех проявлениях суставного синдрома является проведение рентгенологического обследования мелких суставов кистей и стоп, поэтому хотелось бы остановиться на патогномоничных изменениях, характерных для того иного проявления артрита, происходящих именно в кистях или стопах.
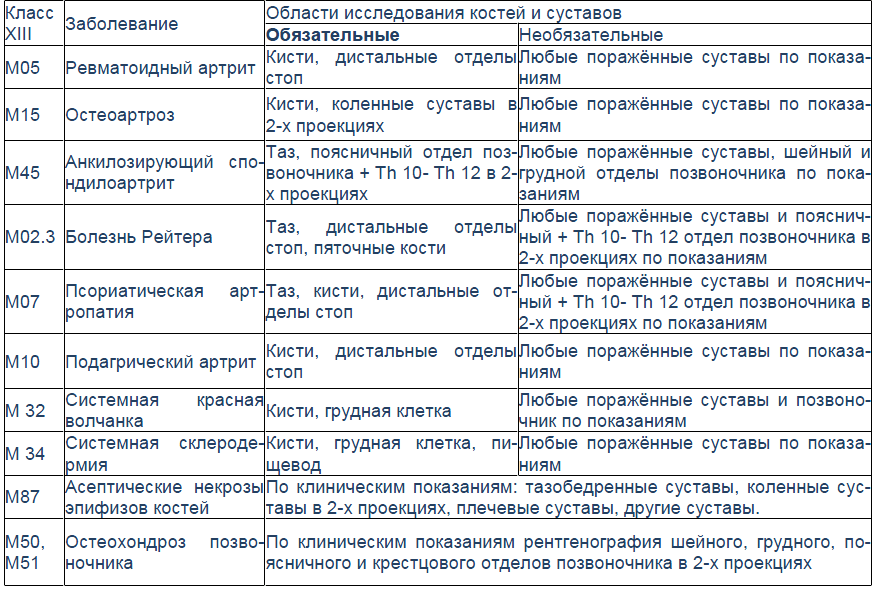
Для подагрического артрита характерно преимущественное поражение дистальных отделов стоп с преобладанием изменений в области I плюсне-фаланговых сочленений, реже изменения выявляются в мелких суставах кистей. При остром подагрическом артрите рентгенологические изменения, как правило, отсутствуют. Поэтому речь идет об изменениях, характеризующих хроническую стадию болезни. Типичным для хронического подагрического артрита является обнаружение узловых образований (тофусов) в костях в виде кистовидных просветлений и участков повышения плотности мягких тканей в области фаланг пальцев кистей и стоп. Деструкция костной ткани в виде эрозий, часто выявляемая при хроническом течении подагры, локализуется в основном на краях эпифизов костей и в дальнейшем распространяется на центральные отделы суставов.
Рис. 1
Эрозии при подагрическом артрите имеют округлую или овальную форму, часто со склеротическим ободком. Склеротический ободок вокруг внутрисуставного тофуса создает типичный для подагрического артрита симптом «пробойника» (см. рис. 1).
В отличие от ревматоидного артрита и полиостеоартроза ширина суставной щели при подагре обычно сохраняется в норме даже в поздних стадиях заболевания. Также для хронической стадии, в отличие от ревматоидного артрита, не характерен остеопороз. Таким образом, I плюснефаланговый сустав наиболее характерная локализация при подагрическом артрите.
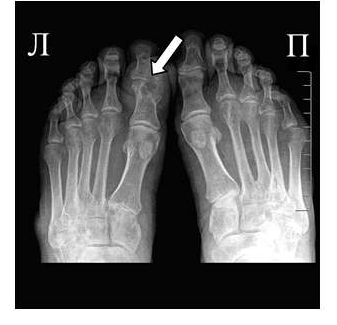
Рис. 2 Симптом «пробойника» в головках плюсневых костей обеих стоп в сочетании с вальгусной девиацией I плюсне-фаланговых суставов
Эрозии часто обнаруживаются в верхней и медиальной части плюсневой головки и часто в сочетании с вальгусной девиацией суставов. Типичным является асимметричность изменений (рис. 2).
Одним из главных отличительных признаков ревматоидного артрита (РА) от других заболеваний является симметричность изменений мелких суставах кистей и стоп, которые становятся суставами-«мишенями» в первую очередь и поэтому именно эти области изучаются для определения стадии заболевания. Наиболее часто используемой в повседневной практике рентгенологической классификацией является деление ревматоидного артрита на стадии по Steinbrocker в различных модификациях.
Основные симптомы
Основными рентгенологическими симптомами РА являются следующие: остеопороз, кистовидные просветления костной ткани (кисты), сужение суставной щели, эрозии суставов, костные анкилозы, деформации костей, остеолиз, вывихи, подвывихи и сгибательные контрактуры суставов. Рентгенологическая диагностика развернутых стадий РА, исходя из нашей практики, как правило, затруднений не вызывают.
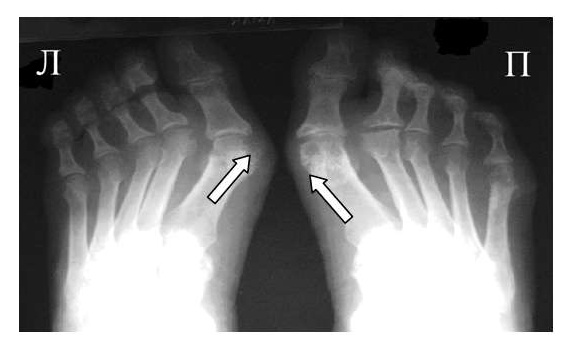
Рис. 3 Сочетание ревматоидного артрита и остеоартроза
Большинство ошибок встречаются при начальных стадиях, особенно при начале РА в пожилом возрасте и сочетании его с остеоартрозом (см. рис. 3). В этом случае для подтверждения диагноза РА и предупреждению случаев его гипердиагностики служит выявление симметричных эрозий в типичных для ревматоидного артрита суставах (запястья, плюснефаланговые, пястно-фаланговые).
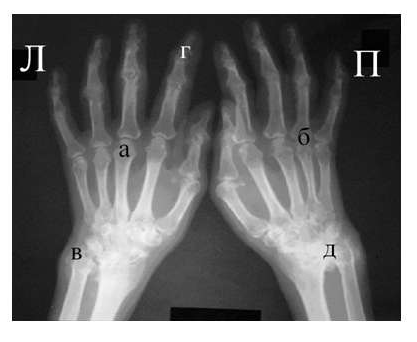
Рис. 4. Изменения кистей при ревматоидном артрите (а остеопороз, бсужение суставных щелей, в кистовидные просветвления, г костные эрозии, д анкилозирование)
Необходимо также помнить, что, как правило, при РА эрозии не предшествуют околосуставному остеопорозу, кистам и сужению суставных щелей. Имеет место последовательность развития стадий РА (см. рис. 4), в отличие от эрозивных артритов другого генеза (псориатического, серонегативного)
Костные анкилозы выявляются только в суставах запястий и во 2-5-м запястно-пястном суставах, редко в лучезапястных и суставах предплюсны. Никогда анкилозы не формируются в межфаланговых суставах кистей и стоп, в первых запястно-пястных и плюснефаланговых суставах. Анализируя сроки появления основных рентгенологических проявлений наиболее типичным по нашим данным и по данным других авторов [LandeweR.] является появление первых симптомов РА (околосуставного остеопороза и кистовидных просветлений) через несколько месяцев (до года) от начала заболевания, эрозии выявляют на 2-3 год от начала заболевания.
Какое значение для врача клинициста имеет скорость рентгенологической прогрессии у конкретного пациента? Выраженность деструкции в мелких суставах кистей и стоп является наиболее объективным маркером прогрессирования РА и/или недостаточной эффективности терапии, а появление эрозий в мелких суставах конечностей в первый год заболевания является предиктором неблагоприятного варианта развития болезни. Связь между скоростью нарастания деструкции и выраженностью и стойкостью воспалительной активности РА показана во многих исследованиях. Необходимо отметить, что у конкретного больного динамика рентгенологических изменений представляет собой не линейный процесс, а включает в себя эпизоды замедления и ускорения, связанные в том числе, и с активностью заболевания.
Для псориатического артрита, также поражающего мелкие суставы кистей, отличительным признаком от РА является отсутствие стадийности, поражение суставов, как правило, несимметрично, частые проявления артрита без околосуставного остеопороза, являющегося патогномоничным для РА. Изолированное поражение дистальных межфаланговых суставов кистей при отсутствии изменений в других мелких суставах кистей, осевое поражение 3-х суставов одного пальца.
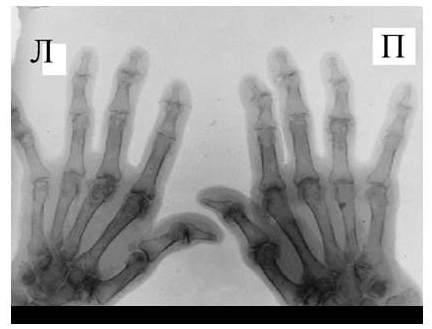
Рис. 5 Множественный остеолиз и деструкции эпифизов костей с разнонаправленными деформациями суставов при псориатическом артрите.
При развернутой картине болезни деструкция концевых фаланг (акроостеолиз) и чашеобразная деформация проксимальной части фаланг пальцев кистей вместе с концевым сужением дистальных эпифизов симптом «карандаш в колпачке» (рис. 5), множественный остеолиз и деструкции эпифизов костей с разнонаправленными деформациями суставов (мутилирующий артрит).
Часто при псориазе рентгенологические проявления в мелких суставах кистей и стоп сочетаются с воспалительными изменениями крестцово-подвздошных сочленений сакроилиитами, обычно двусторонними асимметричными или односторонними.
Рис. 6 Сужение суставной щели, остеофиты и субхондральный остеосклероз, кистовидные просветления костной ткани, костные дефекты (псевдоэрозии), деформации эпифизов костей при остеоартрозе.
Среди обязательных диагностических критериев для верификации остеоартроза необходимо выделить сужение суставной щели, наличие остеофитов и субхондрального остеосклероза, вспомогательными являются кистовидные просветления костной ткани, костные дефекты (псевдоэрозии), деформации эпифизов костей (рис. 6), подвывихи и вывихи суставов, синовиты и обызвествленные хондромы.
Оценка рентгенологических стадий остеоартроза проводится по критериям, предложенным J.Kellgren, J. Lawrence в 1957 году.
Для серонегативных спондилоартритов более типичным является наличие эрозий суставных поверхностей в дистальных отделах стоп.
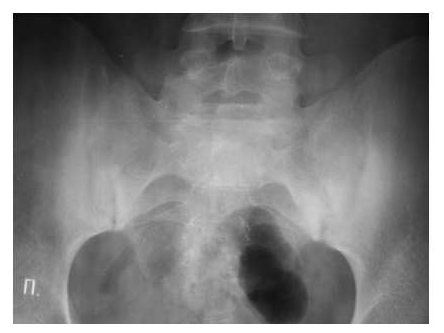
Рис. 7. Двусторонний сакроилиит у больного серонегативным спондилоартритом.
Околосуставной остеопороз в отличие от РА выявляется только в острую стадию артрита. Одна из основных локализаций, где развиваются костные пролиферации – это краевые отделы крестца и подвздошных костей (рис. 7).
Наиболее частыми проявлениями болезни Рейтера являются асимметричные артриты проксимальных межфаланговых суставов кистей (чаще 1 пальца), плюснефаланговых и проксимальных межфаланговых суставов, в отличие от псориатического артрита, поражающего дистальные межфаланговые суставы. Изолированные выраженные изменения в межфаланговом суставе 1-го пальца стопы предполагают в первую очередь диагноз реактивного спондилоартрита (болезни Рейтера) или псориатического артрита. Поражения пяточных костей обнаруживаются у 25-50%. Ахиллобурсит с наличием жидкости в слизистой сумке проявляется на боковой рентгенограмме пяточной кости затемнением, расположенным между верхней частью пяточной кости и ахилловым сухожилием. Таким образом, для диагностики и дифференциальной диагностики артритов принципиальное значение имеет раннее выявление патологических изменений в костях (кисты, эрозии). Выбор зоны для первичного обследования должен быть индивидуален, но рентгенография кистей или стоп является наиболее обоснованной, потому что позволяет наиболее рано и достоверно отличить изменения, характерные для того или иного заболевания суставов.
Источник
Кафедра болезней уха, горла и носа Ростовского государственного медицинского университета Минздравсоцразвития России, Ростов-на-Дону
Пужаев С.И.
ГБОУ ВПО «Ростовский государственный медицинский университет» Минздрава России, Нахичеванский переулок, 29, Ростов-на-Дону, Российская Федерация, 344000
Ошибки при визуальной оценке рентгенограмм у больных параназальными синуситами
Авторы:
Волков А.Г., Пужаев С.И.
Как цитировать:
Волков А.Г., Пужаев С.И. Ошибки при визуальной оценке рентгенограмм у больных параназальными синуситами. Российская ринология.
2015;23(1):16‑19.
Volkov AG, Puzhaev SI. Errors in the visual assessment of radiographs in patients with paranasal sinusitis. Russian Rhinology. 2015;23(1):16‑19. (In Russ.)
https://doi.org/10.17116/rosrino201523116-19

Число больных с воспалительными заболеваниями околоносовых пазух (ОНП) в нашей стране (в частности, на Северном Кавказе) сохраняется на достаточно высоком уровне [1—3], несмотря на ежегодную разработку и внедрение эффективных инновационных методов диагностики и лечения заболеваний, а также на появление на рынке новых антимикробных препаратов [4].
Особое место в диагностике патологии ОНП занимает раннее выявление той или иной формы синусита с целью своевременного лечения и предотвращения возможных риногенных осложнений. Интерпретация результатов рентгенологического исследования зависит от качества снимков и квалификации врача-рентгенолога [5, 6] и оториноларинголога.
Оценке данных рентгенологического исследования до настоящего времени сопутствует значительная доля субъективизма, в связи с чем актуальна разработка новых методов диагностики, позволяющих объективно оценить форму и тяжесть заболевания. Постановка правильного диагноза зависит от точности определения формы синусита и специфики воспалительного процесса в пазухах. Качественный рентгено-томографический анализ нередко чреват ошибками при принятии решений, так как связан с психофизиологическим состоянием исследователя, особенностями зрительного анализатора, условиями съемки и просмотра изображения, качеством носителя [7].
В диагностике параназальных синуситов (ПНС) важным является исследование прозрачных объектов с помощью разных современных аппаратных устройств.
Важное преимущество рентгенографии — высокое пространственное разрешение. Однако указать морфологию затемняющего субстрата — трудная задача, что чаще связано с плохим качеством снимка, вариантом анатомического строения ОНП и нестандартными условиями рентгенографии. Ограничениями рентгенографии являются суммационная природа изображения, которая сильно затрудняет выявление патологических процессов, а также малый контраст мягких тканей [8].
В работах В.А. Спокойной [9] указано, что выраженное утолщение слизистой оболочки и костных стенок пазухи на рентгенограмме маскирует уровень экссудата в 13,8% случаев, в частности, при острых синуситах. Обнаружить экссудат в пазухе, по данным обычной рентгенограммы, удается лишь у 24% больных [10].
В.Т. Пальчун [11] отметил, что, по данным обзорной рентгенографии, приблизительно у 50% больных фронтитом и у 12% пациентов с максиллярным синуситом прозрачность пазух не снижалась.
Компьютерная томография — одна из наиболее информативных методик рентгенологического исследования — широко используется в повседневной практике ЛОР-врача при диагностике ПНС, однако применение ее ограничено из-за отсутствия аппаратуры в ряде административных субъектов, дороговизны исследований, а нередко по причине субъективной оценки данных исследования. Рентгенологический способ остается ведущим в диагностике ПНС, но точность и достоверность интерпретации данных рентгенограмм во многом зависят от их субъективной оценки врачом, что непосредственно влияет на результат исследования (количество ошибок при их оценке превышает 30%) [12, 13].
Увеличение заболеваемости острым синуситом и частые рецидивы хронического (особенно после хирургического лечения), тяжелые и опасные для жизни осложнения предопределяют актуальность своевременной диагностики и адекватного лечения данного заболевания. В связи с тем, что положительный результат лечения напрямую зависит от достоверного и своевременно установленного диагноза, разработка и применение высокоэффективных и экономически доступных средств диагностики ПНС представляет собой актуальную задачу современной оториноларингологии.
Цель нашего исследования — изучение видов и количества технических и врачебных ошибок при визуальной диагностике рентгенограмм у больных ПНС.
Материал и методы
Мы провели оценку качества выполнения рентгенологического исследования ОНП и точности визуальной интерпретации изображений рентгеновского снимка врачами-клиницистами крупного ЛОР-стационара с применением разработанной нами (с соавт.) программы «DialPRO» (уведомление ФИПС, вх. № 050909, рег. № 2014131689 от 30.07.2014).
Выборка составила 275 больных, находившихся на стационарном лечении в период с января 2012 г. по декабрь 2013 г. Все рентгеновские изображения были оцифрованы с помощью двухлампового сканера, обработаны в программе ACDsee v 17.0 для улучшения качества изображения и сохранены на персональном компьютере в виде отдельного файла.
Результаты и обсуждение
После обработки изображений было выявлено следующее.
1. 9 (3,2%) рентгеновских снимков являются неинформативными ввиду наложения изображения пирамид височных костей на область верхнечелюстных пазух (рис. 1).
2. В 25 (9,0%) случаях не было соблюдено время экспозиции, в связи с чем рентгеновские снимки были сильно засвечены (рис. 2).
3. В 8 (2,9%) случаях рентгенография выполнена с нарушением методики, т. е. отмечалось изменение угла прохождения пучка рентгеновского излучения к плоскости черепа (рис. 3).
4. 42 (15,3%) рентгенограммы не подлежали полноценной диагностике, так как речь шла о некачественном выполнении снимков.
Таким образом, большинство (9,0%) ошибок связаны с неверным временем экспозиции, что объясняет важность установки цифровых рентгеновских аппаратов, которые могут устранить данную ошибку, что приведет к снижению числа неинформативных снимков.
Нами в программе «DialPRO» были обработаны 233 (74,7%) рентгеновских изображения при постановке диагноза экссудативного процесса с необходимостью пункции верхнечелюстной пазухи или трепанопункции лобной пазухи. Полученные во время вмешательств результаты сопоставлены с предварительным диагнозом, поставленным в ходе наших исследований и представленных клиницистами отделений.
В ходе исследования и сопоставления данных выяснено, что в 202 (86,7%) случаев имелось совпадение клинического диагноза с диагнозом, полученным посредством денситометрии, и только у 31 (13,3%) пациента выявлено расхождение диагнозов, связанное с группой клинических и технических причин.
Выводы
1. В 15,3% случаев обзорная рентгенография (в полуаксиальной проекции) ОНП выполнялась технически неполноценно, что непосредственно влияло на постановку диагноза.
2. В 13,3% случаев неправильная визуальная оценка рентгенограмм ОНП была неверно истолкована клиницистами, принимающими решение по лечению больных.
Конфликт интересов отсутствует.
Участие авторов:
Концепция и дизайн исследования: А.В.
Сбор и обработка материала, написание текста и редактирование: А.В., С.П.
Статистическая обработка данных: С.П.
Столичный регион стал на полшага ближе к работе с big data для улучшения качества медицинской помощи – московские поликлиники подключились к единому радиологическому информационному сервису (ЕРИС), который обеспечивает не только хранение и передачу результатов КТ- и МРТ-исследований, но и перепроверку, правда, пока в ручном режиме. О том, как создавалась эта система и будет ли она масштабирована на все медучреждения Москвы, Vademecum рассказал директор Научно-практического центра медицинской радиологии Сергей Морозов.
– Зачем создавался единый радиологический информационный сервис?
– Все понимали, что, несмотря на завал томографов и другого дорогостоящего диагностического оборудования в медучреждениях, должного эффекта оно не дает, поскольку врачи пользовались аппаратами бессистемно. В целом результат не всегда зависел от компетенции – путаницу вносило отсутствие единообразной методики проведения ультразвуковых и радиологических исследований. Тогда Департамент здравоохранения предложил создать онлайн-хранилище снимков и начать дополнительно перепроверять заключения рентгенологов. В 2016 году, когда я подключился к проекту, многое в этом направлении уже было сделано. Все рабочие места врачей-рентгенологов были оборудованы специальными рабочими станциями. Появился интерфейс, с помощью которого они описывали снимки, и архив с возможностью загрузки, хранения и выгрузки результатов обследований пациента.
– Почему не выбрали менее дорогостоящий вариант – например, разработку единой методики радиологических обследований?
– Формированием таких требований как раз сейчас занимается наш центр. Мы объединили лучшие, в том числе зарубежные, практики и уже обучаем московских радиологов и рентгенологов работать по ним. Но и тогда, и сейчас основная проблема – в отсутствии современных профессиональных стандартов. Совместно с Минздравом мы разрабатывали профессиональный стандарт рентгенолога, но столкнулись с устоявшимся и несколько устаревшим мнением внутри сообщества лучевой диагностики. Но работа идет, и я рассчитываю, что до конца года стандарт будет утвержден Минздравом.
– Сейчас в ЕРИС выгружаются исследования из магнитно-резонансных и компьютерных томографов 64 поликлиник. Как технически происходит подключение медучреждения к системе?
– В первую очередь в поликлинике обязательно должны быть закуплены специальные рабочие станции. Далее уже сотрудники исполнителя подключают медучреждение в общую систему, и по сети данные начинают поступать в центральный архив, который, в свою очередь, находится в облаке. В результате в это облачное хранилище загружаются снимки из всех поликлиник.
– Сервер защищен от взломов?
– Да, мы обязаны его защищать в рамках федерального закона №152-ФЗ «О персональных данных». Департамент здравоохранения установил жесточайшие требования к нам, как к оператору персональных данных, и мы эту сертификацию прошли. Рабочие места радиологов сертифицированы, используются технологии компании VMware, благодаря которым все личные данные пациентов закрываются в отдельную VPN-сеть.
– Как врачи восприняли необходимость работать по новой схеме – по сути, делать дополнительную работу, разбираться в программе, выгружать все снимки на сервер?
– Поначалу сообщество, конечно, сопротивлялось. Например, в одну из больниц устанавливали информационную систему для радиологии. До установки системы врачи работали только с пленкой. И когда им поставили мониторы, на которые выводились снимки, то мы тут же получили обратную связь, что на мониторе ничего не видят, зато на пленке все четко. Но прошел месяц, сотрудники прошли обучение, освоились и привыкли к новому, сопротивление ушло. А сейчас получаем высокую, положительную оценку от главных врачей – насколько стало проще, удобнее и, главное, быстрее работать врачам благодаря ЕРИС. Сейчас все поликлиники Департамента здравоохранения подключены к системе. С января мы планируем подключить и все стационары. ЕРИС пользуются 422 врача-рентгенолога и 321 рентген-лаборант. Все разобрались. К тому же мы проводим курсы, как в медучреждениях, так и онлайн через трансляцию вебинаров, на которых раскрываются функционал системы, правила работы с ней, регламент – что когда нажимать, что куда загружать.
– Кому достался подряд на подключение клиник к системе?
– Этим занимается компания Laval. Они устанавливают и настраивают программу. В случае если у поликлиники есть весь набор оборудования – КТ, МРТ, маммограф, то подключение происходит за два дня. Но мы столкнулись с проблемой, что не на всех аппаратах доступна функция цифровой выгрузки данных. В таких случаях мы запрашиваем у производителей – Siemens, Toshiba, Phillips – ключ доступа, который открывает эту возможность.
– То есть функция выгрузки снимков в интернет была и раньше, просто ее никто не использовал?
– Конечно, этой функцией попросту никто не пользовался – не видели необходимости. Стандартное радиологическое отделение в России работает так: есть аппарат, есть врач, есть рентген-лаборант. Вся эта команда с утра до вечера «колотит» исследования, под это настроены все действующие нормативы по расположению помещений: должна быть процедурная, операторская, кабинет врача. Но внедрение системы ЕРИС повлекло за собой изменение типичной планировки отделений. В новой больнице в поселке Коммунарка, в проектировании которой я принимал участие, мое предложение создать общую операторскую восприняли с недоумением. Лаборанты, по моему мнению, должны работать вместе: у них тут КТ, рядом МРТ. Они работают вместе, друг у друга учатся, друг друга заменяют – и становятся в результате универсальными специалистами. То же самое с врачами. Общая комната – чтобы они вместе работали, описывали исследования. Строители в ответ удивлялись: у нас по СанПиНам так нельзя, надо, чтобы каждый кабинет был отдельным помещением. Но мы нашли выход, и сейчас все московские больницы строятся с объединенной операторской. Для этого надо было пересчитать лучевую нагрузку на персонал. Норматив по СанПиНам завязан именно на распределении лучевой нагрузки. Если рядом стоят рентген и КТ, персонал, который находится в объединенной операторской, получает двойную лучевую нагрузку. Надо было пересчитать показатели защиты стен. Появление телерадиологии и телерадиомедицины влечет за собой и инфраструктурные изменения – другую планировку отделений.
– Расходы на поддержание ЕМИАС за четыре года составили почти 10 млрд рублей. Во сколько обошелся московскому бюджету радиологический сервис?
– ЕМИАС – это совсем другая история, я не стал бы сравнивать. Действующий госконтракт по радиологической информатизации заключен по «сервисной» модели – мы не закупаем оборудование, у нас нет никаких капитальных затрат. Для меня это большое счастье, потому что мне не надо на себя брать серверы, каналы – оплата зависит от количества загруженных в систему исследований. Подрядчик же несет на себе все риски по оборудованию, сетям и так далее. Удобно это тем, что мы можем задавать критерии оказания услуги: время доступа, время технического реагирования, сроки подключения новых модальностей. В контракте прописаны параметры, количественные и качественные, по которым ДЗМ может регулировать выплату. Не выполняются параметры – уменьшили выплату. Само же подключение зашито в стоимость обработки и сохранения каждого исследования. Поставили новый томограф в поликлинику – надо интегрировать в ЕРИС. Мы не платим за подключение – только за то количество исследований, которое попало в систему. Стоимость загрузки, обработки и хранения одного снимка варьируется от 600 до 700 рублей. Всего за время существования системы было обработано около 850 тысяч снимков. К концу этого года их будет около миллиона.
– О чем говорит перепроверка исследований?
– Когда я только пришел в НПЦ радиологии в середине декабря 2015 года, повторная экспертиза исследований в консультативном отделе уже велась, но не было систематизации процессов, прозрачных процедур и анализа статистических данных для дальнейшего использования в работе. В месяц проверяли не более 100 заключений, а ведь мы ежемесячно получаем более 30 тысяч исследований. Я спрашивал, сколько времени эксперты смотрят, что именно они смотрят, какие параметры оценивают. Коллеги отвечали: ну как мы можем определить, какие параметры они оценивают? Они же эксперты, им виднее. А какие тогда вы формируете, спрашивается, системные выводы по результатам? Как какие? Если эксперты находят ошибку, то связываются с врачом, объясняют ему, где ошибся. Я пояснял, что они, по сути, воспитатели, тренеры, но точно не эксперты. Переломить систему было непросто. Я рисовал блок-схемы и пытался объяснять, как все должно работать, но стереотип поменять крайне трудно. Наш центр ищет таланты. И вот в середине 2016 года мы нашли врача-рентгенолога Екатерину Гусеву, которая защищала кандидатскую диссертацию по качеству исследований. Она детально расписала концепцию и функционал будущей системы. Потом к нашей команде присоединился программист, который раньше занимался разработкой рейтингов инвестиционных фондов. Он понял, что механизмы рейтингования врачей и инвестфондов технически одинаковы. Суть такая: отбираем группы по параметрам, создаем поток задач (workflow), в который будет выгружаться исследование, оно уже в визуализированной форме поступает к эксперту. Эксперт ставит в программе метки и выгружает отчет, из которого снова формируется статистика по ошибкам. Их мы загружаем в образовательную программу и проводим обучающие вебинары, семинары, чтобы снизить уровень неточностей. За 2017 год у нас уже обучились порядка 900 человек на курсах ДПО (дополнительное профессиональное образование), 450 человек на курсах СДО (система дистанционного образования) и 9 тысяч человек прослушали наши вебинары и телемосты по актуальным тематикам. То, что мы сейчас сделали, – это конвейер экспертизы. В день перепроверяем около 80 исследований. За два года мы смогли проверить 7% всех радиологических исследований.
– Каковы критерии проверки?
– Мы разрабатывали критерии, опираясь на международный опыт. Меня эта тема давно интересует, помогают коллеги-партнеры из-за рубежа. Мы классифицировали все возможные варианты ошибок. Получилась такая разбивка: технические ошибки, связанные с оборудованием и выполнением исследования рентген-лаборантом (не настроены протоколы сканирования, неправильно выполнено исследование, например, некорректно определен объем области сканирования); диагностические ошибки – аппарат работает правильно, исследование выполнено в полном объеме, но врач-рентгенолог пропустил патологию, некорректно интерпретировал выявленные изменения. С другой стороны, рентгенолог может поставить правильный диагноз, но сопроводить его, как это многие любят делать, тремя знаками вопроса или написать «нельзя исключить».
– А в чем ошибаются чаще всего?
– Чаще всего врач попросту не видит на снимке патологию. Например, врач с 20-летним опытом работы на рентгене переходит на КТ. Предварительно он прошел месячные курсы повышения квалификации. Ставит диагнозы – все мимо. Когда мы только начинали проводить проверки, случались абсурдные ситуации. Работает, например, в отделении врач-рентгенолог, доктор наук. А заведующий отделением – без степени или кандидат наук. И он с этим доктором наук, который может ошибаться очень много, ничего не может сделать, потому что авторитет не позволяет. Теперь же заведующий отделением получает от нас подробный отчет – вот все ваши врачи, у кого какие возникают ошибки, кому рекомендуем пройти курсы. По каждому исследованию есть ссылка, можно открыть и посмотреть. Если человек не согласен, можно подать апелляцию. Другой проект перепроверки исследований сейчас реализуется во всех детских поликлиниках Москвы. Ребенку выполнено КТ-исследование в одной поликлинике, а описывать полученный снимок будет врач в другой поликлинике. Все это проходит дистанционно. В результате ставятся две подписи – врача, который находится в первой поликлинике, и его коллеги. Они проверяют друг друга, а мы отрабатываем модель дистанционного взаимодействия. Эта модель соответствует новому закону о телемедицине. Я бы хотел распространить этот проект на все поликлиники, но сейчас он сдерживается тем, что поликлиники – это разные юридические лица. Получается, нельзя из одной взрослой поликлиники передать задачу врачу другой поликлиники, надо для начала этого врача оформить хотя бы на одну десятую ставки и туда, и туда. Уже есть шаблоны описания обследований, есть стандарты. Отработав на пилоте, мы можем развернуть это на всю систему, передавая через диспетчера перекрестно и ставя две подписи на заключении. К такой системе мы идем.
– За эти перепроверки врачам доплачивают?
– Сейчас те, кто перепроверяет исследования в детских поликлиниках, работают в рамках пилота. В дальнейшем это будет тариф ОМС.
– Чтобы платить за аудит, нужно «зашить» его себестоимость в тариф ОМС. Вы обсуждали эту идею с ФФОМСом?
– Тариф на КТ – 1 154 рубля без контраста. Значительно дороже с контрастным усилением – 5 306 рублей. В него входит ряд расходов, в том числе фонд оплаты труда, стоимость пленки, простыня, CD-диск. Мы же хотим выделить отдельный тариф, который будет в себя включать только монитор, клавиатуру и СD, оплату труда врача. Ориентир такого тарифа – до тысячи рублей. Я предполагаю, что это будет около 500–700 рублей. С представителями фонда говорили – для них главное, чтобы механизмы работали. Они ведь понимают, что это прекрасный способ оптимально загрузить специалистов и сделать так, чтобы исследования описывал тот врач, который в этом реально разбирается. Потому что сейчас описывает тот, кто есть на месте. Но радиология – очень широкая специальность, в Европе и США есть уже разделение: торакальные радиологи, нейрорадиологи и так далее. А у нас, получается, человеку приходится описывать все.
– Как ЕРИС будет интегрирована с ЕМИАС, которая и сама по себе работает не без проблем?
– Между этими системами будет строиться взаимодействие, которое должно работать по принципу соглашения систем об объеме обмена данными: из ЕРИС в ЕМИАС будут пересылаться изображения – клиницист сможет посмотреть снимки через специальную программу. Из ЕМИАС в ЕРИС будут передаваться направления на исследования, потому что сейчас направления есть в системе ЕМИАС, но они не попадают на аппарат. Интегрировав системы, мы можем направление стандартизировать по назначаемой методике, а под это стандартизировать протокол сканирования на аппарате – и тогда цикл замкнется и станет автономным. То есть это будет стандартное направление, стандартное сканирование, шаблон описания, ответ клиницисту. В модели, в которую будут включены стационары, это позволит резко сократить затраты на пленку.
– Какой экономический эффект от работы ЕРИС?
– Мы посчитали: все московские медицинские организации – городские, федеральные и частные – только на пленку для КТ, МРТ и маммографии тратят 1,5–2 млрд рублей в год. Между тем этот носитель, уже очевидно, уходит в прошлое. Все больше и больше людей говорят просто: «Дайте диск или пришлите на e-mail». У нас полностью готово техническое задание под проект интеграции всех медучреждений ДЗМ в ЕРИС. Мы сейчас ориентируемся на оптимистичный срок – I квартал 2018 года. Технически все готово. Само внедрение происходит на серверной части. Часть аппаратов, которые не могут делать снимки в цифровом формате, так и останутся вне системы. С этим ничего не поделаешь. Но мы просим главных врачей покупать оцифровщики, ведь использование ЕРИС помогает в работе и врачам, и рентген-лаборантам. Кроме того, мы не подключаем к ЕРИС рентгеновские аппараты и флюорографы. Но мы подключаем все аппараты маммографии и также приступаем к оценке работы врачей по данной модальности. Вопрос рентгена стратегический: рентгеновские исследования делаются в большом количестве, но зачастую носят формальный характер. КТ и МРТ в Москве прирастают на 25% каждый год, а рентген планомерно снижается на 1% ежегодно.
Содержание
- Точность метода МРТ
- Причины ошибок диагностики
- Достоверность ПЭТ КТ
- Как избежать постановки неправильного диагноза?
В случае с обследованием человеческого организма на наличие раковых заболеваний ни один из методов не может гарантировать 100% безошибочный результат. Для диагностики применяются ПЭТ КТ, МРТ, классическая КТ, УЗД — все они имеют свои плюсы и минусы. Рассмотрим более подробно МРТ и ПЭТ КТ. Могут ли они ошибаться? Если да, то каковы причины неверных результатов при диагностировании рака?
Точность метода МРТ

- характер контура патологии;
- однородность содержимого;
- степень накопления контрастного вещества.
Это позволяет косвенно определить характер опухоли: доброкачественная или злокачественная. Окончательно подтвердить диагноз может только биопсия, но чем выше квалификация врача, выполняющего расшифровку, тем меньше возможность ошибки. Если соблюдать все правила проведения процедуры, то результат будет корректным.
Причины ошибок диагностики
Ошибки при заключении могут быть следствием неправильного размещения пациента на столе томографа, его движений при сканировании или появления артефактов на снимках. На всех изображениях, полученных при МРТ, есть разного рода артефакты, но они в большинстве случаев легко распознаются специалистом. Однако в некоторых ситуациях они могут имитировать патологические состояния, что требует от врача внимательности при расшифровке изображений.
Причины ошибок можно условно разделить на три группы:
- неправильная подготовка пациента к обследованию;
- недостаточная квалификация врача, проводящего процедуру;
- подбор неверной методики диагностики.
Нарушения процесса исследования из-за пациента
Одной из основных причин неправильных результатов МРТ является нарушение процесса диагностики пациентом. Чтобы подобного не случилось, человек должен:
до начала обследования снять с себя предметы, в состав которых входит металл;
- проинформировать лечащего врача о присутствии в теле имплантов из металла;
- в процессе обследования не совершать никаких телодвижений (соблюдать полную неподвижность).
Последний пункт имеет особое значение для точности результата. Малейшие шевеления пациента приводят к смазанности изображения. Именно поэтому лежать нужно не двигаясь, а это непросто при условии, что процесс длится достаточно долго.
Неверно подобранная методика
МРТ часто не может отличить раковые клетки от отечной жидкости и поэтому выдает неверный результат. Не всегда данный метод обследования может распознать опухоль головного мозга, а также легких из-за высокой воздушности и небольшого количества воды в тканях органов дыхания. Изучить состояние костных структур, используя МРТ, также не получится.
Для выявления новообразований лучше применить КТ. Компьютерная томография отлично справляется с поиском опухолей молочной железы и желудка, а МСКТ способна обнаружить образования величиной 2-3 мм.
Диагностические возможности аппарата напрямую зависят от его мощности. Снимки, полученные с помощью низкопольных установок, не обладают необходимой точностью. Для получения достоверных данных лучше применять оборудование с магнитным полем от 1,5 Тесла.
Недостаточная квалификация специалиста
Оборудование для МРТ очень точно воспроизводит изображение. Далее все снимки передаются рентгенологу, который должен их расшифровать. От его компетентности и уровня квалификации зависит постановка верного диагноза. Жировая клетчатка, мышцы, эпителий дают разный сигнал, поэтому иногда можно даже предположить из какой ткани состоит опухоль. К сожалению, многие врачи допускают ошибки в заключении из-за неверной расшифровки результатов.
Достоверность ПЭТ КТ
ПЭТ КТ (позитронно-эмиссионная томография, совмещенная с компьютерной томографией) — это исключительный способ радионуклидного обследования, при помощи которого осуществляется диагностика онкологических заболеваний, патологий ЦНС и эндокринной системы. Надежность исследования, в зависимости от исследуемого органа, колеблется в границах от 85 до 99%.
Несмотря на высокий процент точности, иногда ПЭТ КТ все же ошибается. Причиной этого являются разного рода объективные и субъективные факторы.
Основы работы метода

Датчики ПЭТ фиксируют повышенный обмен РФП, как «горячую зону». КТ в это время делает множественные снимки, тем самым указывая точное место локализации патологии. Изображения, выполненные с применением радиофармпрепарата, накладываются поверх срезов, которые были получены при КТ.
Используя метод ПЭТ КТ, можно получить точную оценку строения органов и патологических процессов, узнать их характеристики. При КТ, УЗД и МРТ подобный анализ провести невозможно.
Главные причины ошибок
В основе ошибок ПЭТ КТ лежат следующие причины:
параллельное существование еще одной патологии с аналогичными проявлениями;
- низкое разрешение аппарата ПЭТ КТ;
- заболевание находится на ранней стадии развития;
- телодвижения пациента во время процедуры;
- неправильная подготовка к диагностике;
- присутствие на теле или одежде обследуемого предметов из металла;
- повышенный сахар в крови;
- передвижения пациента в момент распределения РПФ в организме;
- неправильное толкование срезов специалистами.
Как избежать постановки неправильного диагноза?
Для того, чтобы в результате обследования получить правильный диагноз, необходимо:
- правильно подготовиться к предстоящему процессу;
- заранее снять все предметы, в состав которых входит металл;
- не совершать никакой активности во время распределения контраста по организму и в период исследования;
- проинформировать врача о наличии серьезных заболеваний (например, сахарный диабет);
- проходить процедуру в специализированных центрах с высококвалифицированным персоналом и качественным оборудованием.
Поделитесь с друьями!







 до начала обследования снять с себя предметы, в состав которых входит металл;
до начала обследования снять с себя предметы, в состав которых входит металл; параллельное существование еще одной патологии с аналогичными проявлениями;
параллельное существование еще одной патологии с аналогичными проявлениями;