Заместитель главного врача, кандидат медицинских
наук по специальностям: стоматология и медицинская микробиология
Ошибки и осложнения при лечении воспаленных периодонтальных тканей имеют непосредственную связь с определением характера заболевания и обширности патологического процесса. К сожалению, во многих стоматологиях работают недостаточно компетентные специалисты, или опытные, но слишком уверенные в себе дантисты, проявляющие некоторую халатность в работе. И те и другие допускают ошибки при диагностике воспалительного процесса, из-за чего и назначается неправильное лечение периодонтита, приводящее к развитию у пациента серьезных осложнений, требующих немедленного проведения дополнительной терапии.
Какие ошибки при лечении этого заболевания возможны?
Устранение воспалительного процесса с тканей периодонта – достаточно длительный и довольно сложный процесс, требующий от проводящего лечение стоматолога отличных знаний и опыта. Чтобы избежать ошибок при лечении периодонтита, врач должен:
- провести обязательный мониторинг периодонтальных тканей;
- выстроить комплексную терапевтическую стратегию;
- составить многоэтапный протокол лечения.
Среди врачебных ошибок, способных возникнуть при лечении периодонтита, особое место занимают следующие недочеты стоматолога:
- Неправильно проведенная оценка состояния зубной единицы. Зуб уже мертв, а врач пытается его лечить, чем провоцирует возникновение такого осложнения, как усиление воспалительного процесса.
- Недостаточно полное заполнение канала пломбировочным материалом. Данная ошибка, провоцирующая заполнение внутриканальных пустот патогенной микрофлорой, может возникнуть из-за следующих причин:
- халатности специалиста;
- проведения внутриканальных работ без стоматологического микроскопа;
- неправильного анатомического строения зубных каналов, их чрезмерной узости и извилистости.
- Не тщательная очистка корневых каналов, вследствие чего в них остаются кусочки некротических тканей, способные через некоторое время спровоцировать развитие повторного воспаления.
- Неправильное открытие верхушки корня:
- неполное раскрытие, не обеспечивающее нормального оттока из каналов гнойного содержимого;
- вскрытие верхушки с большим напором, вследствие чего гнойный экссудат проталкивается в находящиеся в непосредственной близости ткани.
К каким осложнениям могут привести врачебные ошибки?
Главные осложнения при лечении периодонтита, спровоцированные проведенной с ошибками терапией, считаются:
- абсцесс или флегмона десневых тканей;
- сепсис, общее заражение крови, способное закончиться летальным исходом;
- переход воспалительного процесса, протекающего в периодонте, из серозной формы в гнойную.
Для того, чтобы избежать возникновения этих осложнений, необходимо правильное проведение лечебных мероприятий. Следует сказать, что опытные стоматологи, работающие в московской клинике Партнер-Мед, способны справиться даже с запущенной, считающейся неизлечимой, стадией заболевания, поэтому у них никогда не возникают осложнения после лечения периодонтита.
Почему для лечения воспаления периодонта стоит выбрать клинику Партнер-Мед?
Для эндодонтического, самого сложного в стоматологии, лечения зубов, огромное количество москвичей рекомендует обращаться в клинику Партнер-Мед по нескольким причинам:
- лечебный протокол составляется индивидуально для каждого пациента;
- работающие у нас стоматологи имеют подтвержденную квалификацию эндодонтистов;
- при проведении внутриканальных манипуляций врачи нашей клиники обязательно используют стоматологический микроскоп.
Кроме этого немаловажное значение имеют практикуемые в нашей клинике бесплатные предварительные консультации, лояльная ценовая политика и частые акции на услуги.
Мы ответим на любой Ваш вопрос и обязательно Вам поможем!
Почему СЛОЖНЫЕ ЗУБЫ ДЕЛАЮТ в ПАРТНЕР-МЕД?
Мы умеем работать!
У нас практикуют стоматологи-ортопеды со стажем работы 8-30 лет!
Мы любим работать!
Мы бесплатно проконсультируем Вас и точно скажем, как лучше сделать зубы именно Вам!
Мы отвечаем за результат!
Мы работаем на совесть и сделаем Вам зубы КАК СЕБЕ!
Закажите обратный звонок или наберите наш номер!
Этот телефонный звонок Вас ни к чему не обязывает. Просто дайте нам шанс, и мы Вам поможем!
Всего лишь поднимите трубку и позвоните нам!
Мы обязательно сделаем Вам предложение, от которого Вы не сможете отказаться!
Наша клиника
Ошибки
при диагностике:
-неверный
дигноз
-неверное
определение причинного зуба
ОСТРЫЙ
ОЧАГОВЫЙ ПУЛЬПИТ
—
гиперемия:кратковременная боль быстро
проходит, зондир слабобол,эод в норме
—
острый диффузый пульпит: боль острая
приступами, самопроизвольная, иррадиирует,
ухудшение общего состояния
—
хр.фиброзный пульпит: наличие боли в
прошлом, полость обычно вскрыта, эод
20-30, на рентгене щель
—
обострение хр пульпита: боль в прошлом
иррадиация, полость вскрыта, эод30-90, на
рентгене щель
ПУЛЬПИТ
ГНОЙНЫЙ К04.02=ПУЛЬПАРНЫЙ АБСЦЕСС = ОСТРЫЙ
ДИФФУЗНЫЙ
—
Острый очаговый пульпит: общее состояние
не меняется, может указать на зуб, свтлые
промежутки больше
—
обострение хр пульпита: боли в прошлом,
полость вскрыта, изменение на рентгене
щель
—
острый апик периодонтит: поывш температуры,
лу, непрерывная локализованная ноющая
боль, резкая боль при накусывании, при
перкуссии, иррадиирует, иногда иемются
гиперемия и отечность переходной
складки, боль при пальпации проекции
верхушки корня, реакция на температурные
отсутствует ЭОД 100мкА
—
невралгия тройничного нерва: резкая
приступообразная боль при приеме пищи,
разговоре, дотргивании до кожи лица, в
ночное время боль отсутствует, зубы
интктны
—
гайморит: ухудшение общего самочувствия,
температура, головная боль, затруднение
носового дыхания, выделение гноя, тяжесть
в области в.ч. пазухи при наклоне головы
—
луночковая боль после недавнего удаления
зуба, в лунке кровяной сгусток, стенки
покрыты серым налетом, пальпация десныв
области лунки болезненна
ПУЛЬПИТ
ХР К04.03=ХРОНИЧЕСКИЙ ФИБРОЗНЫЙ.
—
гиперемия глубокийкариес :кратковременная
боль, слабоболезненна, эод в норме
—
хр гангренозный пульпит: анамнез, бол
длительна, нарастает от тепловых,
глубокое зондирование,эод 40-90, на рентгене
разряжение верхушек
ПУЛЬПИТ
ХР ЯЗВЕННЫЙ (ГАНГРЕНОЗНЫЙ) К04.04
—
Хр.фиброзный пульпит: боль при смене
температур, зондир болезненно в устье,
долго проходит, эод20
—
хр.верхушеный периодонтит: отсутст
реакция от раздражителей,в анамнезе
узнать о том что были подобные случаи,
ЭОД выше 100 мкА
ПУЛЬПИТ
ХР ГИПЕРТРОФИЧЕСКИЙ К04.05
Врастание
десневого сосочка, грануляционная ткань
из периодонта через разрушенные
бифуркации в кариозную полость (зондом
проводят по внешнему краю полости и
оттесняют десневой сосочек, если
источником разрастания грануляционной
ткани является периодонт, то глубокое
зондирование безболезненно, но может
появиться сильная кровоточивость из-за
перфорации дна коронковой полости зуба;
на рентгене – разрежение костнойткани
в области бифуркации)
Острый
апикальный периодонтит:
—
гнойный пульпит: смопроизвольная боль,
ноющая, ночная, усиливается от горячего,
накусывание безболезненно, зондирование
болезненно в одной точке, боль от
температурных раздражителей, ЭОД 30-40
—
некроз пульпы:болезненность при глубоком
зондировании, боль от температурных
раздражителей, расширение периодонтальной
щели, эод 60-90
—
периапик абсцесс со свищом:длительность
заболевания, рентген, мб свищ
—
периостит: ослабление болевой реакции
и перкуссии, флюктуация, ассиметрия за
счет коллатерального отека мягких
тканей, повышение температуры
—
острый одонтогенный остеомиелит:
перкуссия болезненна в области нескольких
зубов, причинный зуб реагирует слабее,
муфтообразный отек в области нескольких
зубов, температура
—
нагноение околокорневой кисты:
длительность заболевания, наличие
обострений в анамнезе, потеря
чувствительности СО в области зуба,
выбухание АО, смещение зубов, деструкция
с четкимиконтурами
—
пародонтит локалтьный: пародонтальный
карман, подвижность, кровоточивость,
эод в норме, на рентгене резорбция кортик
пластинки и межзубных перегородок
—
острый однонтогенный гайморит: боль в
нескольких зубах прилежащих к пазухе,
боль в челюсти,заложенность носа,
головная боль, гноетечение из носового
хода, насморк, распирание, усиление при
наклоне, на рентгене изменения в пазухах
ХРОНИЧЕСКИЙ
АПИКАЛЬНЫЙ ПЕРИОДОНТИТ:
—
некроз пульпы: боль от горячего,
самопроизвольная, зондирование глубокое
болезненно, эод 60-90
—
глубокий кариес: реакция на температурныеесть,
быстро проходит, зондирование по стенкам
болезненно, на рентгене нет изменений,
эод в норме
—
радикулярная киста: больший размер
ПЕРИАПИК
АБСЦЕСС СО СВИЩОМ
—
хр апикальный периодонтит: по рентгену
четкие края, нет свища
—
некроз пульпы: рентегн, боль от горячего,
самопроизвольная, боль при глубоком
зондировании, эод 60-90
—
кариес дентина: реагирует на термо и
зондирование, эод норм
Гиперемия:
реагирует на термо, эод 20
ПЕРИАПИКАЛЬНЫЙ
АБСЦЕСС БЕЗ СЫИЩА
—
острый апик периодонтит: рантген
—
локальный пародонтит: должен быть
карман, подвижность зуба и кровоточивость,
из кармана экссудат, эод норм, на рентгене
– резорбция кортик пластинки межзубной
перегородки
ОШИБКИ
ПРИ ЭНДОДОНТИЕСКОМ ЛЕЧЕНИИ.
При
МА:местные и общие
При
биологическом методе: неэффективность,
ошибки в диагностике, неправильное
определение пк или пп, нарушение правил
асептики, антисептики, отсутствие
герметизации
При
витальной ампутации: перфорация дна и
стенки
При
витальной экстирпации: перфор корня,
отлом инструмента, выведение инструмента
за верхушку, аспирация инструмента,
кровотечение после экстирпации, нарушение
асептики антисептики, выведение р-ра
за верхушку, выведение материала,
неполное удаление пульпы
При
девитальных:обострение болевых симптомов
изза тугой тампонады или наложения
пасты на невскрытый рог,интоксикация
периодонта, нарушение гермитичности,недостаточное
колиество пасты, избыток пасты, неполная
девитализация
Отдаленные:
изменение цвета зуба (изза неполного
удаления пульпы или действия материалов),
выпадение пломб (неправ выбор материала,
нарушение технологии, рецедив кариеса,
нагрузка) развитие зр периодонтита
При
создании доступа: перфор коронки на ур
шейки, над- и подсневая, перфор корня,
недостат раскрытие и неполное удаление
распада+ изм цвета коронки , создание
уступа в следствии неправильного
направления бора, придание каналу
неправлильного направления, облом
инструмента, у 8ых зубоввскрытие рога
пульпы вместо устья канала, ослабление
коронки изза избыточного удаления
дентина
При
инструментальной обработке: неправильное
определение раб длинны, блокада просвета
дантинными опилками, образование
апикального расширения или уступа,
апикальная перфор стенки, избыточное
продольное расширение канала в средней
трети на внутренней кривизне корня,
продольная перфор корня, расширение
апикального отверчтия, отлом инструмента,
плохой доступ к устьям
При
ирригации: токсический периордонтит,
травма периодонто при выведениираствора
за верхушку, гипохлоридная авария,
заклинивание и облом иглы
При
пломбировании: выведение каналонаполнителя
и его облом в канале, выведение метериала
или штифта, баротравма, не внесение
герметика, токсич поражение периодонта,
неизолированы устья
21.
АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ
СТРОЕНИЯ ПЕРИОДОНТА. ФУНКЦИИ ПЕРИОДОНТА.
ВОЗРАСТНЫЕ ИЗМЕНЕНИЯ ТКАНЕЙ
ПЕРИОДОНТА.
Периодонт
– сложное анатомическое образование
из плотной оформленной соединительной
ткани, расположенное между компактной
пластинкой зубной ячейки и цементом
корня зуба. Периодонтальное пространство
= 0.3мм.62%-плотная оформленная соед тк,
38%-прослойки рвст (сосуды, нервные
окончания). На нч толщина периодонта
меньше. В средней тртети шириа периодонта
сужена и расширяется к вершине. При пат
процессах и повышенной нагрузке также
расширяется.
Функции:
опроная (связки) , связывающая,
амартизирующая (распределение и
регулирование давления при жевании и
смыкании зубов), участие в прорезывании
зубов, трофическая для цемента(сосуды
и нервы, питание цемента и компактной
пластинки альвеолы), пластическая ( за
счет кл эл, цементоциты строят вторич
цемент, остеобласты образуют кость),
защитная за счет макрофагов и лейкоцитов,
репаративная за счет образования
цемента.
Развиваетсяиз
мезенхимы из наружных клеток зубного
мешочка.
Содержит
кл: фибробласты (связаны десмосомами и
образуют сеть, вырабатывают межклет
вещество и компоненты основного,
фагоцитоз), мезенхимальные клетки (около
сосудов, регенирация цемента) цеметобласты
(вдоль цемента зуба), остеобласты,
остеокласты (по поверхности альвеолярного
отростка), макрофаги, лейкоциты.
Межклеточное
вещество: колагеновые волокна толстые
(1,3,4 тип), лежат параллельными пучками,
пронизаны кровеносныйми и лимфатич
сосудами. Одним концом вплетаются в
цемент, другим – в альвеолрный отросток
кости.Высокое содержание основного
вещества:глиозаминогликаны, гликопротеины
и вода – образуют гель. Высокая
васкуляризация и иннервация.высокая
скорость обновления.
Расположение
волокон периодонта.1. волокна альвеорлярного
гребня- связывают шеечную поверхность
зуба с гребнем альвеолярной кости 2.
Горизонтальные – глубже волокон
альвеолярного гребня, у входа в
периодонтальное пространство, образуют
циркулярную связуц десны 3. Косые-
занимают средние две трети, связывают
корень с аольвеолярной костью. 4.
Апикальные-от апикальной части корня
к дну альвеолы. 5.межкорневые –в
многокорневых зубах, связывают корень
в месте бифуркации.
Кровоснабжение:
верхняя и нижняя альвеолярные а., 7-8
зубных а., супрапериостальные а.. в
направлении от периапикальной области
к десне.сосуды идут параллельно оси
корня, от них отходят капилляры образующие
сплетение вокруг корня. большая часть
крови поступает по артериолам проникающим
из альвеолярного отростка через косые
отверстия. При этом обеспечивается
питание цемента. Сосуды связаны с
пульпарными сосудами (через добавочные
корневые отверстия) – пути инфекции.
Вены направляются к костным перигородкам
но не повторяют ход артерий
Также
идут лимфатические сосуды, впадают в
подподбородочные, поднч, околоушные,
медиально заглоточные ЛУ.
Иннервация:
афферентные и эффирентные нервные
волокна, формирующие в периоднотальном
пространстве нервное сплетение. Нервные
окончания-механорецепторы и рецепторы
болевых ощущений.изза большого количества
нервных окончаний периодонт считают
рефлексогенной зоной. Афферентные:
зубной нерв и ветви нервов проникающие
в отверстия межзубной и межкорневой
костных перегородок. Наабольшее
количество в околоверхушечной области,
аименьшее – в области круговой связки
зуба.
Островки
малласе – эпителиальные остатки, образ
в периодонте в период формирования
корня зуба, представляют собой небольшие
окрыженные базальной мембраной скопления
мелкиъ эпителиальных клеток с крупными
ядрами. Разрастаясь — кист и злокачественных
опухолей. Вырабатыают бав.
Возрастные
особенности: в формирующ зубе
периодонтальная щель в два раза уже, с
возрастом становится шире изза его
утолщения
1
— до 20-40 лет – развитие и формирование
норм структуры периодонта, формирование
коллаген волокон и становление их
ориентации
2
– 25-40 лет – стабилизация периодонта,
мало изменяется
3
– старше 40 –деструктивные изменения:
разволокнение коллагеновых пучков,
утолщение периодонта, часть волокон
начинает импрегнироваться серебром в
черный цвет, подобно аргиофильным. В
большей мере деструкция волокон в
пришеечной области, в меньшей – в
волокнах соединяющи кость с цементом,
утолщаются и проникают в стенку альвеолы,
окружая остеоны. Становится меньше
малодифф фибробластов, снижается
эффективность фермент систем после 20,
а после 40 вновь усиливается как
компенсаторная реакция.
22.
ПЕРИОДОНТИТ. ЭТИОЛОГИЯ, ПАТОГЕНЕЗ,
КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЙ
ПЕРИОДОНТА.
Периодонтит
– воспаление опорно удержив аппарата
зуба.
Воспалительный процесс приводит к
деструкции костной ткани, при этом
очагдеструкции может захватывать
значительную часть альвеолярного
отростка.Нередко наблюдается образование
свилевого хода, соединяющего воспалительный
очаг с полостью рта (чаще всегов области
преддверия).
Этиология:
1.
инфекционный – негемолит стрепто,вейлонеллы,
лактобактерии, дрожжеподоб грибы,
нейсерии; аэробы ( стрептококк, нейссерии,
псевдомонады,стафило, энтерококки,
актиномицеты, клебсиелла), анаэробы
(бактероиды, кампилобактерии, порфиромонады,
вейлонеллы, фузобактерии). Устье 100%,
средняя треть (гранулирующая форма 30%,
гранулематозная – 20%, фиброзная – 19%),
верхушка (гранулир – 67%, гранулематоз
– 14%, фиброз – 8%), околоверхуш ткани
(гранулир – 100%, гранулематоз – 55%, фиброз
– 54%). Токсины и продукты распадапроникают
в периодонт через корневой канал и
десневой карман, гематогенно и лимфагенно,
с окруж тканей (остеомиелит, периостит,
гайморит). А также стираемость,
пародонтологическое лечение и проф
гигиена, эмалево дентинные трещины
Проникновение:
интрадент (через каналы) или экстаржент
(через лимфотич и кровеносные сосуды
при инф заболеван)
2
неинфекционный:
—
мех — травматический- травма, удар, ушиб,
завышение пломбы, постоянное давление
на зуб. При острой травме развивается
быстро и с кровоизлияниями, при хр травме
постепенно, хрон процесс.
—
медикаментозный – в результате
неправильно леченного пульпита или
попадании в периодонт сильнодейств хим
или лекарственных средств (машьяковистая
паста, формалин, фенол), выведение в
периодонт фосфат цемента,
резорцин-формалинововй пасты, штифтов,
аллергия на препараты (АБ, эвгенол,
гуттаперчу)
—
химческий
-токсический
-аллергический
— реакция на фенол, параформ, МА, цементы
и пломбировочные материалы
Патогенез:
попадание эндотоксинов мо в периодонт
приводит к быстрой дегрануляции
лаброцитов (источники гистамина и
гепарина), происходит активация системы
комплемента, которые образуют бав,
усиливается проницаемость сосудов. В
очаг воспаления из кровеносонго русла
мигрируют лимфоциты и макрофаги.
Развивается острый периодонтит –
накапливаются Аг котрые медленно
распространяются и этой зоны изза того
что периодонт ограничен кортикальной
пластинкой альвеолы.
Интенсивность
и степень вовлечения окружающих зуб
тканей зависит от вирулентности инфекции
и от иммунологич статуса макроорганизма.
При снижении иммунологич защитных
механизмов развивается диффузное
воспаление, распростр на тело челюсти
с формиров в тк абсцессов и флегмон.
Если иммунолог защит механизм способны
локализ воспаление у верхушки зуба, то
процесс не распростр и приостнавл,
признаков интоксикации не возникает,
развивается хр течение. При раздражении
периоднота АГ образуются АТ, образуются
ИК – реакции ГЧЗТ ( при условиях: наличие
плохо фагоцитир ИК, системы комплемента,
большое колич лейкоцитов). АТ фиксир на
поверхности тучных клетоки базофилов,
АГ связываются с АТ (иг Е), из клеток
высвоб гистамин и серотонин, повыш
прониц сосудов и расшир, миграция
лейкоцит, которые выделяют ферменты
разруш нежизнеспособ тк. Лимфоциты
выделяют лимфокины, которые разруш
клетки периодонта ( лимфотоксин, фактор
активир остеокласты – резорбция кости).
Макрофаги и нейтрофилы выделяют
коллагеназу – растворяет коллагеновые
волкна.
Классификация
—
по течению:
1.
острый: серозный, гнойный
2.
хр: фиброз, гранулир, гранулематоз или
грнулема
3.
обострение
—
МКБ 10:
04
Болезни периапикальных тканей
04.4
Острый апик п пульпароного происхождения
04.5
Хр апик п – апик гранулема
04.6
Периапик абсцесс со свищом: -0 имеющий
сообщение с вч пазухой, -1 с носовой
полостью, 2-с пр, — 3 с кожей, -9 неуточненный
04.7
периапик абсцесс без свища
04.8
Корневая киста: -0 апик и боковая, -1
остаточная, -2 воспалительная парадентальная,
-9 неуточненная
04.9
др и неуточненные болезни периапик тк
Периодонтит – патологический воспалительный процесс в тканях периодонта, соединительной ткани между зубом и его костной лункой. Заболевание связано с воспалением корневой части и в запущенном состоянии может стать причиной потери зубной единицы.
Заболевание выявляют у взрослых и детей. Статистика свидетельствует, что до 30% обращений к стоматологу связано с данной патологией.
Заболевание вызвано осложнениями кариеса, травмированием зуба или стоматологическими манипуляциями и не всегда имеет яркую симптоматику.
Виды периодонтита
Классификацию патологии проводят по нескольким основаниям.
По происхождению
- Травматический периодонтит развивается на фоне механического повреждения периодонта. В этом случае происходит воспаление соединительной ткани. Оно имеет острую форму на фоне сильного однократного воздействия на зубную единицу (удар и ушиб) или хроническую при постоянном механическом повреждении.
- Медикаментозный (мышьяковистый, токсический) вид возникает в результате выхода сильнодействующего препарата из каналов в периодонт. Это возможно при пропуске срока визита к стоматологу для пломбировки каналов или при врачебной ошибке.
- Инфекционный вариант патологии развивается при попадании в ткани периодонта бактерий, преимущественно стрептококков. Инфицирование происходит через систему корневых каналов, то есть как осложнение пульпита, или из окружающих зуб тканей. В этом случае патология может быть следствием гайморита, остеомиелита, пародонтита и др.
По локализации
- Апикальный периодонтит диагностируют, когда очаг воспаления находится на верхушке корня зубной единицы. По-другому данный вид называются верхушечным;
- Маргинальный (или краевой) характерен тем, что воспалительный процесс начинается от края десны.
- Генерализованный поражает ткани пародонта по всей полости рта. Характеризуется кровоточивостью десен, появлением неприятного запаха, формированием зубодесневых карманов.
По течению патология подразделяется на две разновидности:
- Острая имеет быстрое развитие (в пределах 2-3 суток) и яркую симптоматику. Сопровождается выраженной болью, повышенной чувствительностью, отеком.
- Хроническая форма имеет вялотекущий характер и часто проходит без ярко выраженных признаков.
Острый периодонтит проходит следующие стадии развития:
- серозный представляет начальную стадию процесса воспаления, когда инфекция через апикальную часть корня переходит на периодонт;
- гнойный (гангренозный) затрагивает уже костные структуры челюсти и далее может распространиться по всему телу.
В свою очередь хронический периодонтит имеет следующие подвиды:
- Фиброзный сопровождается разрастанием фиброзной ткани и расширением периодонтальной щели (пространства между альвеолой и корнем зуба). Лечение данной формы наиболее легкое;
- Хронический гранулирующий (гранулированный) чаще всего сопровождается отеком десны, гнойными выделениями и подвижностью зубной единицы. Данная разновидность отличается тем, что кость под верхушкой корня достаточно быстро разрушается;
- Хронический гранулематозный сопровождается образованием гнойной гранулемы (кисты), размер которой может составлять до 3 см и более.
Гранулирующий и гранулематозный периодонтиты относятся к категории деструктивных. Данные формы развиваются при отсутствии терапии и являются тяжелыми осложнениями кариеса и пульпита.
Симптомы периодонтита
Признаки периодонтита зуба напрямую связаны с видом патологии.
Хронический вид болезни не имеет ярких симптомов и часто может протекать незаметно для пациента. Обнаружить заболевание можно только при визите к стоматологу, плановом осмотре или лечении. А также в момент перехода хронической формы заболевания в острую.
Характерные симптомы острого периодонтита в целом совпадают с признаками обострения хронического:
- боль в зубной единице – от слабой ноющей до пульсирующий и разрывающей изнутри, увеличивается при нажатии на зуб или жевании, при этом не реагирует на холодную или горячую пищу;
- не пролеченный кариес, предшествующее лечение глубокого кариеса или пульпита;
- ощущение, что больной зуб стал выше и первым смыкается с единицами противоположной челюсти;
- отек десны вокруг пораженной единицы, открытие свищевого хода в десне и отток из нее воспалительной жидкости;
- подвижность зуба.
Кроме того болезнь сопровождается следующими симптомами:
- увеличены лимфоузлы;
- повышается температура тела;
- слабость, ощущение усталости.
Признаком патологии является изменение цвета эмали пораженного зуба.
Причины периодонтита
Причины развития патологии различны и далеко не всегда имеют в качестве первопричины стоматологические заболевания:
- Кариес. Глубокий кариес, поразивший пульпу и корневые каналы, является источником болезнетворных бактерий. Они выходят из канала и становятся причиной воспаления периодонта. Наиболее часто запущенный кариес является причиной гранулематозного периодонтита, сопровождающегося образованием кисты.
- Острые и хронические заболевания носа и глотки. Воспалительные процессы в верхних дыхательных путях и носоглотке, особенно в хронической форме при отсутствии должной терапии, также являются рассадником болезнетворных бактерий. Они попадают в периодонт с кровотоком или через повреждения десен.
- Некачественное эндодонтическое лечение. Ошибки при прочищении и пломбировании корневых каналов ведут к дальнейшему увеличению области воспаления, которое с каналов перекидывается на область периодонта.
- Травмирующие привычки и вредные факторы. Привычка грызть ручку, откусывать нитку, раскусывать семечки или орехи, игра на духовых музыкальных инструментах – эти и многие другие травмирующие действия приводят к повреждению периодонта и могут стать спусковым механизмом к воспалительному процессу в нем.
Заболевание наиболее часто встречается у людей с ослабленным иммунитетом, хроническими болезнями эндокринной системы.
Диагностика периодонтита
Проводится комплексно с учетом жалоб пациента, осмотра полости рта и шеи пациента, знакомства с анамнезом. Для диагностики патологии применяют следующие методы обследования периодонтита:
- рентгенография;
- электроодонтодиагностика;
- перкуссия (простукивание) зуба;
- термопробы.
Электроодонтодиагностика (ЭОМ) представляет пропуск слабого электрического тока и определение порога возбуждения рецепторов пульпы. Данное исследование позволяет понять состояние нервного аппарата.
Рентгенологические методы диагностики периодонтита не всегда могут дать достоверную и четкую картину состояния периодонта. Рентген не информативен при остром течении патологии, но необходим если она имеет хроническую форму:
- неравномерные изменения в просвете периодонтальной щели с утолщением верхушки корня являются признаками фиброзного варианта болезни;
- разрастания в периодонте округлой формы с нечеткими границами, деформация периодонтальной щели и снижение плотности прилегающих костных тканей говорят о гранулирующем виде патологии;
- округлое изменение с четкими границами, разрушение костной ткани свидетельствуют об образовании кисти и гранулематозном виде заболевания.
Диагностика периодонтита с помощью КТ применяется редко, так как аналогичные данные можно получить с помощью рентгеновского исследования с меньшей дозой облучения для пациента. При этом выявить ранние поражения периодонта с помощью методов компьютерной томографии невозможно.
Диагностика патологии, особенно в хронической форме, таит ряд сложностей. Ошибки при диагностике пульпитов и периодонтитов часто случаются из-за сложности в определении проблемного зуба. Болевые ощущения передаются по нервным волокнам, то есть пациент и врач могут неверно определять больной зуб при опоре только на ощущения. Делать выводы о виде патологии, ее локализации и причине следует только после тщательного сбора анамнеза и диагностических исследований.
Этапы и способы лечения
Основные способы включают разновидности консервативной терапии и хирургическое вмешательство:
- Эндодонтическое лечение – терапия в корневых каналах;
- Медикаментозное лечение с помощью препаратов, в том числе антибиотиков. Лекарственные препараты закладываются в каналы зуба и принимаются внутрь. Антибиотики при периодонтите следует принимать только по назначению врача;
- Физиотерапевтическое лечение (электрофорез, УВЧ-терапия) помогают повысить эффективность других консервативных методов;
- Хирургическое лечение – удаление зуба полностью или резекция проблемного корня.
Этапы лечения периодонтита зависят от формы заболевания. Протокол базируется на строгом алгоритме действий в зависимости от вида и длительности патологии.
Основные этапы излечения острого гнойного вида болезни включают следующие манипуляции:
- стоматолог открывает доступ к пульпе и корневым каналам;
- удаляет из них все пораженные инфицированные ткани;
- промывает корневые каналы антисептическим средством;
- накладывает на десну пародонтальную повязку с выбранным лекарственным средством;
- назначает пациенту антибиотик;
- через несколько дней стоматолог осматривает состояние каналов и периодонта, если терапия дает положительный эффект то ставит временную пломбу и дает новые назначения;
- постоянную пломбу ставят только после завершения терапии, успех которого подтверждается осмотром и контрольным рентгеном.
Лечение хронического периодонтита включает этапы:
- основная часть терапии включает этапы эндодонтического вмешательства: распломбировка и дренирование каналов, их обработка антисептическими средствами, закладка в корневые устья лекарств;
- проверка успешности терапии на контрольном рентгене;
- установка постоянной пломбы;
- удаление зуба, если терапевтические манипуляции не имеют положительной динамики.
Наиболее сложное лечение ожидает пациента при гранулематозном периодонтите. Приведенные выше варианты консервативной терапии здесь не применяются, так как не будут эффективны. Чтобы сохранить зуб, проводят удаление верхушки корня с образованием через разрез десны.
Гранулематозный и гранулирующий виды патологии связаны с распространением воспаления на костную ткань. Терапию проводят с помощью препаратов на основе гидроксида кальция, которым для эффективного воздействия требуется достаточно продолжительный период приема – до 2-3 месяцев. Особенно это проявляется при хронических формах болезни, для излечения которых требуется длительная комплексная терапия с приемом антибиотиков, эндодонтическим вмешательством и постоянным контролем стоматолога.
Хирургические методы лечения периодонтита являются крайним средством, к которому прибегают при неэффективности эндодонтических способом терапии. Зуб не обязательно удаляют целиком: иногда достаточно удалить верхушку корня или сам корень полностью.
Показания к лечению периодонтита
Современная стоматология ориентирована на сохранение зубов, поэтому золотым стандартом лечения патологии являются консервативные методы. Показаниями для их применения являются:
- острые и хронические виды патологии;
- подвижность зубов;
- жалобы на ноющую и острую боль;
- наличие гранулем и кист.
Показаниями к хирургическому вмешательству, то есть к удалению зубной единицы при периодонтите являются следующие патологии:
- переход воспалительного процесса на кость челюсти, надкостницу, гайморову пазуху;
- сильная подвижность зуба и его нестабильность при удалении одного из корней;
- большие кистозные образования, угрожающие целостности челюстной кости;
- отсутствие эффекта от эндодонтической процедуры;
- обострения хронического процесса чаще 1 раза в месяц.
Противопоказания
Эндодонтические манипуляции невозможны при:
- непроходимости корневых каналов,
- множественных кистах на корнях зуба,
- перфорации стенки корня;
- скола зубной единицы на уровне ниже десны;
- кариес корня.
В этих случаях зуб подлежит удалению. Противопоказания к хирургическим методам лечения периодонтитов включают круг состояний, при которых удаление несет опасность;
- ОРВИ с повышением температуры тела,
- состояния алкогольного или наркотического опьянения;
- менструация;
- первый и третий триместры беременности;
- обострение хронических заболеваний.
Если недомогание пациента связано с воспалением периодонта, то удаление зуба напротив облегчит его состояние.
Осложнения и последствия при периодонтите
- абсцесс и флегмона, распространяющиеся на десну, костную ткань, лимфоузлы, между мышечными слоями;
- свищевой ход для оттока воспалительной жидкости в десне, подбородке;
- периостит – воспаление надкостницы и кости челюсти;
- гайморит при проникновении инфекции в гайморовы пазухи (при локализации больного зуба на верхней челюсти);
- лимфаденит – воспаление близлежащих лимфатических узлов;
- остеомиелит – воспаление челюсти с образованием гноя и некротических участков.
Указанные последствия имеют место при игнорировании заболевания.
При лечении могут возникнуть следующие осложнения:
- отек щеки, десны;
- боль после проведенных манипуляций;
- перфорация корня.
Если пациент находится под наблюдением стоматолога, то данные осложнения не несут для него существенной угрозы. Состояние нормализуется по мере течения времени.
Рекомендации по профилактике
Профилактика заболевания включает несложные манипуляции, регулярное выполнение которых обезопасит от коварной болезни:
- соблюдать гигиену полости рта: чистить зубы не менее двух раз в день, пользоваться зубной нитью и ополаскивателем для рта;
- сбалансированно питаться: сократить число быстрых углеводов, которые представляют прекрасную среду для размножения патогенной микрофлоры, увеличить объем грубой пищи, овощей, фруктов;
- регулярно проходить плановый осмотр у стоматолога: не реже одного раза в полгода.
Периодонтит у детей
Заболевание часто встречается у детей и является у несовершеннолетних третьим по распространенности после кариеса и пульпита.
По статистике до 64% школьников имеют хронический периодонтит. У детей дошкольного возраста он встречается в 15-30% случаев.
Одной из причин распространения заболевания среди детей является физиологическая нестабильность структуры и функции периодонта. На этапе молочных зубов периодонт имеет рыхлую структуру, большое число капилляров. Это способствует быстрому распространению воспалительного процесса.
Периодонтит временных и постоянных зубов имеет единую природу, поэтому для детей характерны те же виды заболевания, что и для взрослых:
- по локализации: апикальный (наиболее частая форма патологии у детей) и маргинальный;
- по этиологии периодонтита у детей: травматический, инфекционный, медикаментозный;
- по течению: гнойный, гранулирующий, фиброзный.
Среди детей наиболее часто встречается хроническая разновидность, а острая патология чаще бывает у детей как обострение хронической.
Лечение периодонтита временных зубов включает:
- вскрытие полости зуба;
- удаление пораженных тканей;
- инструментальная и антисептическая обработка полости;
- заполнение каналов рассасывающейся пастой (для молочных зубов);
- установка постоянной пломбы.
Терапия занимает 2-3 недели, в течение которых врач следит за динамикой состояния патологии. Прогноз лечения заболевания у детей благоприятный, особенно при своевременном обращении к стоматологу.
Частые вопросы
Чем опасен периодонтит? Какие у него последствия?
Заболевание опасно тем, что воспалительный процесс постепенно переходит на костную ткань челюсти и расположенные рядом ткани. При отсутствии стоматологического вмешательства пациент не просто теряет зуб, ему потребуется полноценное хирургическое лечение с длительной реабилитацией.
Среди последствий – остеомиелит (гнойное поражение кости), сепсис, системные воспаления в лимфатической и кровеносной системе.
Нужно ли удалять зуб при периодонтите?
Удаление зуба является крайней мерой при лечении патологии. При своевременном обращении к стоматологу терапия проводится консервативными способами с сохранением зуба.
Чем отличается пульпит и периодонтит?
При пульпите воспаление находится внутри зуба и не затрагивает ткани вокруг. Периодонтит – это воспаление тканей вокруг зуба, которые удерживают его в лунке. Чаще всего является следствием и осложнением пульпита.
Как снять отек после лечения периодонтита?
Небольшая отечность тканей после лечебных процедур является вариантом нормы и может длиться от 3 до 7 дней. Важно при этом соблюдать рекомендации лечащего врача. В том числе не есть горячую пищу и напитки, прикладывать холод, избегать травмирующих действий. Если отек не проходит, а наоборот нарастает, то это повод срочно показаться стоматологу.
Сколько лечится периодонтит?
Длительность лечения зависит от степени поражения тканей, локализации патологии и ее причин. Терапия может продолжаться от 2-3 недель до нескольких месяцев.
Какой врач лечит периодонтит?
Консервативное лечение при данном заболевании проводит стоматолог-эндодонтолог. Если терапия не дает положительного эффекта и зуб необходимо удалить, то к процессу подключается стоматолог-хирург. Также к процессу привлекают рентгенолога, при необходимости – стоматолога-терапевта.
Отзывы
Виктор В.:
Диагноз хронический апикальный периодонтит поставили несколько лет назад. Бывали обострения, пытался лечиться в разных клиниках, но без особого успеха. Чуть подстыну или приболею, так снова обострение. В клинику «…» посоветовал обратиться товарищ с похожей проблемой. Лечился около 3 месяцев: чистили каналы, закладывали лекарство, принимал таблетки. По совету доктора укреплял иммунитет. В итоге удалось обойтись без операции. По снимку болезнь удалось победить, по ощущением тоже. Уже почти полгода как не беспокоит.
Екатерина Андреевна С.:
Обратилась в стоматологию с острым гнойным периодонтитом — запустила пульпит. Была готова к удалению из-за страшной боли. В первый прием стоматолог вскрыл зуб, промыл и положил лекарство. Зуб ныл, но уже терпимо. Ко второму приему уже была уверена, что зуб сохраним. Лечение потом шло хорошо, без боли. понравился в клинике подход: все объясняют, что делают и зачем. дают подробные рекомендации как ухаживать дома. Буду обращаться сюда снова и обязательно проверю остальные, что не повторять своих ошибок.
Владимир:
Лечили в клинике молочный зуб у дочи, 5 лет. На него раньше не жаловалась, просто заметили маленькую дырочку. Думали кариес просто, но оказалось большое воспаление. Доктор и медсестра молодцы, заболтали Вероничку и все сделали быстро. На второй прием бежала сама, совсем не боялась. боялись, что не спасем зубик, а удалять рано , постоянные еще не скоро. Но доктор успокоил, что зубик после лечения будет спокойно стоять до смены на постоянный. Теперь ходим в эту стоматологию всей семьей !
- Главная
- Пациентам
- Статьи
- Ошибки при лечении периодонтита
Ошибки при лечении периодонтита
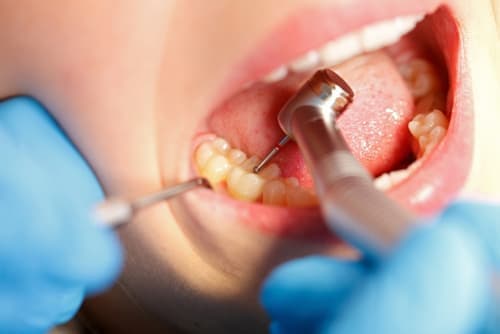
К сожалению, в некоторых случаях лечение зубов проводится с ошибками, которые могут стать причиной осложнений и потребовать дополнительного курса терапии. Причем достаточно часто возникают осложнения и ошибки при лечении периодонтита – воспалительного заболевания тканей, расположенных рядом с зубным корнем. В ходе воспалительного процесса страдает зубной связочный аппарат, а также окружающая верхушку корня костная ткань.
Как правило, периодонтит развивается как осложнение пульпита, когда инфекция по корневым каналам проникает в околозубные ткани и постепенно у верхушки корня образуется гнойный абсцесс. Однако в ряде случаев заболевание может быть вызвано травмой. Такое воспаление опасно прежде всего тем, что приводит к резорбции костной ткани, формированию гнойного мешка (гранулемы или кисты) и,при не проведенном своевременно лечении, дальнейшему распространению гнойного процесса на костную ткань челюсти, мягкие ткани ротовой полости, лица и шеи. Зачастую зуб спасти не удается, особенно в тех случаях, когда осложнения периодонтита уже дали о себе знать, или же первичное лечение было проведено некачественно.
Основные ошибки при лечении периодонтита
Наиболее часто в процессе терапии допускаются такие ошибки:
- Недостаточно тщательная обработка корневых каналов, когда очаги инфекции остаются и продолжают разрушать ткани.
- Некорректное раскрытие отверстия на верхушке корня: неполное раскрытие, которое не обеспечивает нормальный отток гнойного экссудата, или же, наоборот, вскрытие с чрезмерным напором, когда гнойное отделяемое проталкивается в окружающие верхушку ткани.
- Перфорация стенки корневого канала.
- Выведение пломбировочного материала за верхушку корня.
- Неполное доведение пломбировочного материала – в этом случае материал не достигает верхушечного отверстия и остается «свободное пространство» для дальнейшего развития инфекционного процесса.
- Неправильная оценка состояния зуба: в некоторых случаях врач принимает решение об удалении вполне жизнеспособного и подлежащего терапии зуба, в других – пытается лечить заведомо «мертвый» зуб.
Как правило, все указанные ошибки при лечении вызывают осложнения периодонтита.
Осложнения при лечении периодонтита
Главными осложнениями, возникающими вследствие некорректно проведенной или несвоевременной терапии, считаются:
- Переход патологического процесса из серозной формы в гнойную с формированием обширного абсцесса.
- Флегмона десны.
- Общее заражение крови – сепсис. Является смертельно опасным состоянием.
Для успешного исхода имеет значение не только когда, но и как лечится периодонтит: опытный стоматолог справится даже с запущенным заболеванием, тогда как не слишком грамотный или не имеющий должного опыта эндодонтической терапии врач вполне способен допустить ошибку. Если пациент в процессе лечения замечает, что его состояние ухудшается, боль усиливается и страдает общее самочувствие – крайне желательно срочно проконсультироваться у другого специалиста.
Стремление сохранить зуб при остром и хроническом воспалении периодонта с давних времен побуждало многих исследователей к поискам совершенных способов диагностики и лечебного воздействия на очаг воспаления.
Классификация периодонтитов. По течению выделяют три группы периодонтитов — острые, хронические и обострившиеся хронические. Острые периодонтиты по характеру экссудата подразделяют на серозные и гнойные, а по локализации — на апикальные, маргинальные и диффузные; хронические — на фиброзный, гранулематозный и гранулирующий. Данная классификация полно отражает суть течения патологии в периодонте.
Несмотря на то что диагностика периодонтитов разработана хорошо, тем не менее допускаются ошибки при постановке диагноза. Они встречаются тогда, когда не дифференцируют заболевания краевого (маргинального) и верхушечного (апикального) периодонта; ошибки, как правило, связаны с неправильной оценкой симптомов воспаления краевого периодонта. Проверяя один симптом (болезненность при боковой перкуссии зуба), который бывает нерезко выражен, врач не придает ему значения. В то же время тщательное рентгенологическое исследование, обследование зубодесневых карманов показывают в этих случаях наличие процесса у края периодонта.
При рентгенологическом исследовании иногда трудно дифференцировать периодонтит от пародонтита. Выявление этиологии и патогенеза заболевания, определение устойчивости зубов, динамическое наблюдение позволяют правильно установить диагноз.
Клинически трудно отличить первичный острый периодонтит от обострившегося хронического. В связи с этим могут быть ошибки при постановке диагноза верхушечного периодонтита. Необходимо решить, какой у больного периодонтит — острый или обострение хронического, так как лечение их различное. Для установления окончательного диагноза решающее значение имеет рентгенологическое исследование: если выраженных изменений в кости нет, то процесс острый и развился впервые; если имеются нарушения рисунка кости, участки разрежения, расширение периодонтальной щели, то диагностируется хронический процесс в стадии обостре
ния. Иногда клинические и рентгенологические данные разноречивы — при резко выраженной клинической картине обострившегося хронического периодонтита на рентгенограмме верхушечный очаг слабо выражен и наоборот.
Нелегко установить диагноз периодонтита многокорневых зубов. Известно, что при хронических периодонтитах в некоторых корнях пульпа остается живой и даже мало измененной. В таких случаях применяют комбинированные методы лечения.
В целях предотвращения ошибок в определении состояния пульпы при хронических периодонтитах многокорневых зубов нужно исследовать пульпу в каждом канале электрометрическими и термическими методами, а также проанализировать рентгенологические данные. Очень внимательно нужно проводить исследование зубов верхней челюсти. При воспалительных процессах в верхнечелюстной пазухе, на небе’могут быть те же симптомы, что и при периодонтитах. Только тщательное обследование и исключение признаков, характерных для гайморита и процессов на небе, помогает избежать ошибок при постановке диагноза периодонтита.
Осложнения острого или обострившегося хронического периодонтита — периостит и острый одонтогенный остеомиелит. У ряда больных дифференциальная диагностика между периодонтитом и его осложнениями представляет значительные трудности, однако она необходима для правильного выбора терапии.
Воспалительный процесс при периодонтите имеет четкие границы; он захватывает периодонт пораженного зуба и окружающую костную ткань альвеолы, отек ограничивается десной. А периостит челюсти — острое абсце- дирующее воспаление надкостницы альвеолярного отростка. Характерной особенностью периостита является выраженный коллатеральный отек мягких тканей, вызывающий асимметрию лица и распространяющийся далеко за пределы очага воспаления. Если периостит развился на вестибулярной поверхности верхней челюсти, то наблюдается отек нижнего века, иногда и верхнего, щеки, верхней губы. При локализации периостита на нижней челюсти определяется отек нижней губы, щеки, мягких тканей в подбородочной и подчелюстной областя-х. В случаях же острого гнойного или обострившегося хронического периодонтита определяется лишь сглаженность контуров костной ткани вследствие реактивных воспалительных изменений надкостницы.
Острый остеомиелит челюсти определяется прежде всего особенностями клинического течения и характерной рентгенологической картиной — наличие грубых костных поражений, ведущих к некрозу и секвестрации отдельных участков. Клиническая картина характеризуется острой, сверлящей, стреляющей болью в челюсти, бессонницей, отсутствием аппетита, затрудненным глотанием, высокой температурой, нередко достигающей 39—40 °С, со значительными колебаниями и сопровождающейся ознобом, бредом. Лицо асимметрично за счет коллатерального отека, язык обложен, резкая болезненность в нескольких зубах, их подвижность, увеличены и болезненны регионарные лимфатические узлы. В крови: СОЭ 40—70 мм/ч, лейкоцитоз, сдвиг лейкоцитарной формулы влево, исчезновение эозинофилов, снижение лимфоцитов до 10—15 %, уменьшается содержание альбуминов и увеличивается щ- и аг-глобулинов. Проба на С-реактивный протеин положительная. Через 7—
10
дней рентгенологически определяется зона разрежения кости соответственно величине фокуса остеомиелита. При знании этой симптоматики и индивидуальном подходе к каждому больному врач не допустит ошибки при дифференциальной диагностике острого и обострившегося хронического периодонтита и их осложнений — периостита и остеомиелита.
Верхушечный периодонтит. Верхушечный периодонт тесно связан с окружающими тканями, соседними зубами, имеет разветвленную сеть нервных волокон и сосудов, в связи с чем симптомы поражения периодонта могут быть и при ряде заболеваний альвеолярного отростка (межзубных перегородок), соседних зубов, мягких тканей, невралгий и пр. В затруднительных случаях через 2—3 дня необходимо провести повторное обследол вание.
Во избежание ошибок при постановке диагноза и лечении необходимо прежде всего разобраться в причинах патологического изменения тканей вокруг верхушки корня. Все внимание должно быть обращено на состояние» пульпы. Нужно выяснить, откуда началось заболевание— с верхушки корня вследствие поражения пульпы или процесс распространился с маргинального периодонта по протяжению. При этом важно не пропустить <ЩЙ осмотре скрытую кариозную полость. Поэтому осбббё значение нужно придавать таким признакам, как реакция на холод и тепло, химические раздражения, болезненность при зондировании, чувствительность при на
грузке. Отсутствие подобных явлений в области других зубов ценно для дифференциальной диагностики.
С большими трудностями сталкивается врач-стомл- толог, когда нужно установить, в какой степени верхушечный периодонтит является очагом скрытой инфекции и в какой степени он в данное время не проявляется клиническими симптомами, но оказывает действие на организм. Под очагом инфекции следует понимать локализованное хроническое воспаление, возможно, подвергавшееся медикаментозному воздействию, но способное вызвать или обусловить патологическую реакцию организма или поражение отдельных органов и систем. Очаг инфекции — это не только скопление микробов, продуктов их жизнедеятельности и распада тканевых элементов, которые являются антигенами, но и постоянно рефлекторно действующий очаг раздражения нервных рецепторов.
Чтобы не допустить ошибок в решении вопроса об опасности скрытой инфекции при периодонтите, нужно прежде всего исходить из возможности устранить очаг консервативными методами и сохранить зуб.
Опыт показывает, что при всех видах периодонтитов использование современных методов инструментальной и медикаментозной обработки корневых каналов и пломбирование их за верхушку корня позволяет ликвидировать инфекционный очаг. Однако если после лечения остаются явления периодонтита, а также лейкоцитоз, субфебрильная температура, повышенная СОЭ, положительные пробы, то зуб должен быть удален.
Консервативное лечение хронического верхушечного периодонтита считается полноценным в тех случаях, когда вылеченный зуб нормально функционирует, корневой канал запломбирован на всем протяжении и на повторных рентгенограммах определяются признаки восстановления структуры костной ткани. Очень важно повторное обследование больного для установления десенсибилизирующего эффекта лечения, его благоприятного влияния на состояние неспецифической резистентности организма и проницаемость капилляров.
Имеющиеся в распоряжении врача диагностические средства позволяют правильно и своевременно поставить диагноз верхушечного периодонтита и оценить его значение как скрытого инфекционного очага в полости рта.
Несмотря на хорошо разработанные методы лечения периодонтитов, при инструментальной и медикаметоз-
ной обработке корневых каналов, их пломбировании допускаются ошибки, которые влекут за собой различные осложнения или необходимость удаления периодонтитно- го зуба. Все допускаемые ошибки и связанные с ними осложнения, возникающие на этапах лечения периодонтитов, можно разделить на следующие группы: 1) перфорация полости зуба; 2) перфорация стенок корневого канала; 3) образование уступа в корневом канале;
4)
аспирация или заглатывание инструмента; 5) развитие эмфиземы; 6) отлом инструмента в канале; 7) раздражение периодонта сильнодействующими препаратами; 
При препарировании полости зуба, наклоненного в сторону дефекта зубного ряда или смещенного в язычном либо щечном направлении, может произойти перфорация боковой стенки полости. Как правило, это происходит при неправильном расположении бора (не учитывается ось зуба). Перфорация не представляет большой опасности. Ее устраняют одновременно с наложением пломбы. Если же перфорировано дно полости зуба во время поиска устья корневого канала, то после того как каналы будут запломбированы, останавливают кровотечение из перфорационного отверстия (прижигают фенолом, резорцином или раскаленным штопфером), закрывают его кусочком амальгамы и накладывают пломбу. Значительно труднее устранить большое перфорационное отверстие, образованное на дне полости в области бифуркации корней при неправильном препарировании полости зуба или удалении неорганизованного, плотно спаянного дентикля. В этом случае применяют два варианта лечения: 1) перфорационное отверстие закрывают так же, как и при закрытии перфорации в области устья канала, 2) производят сепарацию (разъединение корней), гемисекцию одного из корней в верхних премо- лярах или молярах нижней челюсти либо короноради- кулярную ампутацию в молярах верхней челюсти.
Перфорация стенок корневого канала может произойти при неправильной инструментальной обработке его (ось инструмента не совпадает с осью корневого канала), что чаще наблюдается при применении машинного дрильбора или же инструмента большого калибра, не соответствующего форме канала. Кроме того, перфорация стенки канала может произойти вблизи устья кана
ла при попытке расширить его бором или разверткой на глубину более 3 мм. В этом случае в месте перфорации поврежденный периодонт, как правило, кровоточит, поэтому дефект хорошо виден.
При перфорации стенки корневого канала может наблюдаться кровотечение, которое останавливают так же, как и при перфорации полости зуба, после чего перфорационное отверстие туго тампонируют маленьким ватным шариком, а канал ниже перфорационного отверстия пломбируют цементом или твердеющей пастой. Затем ватный шарик удаляют, устьевую часть канала с перфорационным отверстием заполняют амальгамой. При образовании ложного хода в средней и нижней трети канала пытаются найти, пройти, инструментально и ме- дикаментозно обработать истинный корневой канал. В момент пломбирования истинного корневого канала пломбировочный материал при конденсации попадает в ложный ход и заполняет его на всем протяжении.
Закрытие перфорационного отверстия серебряной амальгамой считается идеальным, но если нет амальгамы, то перфорационное отверстие может быть закрыто любой твердеющей пастой (например, резорцин-форма- линовой), которая применяется для пломбировки каналов.
Образование уступа в корневом канале при его инструментальной обработке является врачебной ошибкой. Это может произойти по двум причинам: 1) доступ в корневой канал был сделан неправильно и инструмент направлялся к апексу не по прямой линии, 2) в изогнутых каналах использовались прямые или слишком толстые инструменты. Не исключена также возможность неожиданных анатомических отклонений канала. При образовании уступа врач теряет ощущение прохождения корневого канала и чувствует, что кончик инструмента уперся в препятствие и не сдвигается с места. При этом инструмент не заклинен, он свободно вращается в канале. Чтобы определить местоположение уступа, нужно сделать рентгеновский снимок.
Устранить такое препятствие довольно трудно. С этой целью берут тонкий дрильбор или бурав № 2, рабочий конец инструмента изгибают под углом и вводят в канал так, чтобы его кончик прижимался к стенке напротив уступа. При осторожном раскачивании и вращении пытаются продвинуть инструмент дальше. Если инструмент проходит на всю рабочую длину, то берут следующий по диаметру инструмент и доводят его до апекса. После
этого для определения положения инструмента делают контактный рентгеновский снимок, а затем вертикальными движениями шлифуют канал, прижимая лезвие инструмента к уступу. При работе в канале необходимо постоянно следить за рабочим концом инструмента, чтобы он не был прямым и не упирался в уступ.
Аспирация или заглатывание инструмента. Если инструмент плохо зафиксирован или инструментальная обработка канала была небрежной, при непроизвольном движении языка больного инструмент может выпасть из пальцев врача и во время вдоха или при глотательном движении попасть в бронхи или пищевод. Чаще всего это происходит при работе в каналах нижних премоля- ров и моляров, а также тогда, когда больного направляют на рентгенографию с плохо зафиксированной в корневом канале иглой. Об этих осложнениях нужно постоянно помнить и соблюдать простые меры предосторожности — никогда ни один инструмент нельзя оставлять в зубе без фиксации.
А. И. Рыбаков (1976) обращает внимание врачей на серьезность данного осложнения и меры его профилактики. Несколько случаев аспирации и заглатывания инструментов описывают Д. Свраков и Б. Дачев (1978). Эти осложнения чреваты серьезными последствиями, выходящими за пределы компетенции стоматологов. Врач- стоматолог в таких случаях обязан сразу же обратиться за помощью к другим специалистам — отоларингологу или хирургу. На основании рентгенологического исследования устанавливают локализацию проглоченного или аспирированного инструмента, после чего выбирают необходимый метод лечения, вплоть до оперативного вмешательства.
При заглатывании инструмента назначают специальную диету, в которую входят картофель, горох, желе, жидкие каши. Эти виды пищи увеличивают возможность отделения инструмента от местд фиксации и продвижения его по пищеварительному тракту. На протяжении нескольких дней необходим рентгенологический контроль. Если на рентгеновских снимках в течение 3—8 дней инструмент находится на одном месте, то принимают решение об оперативном вмешательстве по его удалению. Конечно, при таком осложнении, помимо физических повреждений, больному наносится тяжелая психическая травма. В связи с этим следует еще раз напомнить о том, что врач-стоматолог должен быть предельно сосредоточен при инструментальной обработке корневых ка
налов, не отвлекаться на разговоры с больным и коллегами и ни на мгновенье не выпускать инструмент из рук.
После инструментальной обработки корневых каналов* с целью их высушивания применяют воздушные пистолеты. Сжатый воздух с большой силой проходит в корневые каналы, проникает через апикальное отверстие и вызывает подкожную эмфизему лица и шеи (широкое апикальное отверстие способствует этому). При этом с током воздуха в подкожную основу попадают микробы из зуба, происходит ее инфицирование, которое может привести к тяжелым последствиям, вплоть до медиасти- нита, поэтому высушивать воздухом можно только непроходимые или ранее запломбированные каналы.
Во время манипуляций в корневых каналах при неправильной нагрузке на инструмент, несоответствии оси зуба и его направления может произойти поломка дрильбора, пульпэкстрактора или корневой иглы. Поломка инструмента в процессе обработки канала не является серьезным осложнением, но аспирирование или заглатывание отломка инструмента является серьезным осложнением. Поэтому следует принять меры к извлечению отломка или (в отдельных случаях) законсервировать его в канале. Свободно лежащий отломок, выступающий в полость зуба, захватывают клювовидными щипцами, пинцетом, зажимом или другим инструментом и обычно без труда извлекают. Но если конец отломка находится ниже устья корневого канала, то захватить его таким образом не удается. Для удаления из корневого канала отломков стержневых инструментов применяют отечественный набор, состоящий из щипцов с узкими губками, цанговых щипцов и боров-трепанов. Заклиненный в корневом канале отломок удаляют с помощью цангового инструмента, позволяющего преодолеть определенное сопротивление при извлечении. При невозможности захватить отломок с помощью бора-трепана высверливают твердые ткани вокруг отломка, а затем конец отломка захватывают цанговыми щипцами. Вместо цанговых щипцов врач Н. Ф. Противень (1970) предложил применять инъекционную иглу с ввинчиваемым в нее дрильбором. Срезанную инъекционную иглу надевают на конец отломка и ввинчивают в нее дрильбор. Небольшим усилием дрильбор прижимает конец отломка к стенке иглы, прочно заклинивает его и после этого врач свободно извлекает отломок. Отломки инструмента, оставшиеся в средней и верхушечной части корневого канала, извлечь, как правило, не удается.
Если отломок инструмента невозможно извлечь описанными способами, то можно попытаться пройти около него с помощью дрильбора или бурава и дергающими движениями на себя, плотно прижимая инструмент к отломку, попытаться извлечь его. При невозможности извлечь отломок рекомендуется электрофорез канала калия йодида (в однокорневых зубах) либо 5 % спиртового раствора йода (в многокорневых зубах) и запломбировать проходимую часть канала цинк-оксиэвгеноло- вой или резорцин-формалиновой пастой. Иногда удается пройти дрильбором верхушки корня рядом с отломком, хорошо расширить и запломбировать корневой канал.
При наличии клинических показаний при выступании конца отломка за апекс в периапикальные ткани нужно сделать разрез на десне, трепанацию челюсти над отломком инструмента и попытаться через это отверстие извлечь отломок. Если удалить его не удается, то нужно произвести резекцию верхушки корня (у однокорневых зубов верхней челюсти). При наличии отломка инструмента в одном из корней многокорневых зубов и разрежения в области верхушки этого корня можно произвести гемисекцию или коронорадикулярную ампутацию. При наличии в корневых каналах отломка инструмента прогноз благоприятен в случаях экстирпации корневой пульпы и если зуб депульпирован и нет разрежения у верхушки корня, но если до начала лечения была область разрежения, прогноз благоприятен менее чем у 50 % больных.
Для предотвращения отлома инструментов в канале врач должен соблюдать следующие правила:
1)
использовать качественные инструменты, сделанные из нержавеющей или углеродистой стали;
2)
применять только острые инструменты;
3)
тщательно осматривать лезвия инструмента до начала, в процессе и после работы для выявления деформаций;
4)
использовать пульпэкстракторы 1—2 раза, корневые буравы и дрильборы — 2—5 раз, корневые рашпили и развертки — 5 раз и больше;
5)
соблюдать углы поворота для пульпэкстракторов, дрильборов, буравов и рашпилей при работе в корнерьдх каналах;
6)
применять дрильборы и буравы в строгой последовательности калибров, без «перескакивания» через размер;
7)
не использовать инструмент с изгибом под острым углом;

не применять инструменты, покрытые ржавчиной или* прожженные на огне;
9)
работать инструментом только во «влажном окружении».
Частой ошибкой при лечении периодонтита является недостаточное раскрытие верхушечного отверстия. Особенно это имеет значение при лечении острого периодонтита, когда в периапикальных тканях скапливается серозный экссудат или гной. Инструментальное очищение канала без достаточного раскрытия верхушечного (апикального) отверстия не только не приносит облегчения, но и способствует распространению процесса на прилежащие ткани. Появление гноя или экссудата из канала показывает, что верхушечное отверстие вскрыто. Явной ошибкой при вскрытии верхушечного отверстия зуба является глубокое и резкое продвижение иглы в периапикалъные ткани. При этом возможны проталкивание инфицированного содержимого за верхушку корня, травма периодонта и вскрытие гайморовой полости (при лечении боковых зубов верхней челюсти).
Некоторые врачи, рассчитывая на всемогущее действие медикаментов, пренебрегают тщательной инструментальной обработкой канала, что является ошибкой. Однако и при медикаментозной обработке корневых каналов допускают ошибки, используя для их обработки сильнодействующие средства, вызывающие раздражение периодонта (высокие концентрации формалина, трикри- зол фор малина, нитрата серебра и т. д.). Клинически такое осложнение проявляется нерезкой болью, появляющейся в основном при накусывании на больной зуб. В этих случаях в каналах следует оставить какое-либо вещество, не раздражающее периодонт (эвгенол, антибиотики с ферментами), в результате боль обычно стихает и во второе-третье посещение зуб удается замплом- бировать. В настоящее время вместо сильнодействующих средств рекомендуется применять антибиотики с ферментами, которые хорошо растворяют содержимое каналов и благоприятно действуют на ткани пародонта. При применении ферментов возможны такие ошибки: 1) использование ферментов при повышенной чувствительности к ним; 2) использование ферментов с истекшим сроком годности; 3) применение ферментов, когда они уже не эффективны; 4) одновременное применение фер< ментов и сильнодействующих веществ.
Ферменты очень чувствительны к различным веществам. Грубейшей ошибкой является применение ферментов вместе с сильнодействующими веществами, которые инактивируют их.
Особое внимание при лечении периодонтита необходимо обратить на зубы, не выдерживающие герметического закрытия. Часто подобное состояние возникает при* недостаточно полном прохождении корневого канала. После расширения корневого канала и его медикаментозной обработки боль после наложения герметической повязки не возникает. Однако иногда обострение воспалительного процесса может возникнуть и при хорошо проходимом канале, как только на зуб накладывают герметическую повязку. В таком случае необходимо назначить электрофорез или наложить дренирующую повязку. В корневой канал после его антисептической обработки на корневой игле вводят турунду с лекарственным веществом, а затем, не вынимая иглы, накладывают повязку из искусственного дентина. После затвердения дентина удаляют корневую иглу, причем повязку придерживают ватным тампоном. Дренаж в повязке можно сделать и после ее наложения, проделав в ней отверстие зондом. Через 1—2 дня турунду заменяют и накладывают герметическую повязку.
В однокорневых зубах, не выдерживающих герметического закрытия, также целесообразно немедленно пломбировать корневой канал фосфат-цементом с предварительным введением антибиотика через корневой канал или в переходную складку (100 ООО—200 ООО ЕД пенициллина, разведенного в новокаине).
Лечение периодонтитов часто сопровождается пост- пломбировочной болью, связанной с непосредственным воздействием пломбировочного материала на периапи- кальные ткани или избыточным его выведением. Как правило, боль носит ноющий или пульсирующий характер, реакция зуба на перкуссию резко болезненна. Замечено, что боль после пломбирования канала фосфат- цементом менее интенсивная и продолжительная (в течение нескольких дней), чем боль после пломбирования цинк-оксиэвгеноловой или резорцин-формалиновой пастами, продолжающаяся иногда до 7—10 дней. При этом отмечаются болезненность при вертикальной пер кус’ рщ} и пальпации, отечность десны, появление свищевого хода. Некоторые врачи допускают при этом грубую ошибку, пытаясь распломбировать корневой канал, однако удалить выведенную за верхушку зуба пломбировочную
массу невозможно. Для устранения постиломбировочной боли рекомендуются холодные полоскания отварами трав (ромашка, шалфей, зверобой), физиотерапевтическое лечение (УВЧ-терапия, дарсонвализация, флюкту- ризация), новокаиновая блокада, инъекция гидрокортизона в переходную складку в области леченого зуба. В тех случаях, когда этими средствами не удается купировать воспалительный процесс и на десне возникает абсцесс, его следует вскрыть и оставить на 1—2 дня йодоформную турунду или резиновый выпускник (дренаж). Разрезы во всех случаях приводят к быстрой ликвидации обострения воспалительного процесса.
Значительно реже (в случаях использования большого количества фосфат-цемента или другого пломбировочного материала при незначительой деструкции околовер- хушечных тканей) у больных длительно сохраняются болевые ощущения при пальпации десны и иногда боль при накусывании на запломбированный зуб. Нередко на десне в области такого зуба открывается свищевой ход.
Тяжелым, хотя и редким осложнением является попадание пломбировочного материала (пасты или фосфат- цемента) в нижнечелюстной канал при пломбировании премоляров и дистальных каналов корней моляров нижней челюсти. Это осложнение приводит к раздражению и сдавлению нервного ствола, что сопровождается онемением кожных покровов подбородка и околочелюстных мягких тканей на соответствующей стороне. Прогноз в этом случае неблагоприятный, так как физиотерапия и другое противовоспалительное лечение, как правило, не дают желаемого эффекта. Единственно целесообразным лечением в данном случае является электрофорез лида- зы слизистой оболочки десны соответственно проекции верхушки корня леченого зуба; при отсутствии эффекта — удаление инородного тела.
При лечении периодонтитов следует помнить еще об одной ошибке — о недоведении пломбировочного материала до верхушечного отверстия, т. е. о неполном пломбировании корневого канала. Для решения вопроса
о целесообразности лечения такого зуба необходима рентгенограмма, по которой определяют степень плом- бй’й&вания канала и характер пломбировочного материала. Наиболее просто разрешается вопрос, если в канале нетвердеющие пасты (йодоформная, цинк-глицери- новая и др.), их удаление не представляет большого труда. Значительно сложнее удалить из канала зуба
затвердевшую резорцин-формалиновую пасту и тем более — фосфат-цемент.
Если канал запломбирован только на XU— 7з или меньше, то его нередко удается распломбировать. Корни однокорневых зубов, запломбированные цементом на 2/з или 3JI длины канала, желательно резецировать. Для того чтобы канал был запломбирован полностью, нужно пломбировать его не корневой иглой, а каналонаполни- телем под контролем рентгенограмм.
При лечении периодонтитов верхней челюсти возможно глубокое проталкивание пломбировочного материала в верхнечелюстную пазуху, что является грубой ошибкой. Это может произойти вследствие аномалии взаимоотношения зубов с верхнечелюстной пазухой, при воспалительных гнойных процессах в периодонте, когда происходит истончение нижней стенки пазухи. Проталкивание пломбировочного материала может произойти и при грубом продвижении материала по каналу. После проталкивания пломбировочного материала под надкостницу челюсти развивается поднадкостничный абсцесс. Измерение канала иглой (глубинометром), рентгенологический контроль, нежная работа позволяют избежать подобных ошибок.
Осложнения при лечении периодонтита могут возникнуть при ошибочной постановке диагноза в результате неправильной оценки рентгенограмм, когда нормальные анатомические образования в результате неудачной’про. екции накладываются на верхушку корня зуба и их принимают за патологический очаг. Например, наложение подбородочного отверстия на верхушку корня первого или второго премоляра нижней челюсти или когда резцовое отверстие проецируется на корень центрального резца верхней челюсти.
Часто низко расположенную верхнечелюстную пазуху принимают за околоверхушечную кисту. Для того чтобы избежать этого и ошибочно не травмировать коронку здорового зуба, надо внимательно изучить клиническое состояние самого зуба, а на рентгеновском снимке — периодонтальную щель на всем протяжении корня зуба. Диагноз хронического периодонтита или корневой кисты исключается в том случае, если на фоне верхнечелюстной пазухи отчетливо прослеживается периодонтальнлш щель вокруг всего корня зуба. В тех случаях, когда имеется патологический очаг в периодонте, на фоне затемнения верхнечелюстной пазухи виден дополнительный очаг, связанный с неизмененной периодонтальной щелью.
Еще более грубую ошибку допускают те, кто за патологическое образование (гранулему) принимает ростковую зону в не полностью сформированой верхушке корня зуба.
При пломбировании корневых каналов со штифтом нельзя слишком глубоко продвигать штифт за верхушку зуба, так как он постоянно травмирует околозубные ткани.
Недопустимо пломбировать корневой канал одним штифтом без фосфат-цемента, так как при неполном закрытии корневого канала и верхушечного отверстия корня происходит реинфицирование канала и околозубных тканей, что неизбежно приводит к увеличению патологического очага. На заключительном этапе лечения неправильное наложение пломбы на контактную поверхность зуба приводит к папиллиту или даже маргинальному периодонтиту с резорбцией вершины альвеолярной перегородки..
При лечении периодонтитов ошибки могут быть допущены в определении показаний предела консервативного лечения. Однако после внедрения современных методов лечения периодонтитов (антибиотики с ферментами, глюкокортикоиды, белковые анаболизаторы, диатермокоагуляция, УВЧ и др.) пределы консервативной терапии значительно расширились. Вместе с тем, при определенных ситуациях консервативные методы противопоказаны и применение их может только скомпрометировать метод. Особенно часто это отмечается при проведении односеансных методов лечения, которые имеют свои строгие показания.
Основным критерием при оценке методов лечения периодонтитов являются отдаленные результаты (в сроки от 3 до 6 лет), полученные на основании клинико-рент- генологической проверки. Установлено, что уже через 3 мес после качественного пломбирования корневых каналов наблюдается частичное восстановление костной ткани в околоверхушечной области, через 6 мес — значительное восстановление костной ткани, а через 12 мес — почти полное ее востановление. Отдаленные результаты лечения в более поздние сроки (3 года — 7 лет) свидетельствуют о значительном проценте (80— 90t)i благоприятных исходов. При неполноценном пломбировании корневых каналов в эти же сроки наблюдается значительно большее количество случаев прогрессирования и стабилизации патологического процесса и значительно меньшее — восстановления костной ткани.
Наблюдения многих исследователей по изучению отдаленных результатов лечения периодонтитов убедитель* • ио показали преимущества терапевтических методов перед хирургическими, поэтому нужно использовать все существующие терапевтические и только в случае неудач переходить к хирургическим. Хирургические методы лечения периодонтитов должны применяться только тогда, когда невозможно пройти каналы и запломбировать их.
Кроме перечисленных ошибок, которые допускаются при лечении периодонтитов, самой существенной является длительность, многосеансность лечения — вместо того, чтобы как можно раньше оградить периодонт от раздражения и влияния вредных факторов, врач с каждым посещением все больше инфицирует канал и ткани периодонта. В результате существующие средства оказываются неэффективными, и зуб вскоре после такого «лечения» приходится удалять.
В литературе имеются различные данные об отдал ленных результатах лечения периапикального воспален иия в зависимости от сроков лечения (число визитов). Большинство авторов считают, что сроки эндодонтичел ского лечения не имеют значения для восстановления деструктивного очага в периодонте. Варьирование сроков лечения в основном связано с бактериологическим статусом корневых каналов, отражающим эффективность применения того или иного антибактериального препарата. Сроки лечения определяются объемом эндодонти- ческого вмешательства за одно посещение (за один визит), наличием или отсутствием осложнений. Именно поэтому сроки лечения не оказывают существенного влияния на процессы регенерации, а имеют лишь опосредованный характер.
Закончить раздел хочется словами А. И. Рыбакова (1976): «Лечение периодонтитов зубов является большим искусством, оно должно широко внедряться в практику стоматологических учреждений. Введение специализированных кабинетов по лечению периодонтитов >А&й только улучшит состояние постановки дела специализированной помощи, но и предотвратит ошибки в лечении заболеваний периодонта».
на



.png)









.jpg)