С. Х. Аль-Шукри, С. Ю. Боровец, М. А. Рыбалов
Кафедра урологии Санкт-Петербургского государственного медицинского университета
имени акад. И. П. Павлова
В данном обзоре оцениваются преимущества и недостатки основных методов диагностики и
стадирования рака предстательной железы, приводятся сведения о современных высокотехнологичных методах стадирования и номограммах. Рассматриваются причины ошибок, возникающих
при диагностике и стадировании рака предстательной железы.
Ключевые слова: рак предстательной железы; диагностика; стадирование.
Введение
Повышение эффективности лечения рака предстательной железы (РПЖ) является одной из наиболее актуальных проблем современной урологии.
В мире РПЖ занимает 3–4 место в структуре заболеваемости злокачественными новообразованиями.
В России заболеваемость РПЖ в 2004 году составляла 6,9 %, а в 2009 году — уже 10,7 % [1]. При этом
за последние три десятилетия возросло число мужчин, умерших от этого заболевания [2].
I. МЕТОДЫ ДИАГНОСТИКИ РПЖ
Методы диагностики рпж — включают оценку
результатов пальцевого ректального исследования
(ПРИ), определении уровня ПСА в плазме крови.
Окончательный диагноз РПЖ может быть установлен только по результатам биопсии предстательной
железы, которую целесообразно выполнять под
ТРУЗ-контролем. При клиническом стадировании
для уточнения границ местного распространения
новообразования предстательной железы и для выявления местных и отдаленных метастазов в дополнение используют различные методы, позволяющие
получить изображение: компьютерную томографию
(КТ), магнитно-резонансную томографию (МРТ),
сцинтиграфию костей скелета и др. Однако результаты этих методов могут быть интерпретированы ошибочно как в пользу гипо, так и гипердиагностики.
Работы многих исследователей посвящены оптимизации скрининга и ранней диагностики РПЖ [3–5].
1.1. ПРИ. До внедрения в широкую клиническую практику ПСА, ПРИ было единственным
методом диагностики РПЖ. Большинство злокачественных новообразований РПЖ располагаются
в периферической зоне простаты и могут быть выявлены с помощью ПРИ, если их объем превышает
0,2 см 3. Положительная прогностическая ценность ПРИ варьирует от 4 % до 11 % у мужчин с уровнем ПСА от 0 до 2,9 нг/мл, и от 33 % до 83 % —
от 3 до 9,9 нг/мл и выше [6]. В связи с тем, что оба
этих метода имеют независимую друг от друга диагностическую ценность, рекомендовано применять
их комбинацию.
1.2. ПСА и его производные. Несмотря на то, что
уровень ПСА в плазме крови повышается при различных заболеваниях предстательной железы —
РПЖ, доброкачественной гиперплазии предстательной железы (ДГПЖ) и простатите, ПСА остается
практически единственным маркером, применяемым в целях ранней диагностики РПЖ. Однако
единых общепринятых международных стандартов
в отношении пороговых значений ПСА, которые
могли бы использоваться для диагностики РПЖ,
не существует [7]. Результаты недавнего исследования по профилактике РПЖ, проведенного в США,
подтвердили, что у многих мужчин РПЖ может
присутствовать, несмотря на низкий уровень ПСА
крови [8] (см. табл. 1).
При использовании более высоких условных
границ уровня ПСА (>4 нг/мл) для принятия решения о целесообразности проведении биопсии простаты повышается и риск пропустить клинически
значимый РПЖ; в тоже время при снижении этого
показателя (< 4 нг/мл) возрастает доля неоправданно выполненных биопсий простаты, когда новообразование отсутствует. До настоящего времени нет
данных литературы, которые позволили бы определить оптимальное пороговое значение ПСА, при
котором необходима биопсия простаты для выявления непальпируемого, но клинически значимого
РПЖ [9].
Таблица 1. Риск РПЖ при низком уровне ПСА в плазме крови
| Уровень ПСА, нг/мл | Риск РПЖ, % |
| 0-0,5 | 6,6 |
| 0,6–1 | 10,1 |
| 1,1–2 | 17,0 |
| 2,1–3 | 23,9 |
| 3,1–4 | 26,9 |
Производные ПСА — скорость нарастания и время удвоения ПСА — были предложены различными
исследователями [10, 11], однако при углубленном
изучении оказалось, что они не представляют большей ценности по сравнению с ПСА, и в настоящее
время не включены в клинические рекомендации
по диагностике РПЖ [9].
В отличие от них, расчет % свободного ПСА
оказался более значимым показателем, используемым преимущественно для выявления РПЖ у больных при значениях ПСА от 4 до 10 нг/мл и отрицательном результате ПРИ. РПЖ выявляют более
чем у половины мужчин с % свободного ПСА < 10,
в то время как при % свободного ПСА > 10 частота
выявляемости РПЖ на превышает 8 % [12].
1.3. PCA3. Относительно новый и интенсивно
исследуемый в настоящее время маркер — PCA3
(простатоспецифический некодирующий мРНК),
который определяют в осадке мочи после массажа простаты. Этот маркер имеет более высокую
чувствительность и специфичность по сравнению с ПСА, не зависит от объема простаты и наличия простатита у больного [13]. Сравнительно
небольшое число опубликованных работ по анализу диагностической ценности этого маркера
не позволяет рекомендовать его для широкого
использования в клинической практике. В связи
с этим в настоящее время этот маркер можно рассматривать как экспериментальный метод диагностики РПЖ.
1.4. ТРУЗИ. Классическая картина гипоэхогенного образования, расположенного в периферической зоне простаты, встречается не всегда, поэтому
ТРУЗИне относят к методам, позволяющим достоверно определять наличие РПЖ. ТРУЗ-контроль
получил широкое распространение при выполнении биопсии простаты.
1.5. Биопсия простаты. Биопсия предстательной железы является достоверным методом верификации диагноза РПЖ. Многими авторами были
предложены различные методики выполнения
этого исследования, отличающиеся по количеству
и участкам расположения биопсийных вколов.
При объёме ПЖ 30–40 см3 необходимо проводить
биопсию не менее чем из 8 точек. С увеличением
количества точек более 12, точность анализа существенно не изменяется [14]. На основании результатов Британского исследования по диагностике и лечению РПЖ была рекомендована биопсия
из 10 точек [15].
II. МЕТОДЫ СТАДИРОВАНИЯ РПЖ
2.1. ПРИ. Принято выделять клиническое стадирование, основанное на данных ПРИ, определении
уровня ПСА, рентгенологических, радиоизотопных
и других клинических методах исследования, а также патологоанатомическое стадирование, которое
становится возможным после морфологического
анализа удаленной предстательной железы, семенных пузырьков и лимфатических узлов. Патологоанатомическое стадирование более точно позволяет
оценить распространение болезни и судить о ее прогнозе. Наиболее важными патологоанатомическими прогностическим факторами после радикальной
простатэктомии являются степень дифференцировки новообразования, позитивный хирургический
край, экстракапсулярное распространение опухоли, ее инвазия в семенные пузырьки и метастазирование в тазовые лимфатические узлы. Сведения
об ошибках патологоанатомического стадирования
не включены в настоящий обзор литературы.
ПРИ позволяет определить не только наличие
РПЖ, но и степень его местного распространения.
Пальпируемая опухоль в простате — это признак,
характерный для низкодифференцированного РПЖ
(степень злокачественности по Gleason — 8–10 баллов). Чувствительность и воспроизводимость
ПРИ весьма низкие, что приводит как к недооценке, так и к переоценке степени распространения
РПЖ. Чувствительность метода при определении
клинической стадии РПЖ не превышает 30 % [16].
Стадия рака простаты правильно диагностируется
с помощью данного исследования менее чем в 50 %
случаев [17].
2.2. ПСА. Более высокий уровень ПСА в плазме крови косвенно указывает на большую степень
распространения РПЖ, но не позволяет достоверно
предсказать ни клиническую, ни патоморфологическую его стадию [18, 19].
2.3. ТРУЗИ позволяет выявить только 60 % опухолей простаты, остальные не распознаются из-за
эхогенности, сходной с таковой у окружающих
здоровых тканях. При этом остаются недиагностированными более 60 % РПЖ на стадии рТ3 [20].
ТРУЗИ в комбинации с цветной допплерографией
позволяет визуализировать проходящие через капсулу кровеносные сосуды, что типично при экстракапсулярном распространении новообразования
[21, 22]. Однако эта методика имеет низкую воспроизводимость, в связи с чем ее относят к категории
вспомогательных.
2.4. Биопсия простаты. По результатам биопсии простаты можно оценить степень местного распространения РПЖ, а также степень злокачественности новообразования в баллах по шкале Gleason.
Процент пораженной ткани — наиболее надежный
прогностический фактор риска инвазии опухоли
в семенные пузырьки и экстракапсулярного распространения новообразования.
2.5. КТ и МРТ недостаточно надежно позволяют
судить о степени распространения РПЖ, чтобы рекомендовать их как обязательные методы обследования. МРТ с эндоректальной катушкой позволяет
более точно определить стадию РПЖ и прорастание
опухоли в семенные пузырьки. Однако на фоне геморроидальных и воспалительных изменений ПЖ
или после ее биопсии интерпретация данных может
быть затруднена [9]. Сочетание контрастной МРТ
и МРТ в Т2‑режиме усиления и применение МРТспектроскопии позволяет лучше верифицировать
опухолевую ткань и диагностировать экстракапсулярное распространение опухоли [23].
Недостатки методов визуализации при РПЖ:
- Ложноотрицательные результаты из-за постбиопсийной крови.
- Артефакты от газа в прямой кишке, перистальтики.
- Ложноположительные очаги.
- Ложноотрицательные результаты ЭМРТ при
РПЖ с инвазией в прямую кишку. - Выявление РПЖ в центральной зоне.
- Невыявляемые очаги рака.
- Высокая зависимость от опыта рентгенолога.
Пути решения: - МРТ до биопсии или через 4 недели после нее.
- Подготовка пациента (микроклизма).
- Динамическое контрастирование.
- МРТ с поверхностной катушкой.
- МР-спектроскопия.
- Субспециализация.
2.6. Высокотехнологичные методы стадирования РПЖ. К новым перспективным методам, позволяющим получить изображение, можно отнести
ПЭТ, при помощи которого диагностируют около
70 % РПЖ на стадии рТ2 и pT3a‑4 [9]. При этом
очаг рака и микрометастазы < 5 мм остаются нераспознанными.
Наиболее перспективным методом визуализации является совмещённая позитронноэмиссионная/компьютерная томография. Этот
метод дает возможность за одно обследование получить информацию об анатомическом строении
и метаболических процессах. Метаболические
процессы (по результатам ПЭТ) здесь могут соотноситься с определенной анатомической локализацией (по данным КТ). Совмещённая позитронноэмиссионная/компьютерная томография имеет
более высокую точность разрешения — до 2 мм, однако также как и ПЭТ подразумевает использование специфичных для опухолевой ткани радиофармпрепаратов.
К современным ультразвуковым высокотехнологичным методам диагностики и стадирования РПЖ
относят эластографию и гистосканнинг.
Эластография — это неинвазивная методика,
используемая при диагностике опухолей, при которой оценивается степень жесткости (эластичность) мягких тканей. В основу методики положена
классическая методика пальпации объемных образований. Опухолевая ткань имеет коэффициент
жесткости до 28 раз превосходящий аналогичный
показатель здоровой ткани. В момент механической компрессии опухоль деформируется меньше,
чем окружающие ткани. При эластографии пальпация осуществляется посредством ультразвуковой
волны и механической компрессии. Программное
обеспечение ультразвукового аппарата обрабатывает принятый отраженный сигнал и воспроизводит
изображение на экране в формате цветного картирования, что позволяет дифференцировать ткани
в зависимости от эластичности. В результате более
плотные структуры тканей отображается оттенками
синего цвета, а легко сжимаемые эластичные участки маркируются красной цветовой шкалой. Результаты эластографии могут помочь в принятии решения о биопсии и выборе участка — «мишени» при
неоднозначных данных ПСА; использование данного метода возможно даже после повторных биопсий
предстательной железы. К недостаткам эластографии относят: высокую зависимость от опыта врача,
производящего исследование, сложность овладения
данным методом диагностики, а также низкая повторяемость результатов.
Гистосканнинг является еще одним новым высокотехнологичным методом ультразвуковой диагностики и стадирования рака предстательной железы.
Осуществляется дифференцировка между опухолевой и здоровой тканью, определение локализации
опухоли при малых ее размерах, невыявляемых с помощью стандартного ТРУЗИ. Чувствительность метода составляет 90 %, специфичность — 72 % [24].
В результате исследования получают информацию
о локализации зон, подозрительных на опухолевые,
что позволяет выполнить прицельную биопсию.
2.7. Номограммы. Большим числом групп исследователей были предложены разнообразные алгоритмы и номограммы для определения местного
распространения РПЖ, вероятности лимфогенного
метастазирования, а также принадлежности пациентов к прогностически неблагоприятной группе.
В основе метода — комплексная оценка результатов
ПРИ, уровня ПСА в плазме крови и степени дифференцировки новообразования. Одним из примеров
может быть индекс CAPRA, позволяющий оценить
вероятность безрецидивной выживаемости больных РПЖ на основании совокупности клинических
и морфологических критериев [25]. Использование
комбинации показателя уровня ПСА, индекса Глисона при биопсии простаты и клинической стадии Т
(номограмма Партина) дает лучшие результаты при
прогнозировании патоморфологической стадии,
чем каждый из параметров по отдельности [26].
2.8. N, M-стадирование. Тазовая лимфаденэктомия — золотой стандарт
определения метастазирования в лимфатические
узлы, N (открытым или лапароскопическим доступом).
М‑стадирование. У 85 % больных, умерших
от РПЖ, отмечают метастатическое поражение скелета [27]. Наличие и распространенность метастазов в кости позволяет определить прогноз в каждом
конкретном случае. Повышенный уровень щелочной фосфатазы, специфичной для костной ткани,
у 70 % может указывать на наличие метастазов в кости [28], однако наиболее чувствительным методом
исследования является остеосцинтиграфия. Помимо костей раковыми клетками могут быть поражены
отдаленные лимфоузлы, легкие, печень, головной
мозг, кожа. В зависимости от локализации отдаленных метастазов для их выявления при мягкотканой
локализации могут быть применены клинический
осмотр, рентгенография грудной клетки, УЗИ, КТ,
МРТ. При уровне ПСА в плазме крови >100 нг/мл
практически у всех больных имеют место отдаленные метастазы РПЖ [29].
III. Причины ошибок при
диагностике и стадировании РПЖ
Среди причин, приводящих к ошибкам при диагностике и стадировании РПЖ можно выделить
субъективные и объективные.
Субъективные:
- Недостаточная квалификация специалистов.
- Неправильная интерпретация данных обследования.
Объективные:
- Отсутствие высоко специфичных методов
диагностики. - Недостаточное использование современных
методов диагностики. - Неиспользование стандартных рекомендаций, предложенных Европейской ассоциацией урологов.
В заключении следует отметить, что в последние
годы предпринимаются попытки совершенствования
методов ранней диагностики и стадирования РПЖ.
Однако существует потребность в создании новых,
более точных методов, позволяющих выявлять клинически значимый РПЖ. К перспективным методам, позволяющим оптимизировать процессы диагностики и стадирования, можно отнести ПЭТ/КТ,
диффузионную МРТ, МР-спектроскопию, динамическую МРТ с повышением контраста. Необходима дальнейшая разработка специфичных для РПЖ
радиофармпрепаратов. Кроме того, важна унификация при интерпретации полученных данных — использование рекомендаций Европейской ассоциации урологов.
Список литературы
- Чиссов В. И., Русаков И. Г. Заболеваемость раком предстательной железы в Российской Федерации // Экспериментальная и клиническая урология. — 2011. — № 2–3. — С. 6–7.
- Quinn M., Babb P. Patterns and trends in prostate cancer incidence,
survival, prevalence and mortality. Part I: international comparisons
// B. J. U. Int. — 2002. — Vol. 90, N 2. — P. 162–173. - Ilic D., O’Connor D., Green S., Wilt T. J. Screening for prostate
cancer: a Cochrane systematic review // Cancer Causes Control.
— 2007. — Vol. 18, N 3. — P. 279–285. - Andriole G. L., Crawford E. D., Grubb R. L. 3rd. et al. Mortality results
from a randomized prostate-cancer screening trial // N. Engl.
J. Med. — 2009. — Vol. 360, N 13. — P. 1310–1319. - Schröder F. H., Hugosson J., Roobol M. J. et al. Screening
and prostate-cancer mortality in a randomized European
study // N. Engl. J. Med. — 2009. — Vol. 360, N 13. —
P. 1320–1328. - Schröder F. H., van der Maas P., Beemsterboer P. et al. Evaluation
of the digital rectal examination as a screening test for prostate
cancer. Rotterdam section of the European Randomized Study of
Screening for Prostate Cancer // J. Natl. Cancer Inst. — 1998. —
Vol. 90, N 23. — P. 1817–1823. - Semjonow A., Brandt B., Oberpenning F. et al. Discordance of
assay methods creates pitfalls for the interpretation of prostatespecific
antigen values // Prostate. — 1996. — Suppl. 7. —
P. 3–16. - Thompson I. M., Pauler D. K., Goodman P. J. et al. Prevalence
of prostate cancer among men with a prostate-specific antigen
level < or = 4.0 ng per milliliter // N. Engl. J. Med. — 2004. —
Vol. 350, N 22. — P. 2239–2246. - Heidenreich A., Bellmunt J., Bolla M. et al. EAU guidelines on
prostate cancer. Part 1: screening, diagnosis, and treatment of
clinically localised disease // Eur. Urol. — 2011. — Vol. 59,
N 1. — P. 61–71. - Carter H. B., Pearson J. D., Metter E. J. et al. Longitudinal evaluation
of prostate-specific antigen levels in men with and without
prostate disease // JAMA. — 1992. — Vol. 267, N 16. —
P. 2215–2220. - Schmid H.-P., McNeal J. E., Stamey T. A. Observations on the
doubling time of prostate cancer. The use of serial prostate-specific
antigen in patients with untreated disease as a measure of increasing cancer volume // Cancer. . 1993. . Vol. 71, N 6. .
P. 2031.2040. - Catalona W. J., Partin A. W., Slawin K. M. et al. Use of the percentage
of free prostate-specific antigen to enhance differentiation of
prostate cancer from benign prostatic disease: a prospective multicentre
clinical trial // JAMA. . 1998. . Vol. 279, N 19. .
P. 1542.1547. - Deras I. L., Aubin S. M., Blase A. et al. PCA3: a molecular urine assay
for predicting prostate biopsy outcome // J. Urol. . 2008. .
Vol. 179, N 4. . P. 1587.1592. - Eichler K., Hempel S., Wilby J. et al. Diagnostic value of systematic
biopsy methods in the investigation of prostate cancer:
a systematic review // J. Urol. . 2006. . Vol. 175, N 5. .
P. 1605.1612. - Donovan J., Hamdy F., Neal D. et al. Prostate Testing for Cancer
and Treatment (ProtecT) feasibility study // Health Technol. Assess.
. 2003. . Vol. 7, N 14. . P. 1.32. - Матвеев Б. П. Клиническая онкоурология. — М.: Вердана,
2003. — 717 с. - Spigelman S. S., McNeal J. E., Freiha F. S., Stamey T. A. Rectal
examination in volume determination of carcinoma of the prostate:
clinical and anatomical correlations // J. Urol. . 1986. .
Vol. 136, N 6. . P. 1228.1230. - Partin A. W., Carter H. B., Chan D. W. et al. Prostate specific antigen
in the staging of localized prostate cancer: influence of tumour
differentiation, tumour volume and benign hyperplasia //
J. Urol. . 1990. . Vol. 143, N 4. . P. 747.752. - Hudson M. A., Bahnson R. R., Catalona W. J. Clinical use of prostate
specific antigen in patients with prostate cancer // J. Urol. .
1989. . Vol. 142, N 4. . P. 1011.1017. - Enlund A., Pedersen K., Boeryd B., Varenhorst E. Transrectal
ultrasonography compared to histopathological assessment for
local staging of prostatic carcinoma // Acta Radiol. . 1990. .
Vol. 31, N 6. . P. 597.600. - Sauvain J. L., Palascak P., Bourscheid D. et al. Value of power
and 3D vascular sonography as a method for diagnosis and staging
of prostate cancer // Eur. Urol. . 2003. . Vol. 44, N 1. .
P. 21.30; discussion 30.31. - 22. Zalesky M., Urban M., Smerhovsky Z. et al. Value of power Doppler
sonography with 3D reconstruction in preoperative diagnostics
of extraprostatic tumor extension in clinically localized prostate
cancer // Int. J. Urol. . 2008. . Vol. 15, N 1. . P. 68.75;
discussion 75. - Fuchsjager M., Shukla-Dave A., Akin O. et al. Prostate cancer imaging
// Acta Radiol. . 2008. . Vol. 49, N 1. . P. 107.120. - Simmons L. A., Autier P., Zat’ura F. et al. Detection, localisation
and characterisation of prostate cancer by prostate HistoScanning
(.) // B. J. U. Int. . 2012. . Vol. 110, N 1. . P. 28.35. - Cooperberg M. R., Freedland S. J., Pasta D. J. et al. Multiinstitutional
validation of the UCSF cancer of the prostate risk assessment
for prediction of recurrence after radical prostatectomy //
Cancer. . 2006. . Vol. 107, N 10. . P. 2384.2391. - Partin A. W., Mangold L. A., Lamm D. M. et al. Contemporary update
of the prostate cancer staging nomograms (Partin Tables)
for the new millennium // Urology. . 2001. . Vol. 58, N 6. .
P. 843.848. - Whitmore W. F. Jr. Natural history and staging of prostate cancer //
Urol. Clin. North Am. . 1984. . Vol. 11, N 2. . P. 205.220. - Wolff J. M., Ittel T. H., Borchers H. et al. Metastatic workup of patients
with prostate cancer employing alkaline phosphatase and
skeletal alkaline phosphatase // Anticancer Res. . 1999. .
Vol. 19, N 4A. . P. 2653.2655. - Rana A., Karamanis K., Lucas M. G., Chisholm G. D. Identification
of metastatic disease by T category, Gleason score and serum PSA
level in patients with carcinoma of the prostate // Br. J. Urol. .
1992. . Vol. 69, N 3. . P. 277.281.
Журнал
Биопсия предстательной железы дает возможность своевременно выявить опухолевые процессы в железе, провести гистологическую диагностику и определить максимально результативную схему лечения пациента.
Более 80% пациентов с диагностированным на ранней стадии раком простаты успешно излечиваются, и немалая заслуга в этом принадлежит ранней и достоверной диагностике, выполненной с помощью биопсии. Во время данной процедуры, используя специальные инструменты, врач берет образцы тканей железы для последующего гистологического исследования.
Это малотравматичная процедура, которая проходит достаточно быстро и безболезненно для пациента и имеет высокую точность и информативность.
Способы выполнения биопсии
Для проведения биопсии используются различные методики, основное различие которых – в способе взятия образцов тканей и используемых инструментах и оборудовании. Наиболее распространенными являются следующие способы:
- Мультифокальная трансректальная биопсия. Предварительно пациент получает местное обезболивание, после чего с помощью специальной иглы врач выполняет забор тканей железы. Исследование выполняется через прямую кишку, а контроль обеспечивается с помощью аппарата УЗИ. Манипуляции при этом длятся 3-5 минут. Используемая во время исследования игла быстро входит в железу и выходит из нее, позволяя отобрать до десяти образцов тканей
- Трансуретральная биопсия. Исследование осуществляется через уретральный канал. Для выполнения такой биопсии используются эндоскоп и специальный инструмент – режущая петля. Обезболивание может осуществляться как местно, так и в ряде случаев с помощью общего наркоза. Эндоскопический прибор имеет видеокамеру и подсветку, благодаря чему врач совершает визуальный контроль его перемещения. Проникнув через уретру на уровень простаты, врач набирает петлей образцы тканей. Данный метод позволяет визуально определить самые подозрительные участки в железе и взять прицельную биопсию. Длительность манипуляции составляет около получаса
- Трансперинеальная биопсия. Процедура выполняется через надрез промежности. Данный метод пользуется наименьшей популярностью из-за достаточно высокого уровня болезненности для пациента, так как предполагает выполнение надреза промежности. Обезболивание осуществляется с помощью анестетиков, действующих местно, или общего наркоза. Через выполненный надрез врач производит забор тканей железы специальной иглой, перемещая ее под контролем аппарата УЗИ. В завершение процедуры на разрез накладывают швы
Показания к процедуре
Первичными показаниями к процедуре являются следующие:
- Наличие уплотнений или узлов в железе, пальпируемых при ректальном исследовании
- Повышение уровня ПСА (простатит-специфического антигена) в крови
- Наличие зоны с низкой эхогенностью по результатам УЗИ
- Необходимость контроля заболевания у пациентов с резекцией или удалением простаты
Биопсия относится к инвазивным методам исследования, но ее значение в выявлении болезней предстательной железы трудно переоценить – современная медицина не имеет альтернативы этой манипуляции на данный момент.
Биопсия может быть проведена повторно при наличии следующих показаний:
- Сохранение или рост уровня ПСА в крови
- Высокая плотность антигена
- Нарушение соотношения между уровнями свободного и общего антигена
- Получение недостаточного объема тканей во время первичной биопсии для проведения исследований
Необходима ли биопсия простаты, как проводится процедура и другие нюансы вы можете уточнить у доктора-уролога в МЕДСИ.
Противопоказания
Биопсия предстательной железы не проводится в ряде случаев, к которым относятся:
- Острая стадия простатита
- Проктит, осложненный геморрой в острой стадии и другие заболевания прямой кишки
- Нарушения свертываемости крови
- Общее тяжелое состояние
- Период острого инфекционного заболевания
При наличии у пациента ОРВИ и других заболеваний, препятствующих проведению биопсии, врач может предложить подождать нормализации состояния здоровья, чтобы исключить влияние посторонних факторов на результат исследования. Для проведения биопсии обязательным является разрешение пациента на процедуру, если оно отсутствует, биопсия не проводится.
Как правильно подготовиться к процедуре биопсии
Правильная подготовка к процедуре биопсии важна для получения как можно более точного результата. За неделю до исследования важно сделать следующее:
- Не принимать средства, меняющие структуру крови
- Не пить противовоспалительные препараты за 3 дня до процедуры
- Начать прием антибактериальных средств за пять дней до процедуры с целью предотвращения воспаления простаты
- Соблюдать диету в день перед исследованием и есть только легко перевариваемые блюда
Если отменить принимаемые препараты нет возможности, биопсию проводят только в условиях стационара. Для исключения воспалительных процессов перед взятием образцов тканей назначаются лабораторные исследования. Если пациенту предстоит обезболивание, предварительно осуществляется проба на анестетик.
Вечером накануне исследования, а также утром в день проведения процедуры следует провести очистительные клизмы для освобождения прямой кишки, поскольку биопсию выполняют при пустом кишечнике. Исследование проводят утром, в случае общего наркоза – строго натощак.
Где выполняется процедура биопсии
Биопсия простаты – малотравматичная процедура, которая может проводится как амбулаторно, так и в условиях стационара. Для обезболивания чаще всего применяются средства местной анестезии, и в этом случае процедуру проводят амбулаторно. Если же требуется общий наркоз, спинальная или эпидуральная анестезия, а также если состояние пациента требует более серьезного медицинского контроля, исследование выполняют после госпитализации в стационар, где пациент проводит от нескольких часов до двух суток после процедуры.
Клиники МЕДСИ предлагают комфортные условия проведения биопсии, надлежащий врачебный контроль и полное соблюдение протокола процедуры, что обеспечивает высокую точность и результативность исследования.
Возможные последствия процедуры
При соблюдении пациентом правил подготовки и правильном выполнении манипуляций специалистом вероятность развития осложнений минимальна. Основной риск во время манипуляции и после нее заключается в следующих факторах:
- Инфицирование. Данный риск возникает при введении эндоскопа в мочеиспускательный канал
- Травматизация слизистых оболочек. Особенностью уретры у мужчин является наличие двух функциональных изгибов, при прохождении которых инструментом возможны небольшие травмы слизистых
- Развитие кровотечений. Повреждение кровеносных сосудов возможно непосредственно в процессе забора образцов тканей для исследования у пациентов с аденомами больших размеров
Чего ожидать после процедуры
Процедура биопсии переносится большинством пациентов хорошо, и, если не был применен общий наркоз, или спинальная или эпидуральная анестезия, отправиться домой можно сразу после исследования. В случае использования наркоза пациенту могут предложить задержаться в лечебном учреждении на некоторое время для наблюдения за его состоянием.
Для предотвращения появления осложнений – кровотечений, возникновения гематомы – врач может порекомендовать следующие меры:
- Щадящий режим физической активности. Во время повышенной физической активности существует вероятность давления на простату других органов, что может привести к выделению крови в местах взятия материала, и, как следствие, к образованию осумкованной гематомы
- Холодный компресс. Лед, приложенный к низу живота, вызывает сокращение сосудов, что уменьшает риск кровотечения
- Антибиотикотерапия. После процедуры может возникнуть необходимость в приеме антибиотиков, которые помогут избежать развития инфекции
Преимущества проведения процедуры биопсии предстательной железы в МЕДСИ
В клиниках МЕДСИ соблюдаются высокие стандарты при проведении биопсии предстательной железы. Данную процедуру проводит опытный врач-уролог, используя аппарат УЗИ, который дает возможность максимально точно выявить подозрительные участки тканей. Сеть МЕДСИ предлагает клиентам, нуждающимся в биопсии предстательной железы:
- Новейшее оборудование для контроля проведения манипуляции
- Высокий уровень квалификации специалистов
- Эффективную анестезию для обезболивания
- Условия стационара и поликлиники для проведения процедуры
Позвоните нам, если вас интересует, что такое биопсия предстательной железы, как делают процедуру, какие существуют показания к ней и другие вопросы.
Записаться на консультацию к специалисту можно круглосуточно. Звоните нам по телефону +7 (495) 7-800-500.
Не затягивайте с лечением, обратитесь к врачу сейчас:
Для исследования при трансректальной биопсии простаты мы забираем от 12 до 30 столбиков ткани из разных областей предстательной железы длиной 20 мм и толщиной около 1 мм каждый. При промежностной, количество подобных кусочков в среднем составляет 50.
После этого образцы помещаются в отдельные пробирки которые содержат жидкость – всем известный формалин.
Проведение фьюжн биопсии возможно только на специализированном аппарате, таком как Hitach arietta v70.
Запатентованная технология RVS позволяет сопоставить УЗИ и МРТ в режиме реального времени и осуществить наведение на очаг с точностью до 1 мм.
В своей практике – мы никогда не кладем полученные столбики в один контейнер. этого мы используем специальные удобные пеналы в которые раскладывается ткань согласно ее локализации в простате.
Для чего это нужно? Сегодня просто поставить диагноз рак простаты – мало. Для нас вожно определить и область железы где локализуется рак и объем поражения. В последствии эти данные напрямую повлияют на метод лечения.
Контейнеры маркируются и отправляются для гистологического анализа в лабораторию, где врач клинической лабораторной диагностики проводит изучение материала. Каждый кусочек ткани помещается в отдельный контейнер.
Такие контейнеры вмещают по 12 биоптатов. Для одной биопсии используется от 1 до 5 контейнеров.
По сути, после забора биопсийного материала работа врача уролога заканчивается и все что дальше происходит с полученной тканью, происходит в лаборатории патоморфологии. В лаборатории гистологический материал подвергается нарезке, окраске и помещается на предметные стекла.
В таком виде он попадает под микроскоп врачу патоморфологу, который и ставит окончательный гистологический диагноз.
Результатом биопсии простаты является гистологическое заключение. Данное заключение нумеруется и хранится несколько десятилетий в архиве лаборатории.
Кроме этого, гитологический материал тоже хранится в лаборатории патоморфологии в двух видах:
- Промаркированные предметные стекла
- Столбики ткани, помещенные в парафин, так называемые парафиновые блоки
Указанный материал может быть в любой момент доступен пациенту по запросу.
Сколько длиться анализ ткани после биопсии простаты?
После биопсии простаты образцы отправляются для гистологического анализа ткани. Подробно о проведении процедуры можно прочитать в статье «Как делают биопсию простаты». Время ожидания результата составляет 5-7 дней и зависит:
- от сроков транспортировки гистологического материала в лабораторию;
- от сложности гистологического анализа тканей простаты после биопсии предстательной железы;
- от времени, необходимого для врача клинической лабораторной диагностики для изучения и анализа образцов ткани простаты, консультации с коллегами при возникновении спорных вопросов;
- от необходимости проведения иммуногистохимического исследования;
- от способа передачи результата биопсии простаты (факс, электронная почта, почта или лично).
Что такое шкала Глисона?
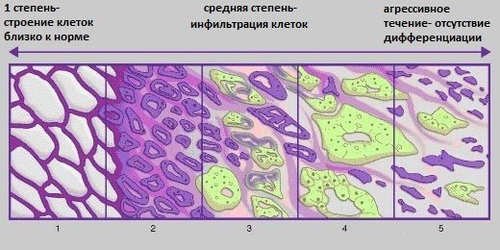
Эта шкала была изобретена врачом Дональдом Глисоном еще в 1974 году и успешно применяется до настоящего времени при анализе ткани и выдаче результатов. Она разделена на 5 ступеней, означающих степень злокачественности онкологического новообразования (показано на рисунке ниже).
Результат при анализе одного образца ткани может варьировать от 1 до 5. Сумма Глисона складывается из двух цифр и может составлять от 2 до 10 баллов. При этом первая цифра при оценке будет означать степень злокачественности клеток, которые занимают больше половины объема гистологического образца. Вторая цифра будет показывать изменения клеток простаты, занимающие объем меньше половины материала. Стоит учитывать, что при анализе результата один и тот же суммарный результат по шкале Глисона у разных пациентов не означает одинаковую степень злокачественности при разной первой и второй цифре. Попросту говоря, сумма баллов по шкале Глисона 3+4 отражает меньшую злокачественность, чем 4+3.
Как происходит оценка результатов после биопсии простаты по шкале Глисона?
При анализе тканей, полученных в результате биопсии простаты, врач-гистолог изучает образцы под микроскопом, выбирает два наиболее злокачественных образца, анализирует их и дает окончательную оценку по шкале Глисона (от 1 до 5), складывая две цифры. Результат может варьировать от 2 до 10 баллов. Цифра 7 и выше указывает на наличие злокачественного образования с более агрессивным течением.
| Оценка по сумме Глисона | Агрессивность тканей опухоли | Прогноз |
| 6 или меньше | низкая | медленный рост, низкий уровень риска распространения в другие ткани |
| 7 | средняя | есть риск распространения рака простаты на другие ткани |
| 8-10 | высокая | быстрый рост, высокий риск распространения на другие ткани |
Низкий риск
После анализа образцов ткани предстательной железы при оценке по шкале Глисона 6 или меньше и уровне ПСА до 10 нг/мл рак предстательной железы имеет низкий уровень агрессивности. В данном случае возможны различные варианты лечения. В некоторых случаях возможно даже динамическое наблюдение без оперативного лечения.
Наблюдение может быть выбрано в случае, если при биопсии обнаружено менее 2-х столбиков, где объем поражения занимает менее 50%.
Обращаем внимание, что данная информация не является руководством к действию и обязательно должна быть рекомендована врачом!
Наблюдение и осмотр, включают пальцевое ректальное исследование, измерение уровня ПСА, УЗИ, повторную биопсию простаты, а также при необходимости КТ или МРТ. Данная группа пациентов имеет низкий риск распространения рака предстательной железы в другие органы и ткани и быстрого роста минимален в течение длительного времени.
Средний риск
Результат анализа по шкале Глисона 7 баллов и ПСА до 20нг/мл говорит о невысокой вероятности распространения рака простаты в другие органы и ткани в течение нескольких лет. Лечение, которое назначает врач (хирургическое вмешательство, лучевая терапия, медикаментозное лечение или комбинация этих методов), будет зависеть от возраста пациента и его общего состояния здоровья.
Высокий риск
Результат анализа ткани простаты 8 баллов и выше и уровень ПСА больше 20 нг/мл свидетельствует об «агрессивности» течения рака предстательной железы и высоком риске его распространения за пределы предстательной железы. В этом случае необходимо немедленное лечение пациента.
На рисунке изображена степень дифференциации клеток (от 1 до 5).
Оценка по шкале:
- 1 – небольшие фрагменты железистой ткани;
- 2 – многочисленные стромальные клетки в железистой ткани;
- 3 – инфильтрация клеток;
- 4 – опухолевые клетки, небольшое количество железистой ткани;
- 5 – опухолевые клетки в большом количестве, отсутствие железистой ткани.

Автор статьи
Трофимчук Антон Дмитриевич
Статьи по данной теме
Подготовка к биопсии простаты
Здравствуйте, меня зовут Трофимчук Антон Дмитриевич. На протяжении более чем 12 лет я занимаюсь биопсией предстательной железы. Если вы прочитаете мою статью, то скорее…
Читать полностью
Диета после биопсии простаты
После выполнения биопсии простаты необходимо соблюдать нестрогую диету. Ниже описаны продукты, которые наиболее часто используются в пищу в наших широтах и ограничения по их…
Читать полностью
Трансректальная биопсия простаты
Здравствуйте, меня зовут Трофимчук Антон Дмитриевич. Эта статья поможет вам получить актуальную информацию о самом распространенном виде биопсии предстательной железы – трансректальной биопсии простаты.…
Читать полностью
Промежностная (трансперинеальная) биопсия простаты
Здравствуйте, меня зовут Трофимчук Антон Дмитриевич. Эта статья поможет вам получить исчерпывающую информацию о “промежностной биопсии простаты”. Скорее всего, вы уже читали разную информацию…
Читать полностью
Где сделать биопсию простаты
Добрый день, дорогие друзья! Меня зовут Трофимчук Антон Дмитриевич. Более 12 лет я занимаюсь биопсией предстательной железы. Если вы читаете эту статью значит вопрос…
Читать полностью
Повторная биопсия простаты
В каких случаях проводится повторная биопсия простаты? Время ожидания результата биопсии предстательной железы составляет около недели. Дальнейшая тактика зависит от заключения гистолога. Результат считается…
Читать полностью
Насколько больно делать биопсию простаты?
Здравствуйте, если вы ещё не читали моих статей о биопсии предстательной железы, то позвольте представиться. Меня зовут Ковченко Григорий Александрович. Более 12 лет я…
Читать полностью
Цена (стоимость) биопсии простаты
Со стоимостью биопсии простаты в нашей клинике вы можете ознакомиться в прайсе. Почему стоимость биопсии простаты так сильно отличается в разных клиниках и почему…
Читать полностью
Повторная биопсия простаты
В каких случаях проводится повторная биопсия простаты? Время ожидания результата биопсии предстательной железы составляет около недели. Дальнейшая тактика зависит от заключения гистолога. Результат считается…
Читать полностью
После биопсии простаты
Здравствуйте, меня зовут Трофимчук Антон Дмитриевич. В этой статье попробую описать в хронологическом порядке что вас ждёт сразу и через некоторое время после биопсии,…
Читать полностью
Анализ ткани и результаты биопсии простаты
Для исследования при трансректальной биопсии простаты мы забираем от 12 до 30 столбиков ткани из разных областей предстательной железы длиной 20 мм и толщиной…
Читать полностью
Секс после биопсии простаты
Противопоказан ли секс после биопсии простаты? После биопсии предстательной железы существует риск развития инфекции мочевыводящих путей. Сама биопсия осуществляется через стенку прямой кишки. Обеспечить…
Читать полностью
Последствия и осложнения после биопсии простаты
Процедура биопсии простаты, как правило, хорошо переносится пациентами. Подробно о Добрый день, дорогие друзья! Меня зовут Трофимчук Антон Дмитриевич. Я провожу фьюжн биопсии простаты…
Читать полностью
Как проводится биопсия простаты
Существует три метода проведения биопсии простаты. Трансректальный – наиболее распространенный метод биопсии простаты. При этом методе биопсия простаты выполняется через прямую кишку. После введения…
Читать полностью
Биопсия предстательной железы — один из главных способов диагностики злокачественных новообразований данного органа. Исследование является простым в исполнении и одновременно обладает высокой информативностью. Биопсия простаты позволяет дать гистологическую характеристику взятым участкам органа и выявить аномалии клеточного строения, характерные для предраковых и онкологических процессов.
- Общая информация
- Показания и противопоказания
- Подготовка
- Методы обезболивания
- Методика проведения и длительность процедуры
- Период реабилитации
- Возможные осложнения
- Трактовка результатов биопсии
Общая информация
Рак предстательной железы (РПЖ) — одна из наиболее часто регистрируемых онкологических болезней среди мужского населения. В структуре онкопатологии в большинстве стран он занимает 1-3 место, причем заболеваемость и смертность от него постоянно растет.
Риск появления злокачественного новообразования простаты увеличивается с возрастом. В России РПЖ занимает 2 место среди всех онкологических процессов у мужчин среднего и пожилого возраста.
Долгое время РПЖ может протекать без клинических проявлений или со скудной симптоматикой, что еще больше затрудняет раннюю диагностику заболевания. Нередки случаи, когда рак простаты выявляется на стадии метастазирования в другие органы.
Высокая распространенность заболевания привела к поиску надежных методов скрининга и ранней диагностики РПЖ. К ним относится определение уровня простатспецифического антигена (PSA, ПСА) и проведение трансректальной биопсии предстательной железы.
Суть биопсии простаты заключается в заборе ткани органа с помощью пункции (прокола тонкой иглой). Полученный материал отправляется на гистологическое исследование, во время которого врач-патоморфолог изучает клеточное строение образцов и выявляет изменения, характерные для злокачественных процессов.
Манипуляция требует визуализации органа и участков предполагаемой пункции. Для этого используют ультразвук или магнитно-резонансную томографию (фьюжн-биопсия).
Исследование бывает нескольких типов. По срокам выделяют первичную (проводится у пациента впервые) и повторную (вторая и последующие) биопсии. По методу забора материала она делится на:
- секстантная — самая первая модификация исследования, предполагающая взятие биоптатов из 6 точек (из основания органа, центральной части и верхушек двух долек).
- сатурационная — расширенный вариант проведения исследования с забором материала из 10-18 точек простаты; в современных модификациях также описаны методы взятия столбиков ткани из 24 точек.
В настоящее время классическая секстантная биопсия не рассматривается как адекватный метод диагностики злокачественных новообразований простаты. По данным различных авторов, это исследование не позволяет выявить опухолевый процесс и степень его злокачественного потенциала в 30-45% случаев.
Вместе с тем доказано, что увеличение количества точек при заборе биопсийного материала существенно улучшает диагностику РПЖ, не увеличивая риск осложнений. Пункционная биопсия периферических участков простаты позволяет получить полную гистологическую картину и способствует ранней выявляемости злокачественных процессов. Однако увеличение числа точек при биопсии и диагностика РПЖ не коррелируют линейно.
Определение количества пункционных точек должно определяться индивидуально, исходя из анамнеза и данных визуализации (УЗИ или МРТ предстательной железы). Большинство клиницистов придерживаются мнения, что наиболее предпочтительным для первичной биопсии является забор ткани из 12 точек. Как правило, при повторных исследованиях и сомнительной гистологической картине их количество увеличивается.
Показания и противопоказания
Первичная биопсия проводится при выявлении изменений в предстательной железе во время пальцевого ректального исследования или трансректального УЗ-исследования, а также при повышении уровня PSA выше возрастной нормы. При этом однократно высокие показатели ПСА не являются прямым показанием к исследованию — увеличение его концентрации может быть связано с нарушением правил подготовки (сексуальная активность накануне, предшествующее
пальцевое ректальное исследование и другие манипуляции).
Повторная биопсия показана при:
- нарастающей или стабильно повышенной концентрации PSA;
- стойком подозрении на онкопатологию у врача и отрицательной первичной биопсии;
- наличии гистологически подтвержденных предраковых заболеваний простаты (интраэпителиальная неоплазия, мелкоацинарная пролиферация);
- необходимости уточнения распространенности рака предстательной железы для определения оптимальной тактики лечения;
- проведения фокальной терапии злокачественных новообразований простаты.
В качестве первичной диагностики может быть проведена классическая секстантная биопсия. Повторные исследования всегда проводятся по сатурационной схеме под УЗИ или МРТ-контролем.
Противопоказаниями к проведению исследования являются наличие у пациента тяжелых декомпенсированных хронических заболеваний (сердечных, эндокринных, респираторных) и острых инфекционно-воспалительных процессов в предстательной железе. Биопсия также не проводится при выраженных нарушениях в гемостазе, приводящих к понижению свертываемости крови (коагулопатии) и чрезмерной кровоточивости.
Подготовка
Биопсия простаты может быть проведена в амбулаторных или стационарных условиях. Как правило, пациентов госпитализируют на 1-2 дня для правильной подготовки к исследованию и наблюдения после процедуры.
За 3-5 дней до биопсии необходимо отказаться от приема препаратов, влияющих на свертываемость крови (гепарин, аспирин, варфарин, Ксарелто и другие). Исключением являются ситуации, когда у пациента имеется очень высокий риск сердечно-сосудистых осложнений и тромбообразования.
Накануне вечером следует отказаться от плотного ужина и отдать предпочтение легкоусвояемым продуктам: кисломолочная продукция, фрукты и овощи. За 3-4 часа до сна проводится очистительная клизма.
Для профилактики инфекционных осложнений утром в день исследования пациенту выполняют разовое внутримышечное или внутривенное введение антибактериальных препаратов. В случае сильной волнительности лечащий врач может назначить седативные препараты. За несколько часов до процедуры рекомендуется принять душ и провести гигиену области промежности.
Методы обезболивания
До сих пор отсутствует единое мнение о способах профилактики и устранения болевых ощущений во время исследования. Ранее полагалось, что пациенту не следует назначать каких-либо препаратов, ведь процедура секстантной биопсии кратковременна и не столь болезненна. Современные представления полностью противоположны: пациент не должен испытывать болезненных ощущений и не должен терпеть боль.
Для устранения болевого синдрома могут использоваться различные методы. Самый простой из них — ректальные гели или мази. Они содержат местный анестетик (например, лидокаин) и ряд дополнительных компонентов: противовоспалительные, антибактериальные, противоаллергические вещества. Мазь вводится в прямую кишку с помощью стерильного наконечника. Полный эффект развивается через 3-7 минут.
В некоторых случаях используется разовое внутримышечное введение нестероидного противовоспалительного препарата, обладающего сильным обезболивающим эффектом — кеторолака. Инъекцию лекарственного средства выполняют за 1-2 часа до биопсии. В настоящее время этот способ используется относительно редко, потому что не обеспечивает полной безболезненности исследования.
Оптимальным считается метод спинальной анестезии. Он гарантирует длительную и полную нечувствительность органов малого таза, что позволяет проводить как секстантную, так и сатурационную биопсию, требующую больше времени.
Методика проведения и длительность процедуры
Трансректальная биопсия простаты может проводится в двух положениях: лежа на боку с приведенными к животу коленями или на урологическом кресле с приподнятыми и разведенными ногами. Вторая поза более предпочтительна, потому что обеспечивает врачу хорошее поле деятельности.
Секстантная биопсия проводится быстро, порядка 10-15 минут. Сатурационная схема требует больше времени — в зависимости от количества точек забора, может потребоваться от 15 до 30 минут. После катетеризации мочевого пузыря и обработки кожи промежности растворами антисептиков в прямую кишку вводится ультразвуковой ректальный датчик.
Предстательная железа детально осматривается, врач определяет размеры, структуру и участки гипо- или гиперэхогенной плотности. Инструмент для забора материала представлен автоматическим биопсийным пистолетом. Пункционную иглу вводят под УЗ-контролем в выбранный участок предстательной железы, откуда забирается столбик ткани простаты высотой около 2 см. Каждый биоптат помещается в отдельный контейнер, маркируется и в дальнейшем
отправляется на гистологическое исследование.
При фьюжн-биопсии предварительно проводится МРТ-исследование органов малого таза. Данные магнитно-резонансной томографии синхронизируются с ультразвуковым изображением в режиме реального времени. УЗ-датчик крепится на специальном держателе, затем вводится в прямую кишку. На держатель устанавливается специальная решетка, играющая роль трафарета и позволяющая сделать забор биоптатов — ее отверстия совпадают с координатами участков предстательной железы на мониторе компьютера с данными магнитно-резонансной томографии и ультразвукового исследования. Биопсийная игла вводится в отверстие решетки в области предполагаемого места пункции, затем делается прокол.
В завершении исследования на область промежности накладывается антисептическая повязка. Для профилактики кровотечения на прямую кишку оказывают механическое ручное давление в течение 2-3 минут.
Период реабилитации
Восстановление пациента происходит быстро. Как правило, на следующий день после проведения процедуры удаляется мочевой катетер и убирается повязка с промежности. До 3-5 дней после процедуры может наблюдаться легкая болезненность или дискомфорт в области промежности. У пациентов с высоким риском инфекционных осложнений проводится антибактериальная терапия антибиотиками широкого спектра действия.
Возможные осложнения
Исследование относится к безопасным и малоинвазивным методам диагностики. Осложнения встречаются редко и могут быть следующими:
- появление примеси крови в сперме или моче;
- умеренные боли в промежности и анальном канале;
- ректальное кровотечение;
- нарушения мочеиспускания;
- острый инфекционно-воспалительный процесс в предстательной железе.
Основную опасность представляет попадание патогенных микроорганизмов в простату. При этом развивается острый простатит с выраженным болевым синдромом, нарушением мочеиспускания и общей интоксикацией организма. В свою очередь, острый воспалительный процесс в органе может стать причиной гематогенного (через кровь) распространения возбудителей и сепсиса.
Серьезное инфицирование после трансректальной биопсии случается менее чем в 1% случаев, а частота развития сепсиса — 0.01-0.02%.
Трактовка результатов биопсии
Результаты проведенного патоморфологического исследования могут быть нескольких типов:
- патологические изменения не выявлены — все биоптаты представлены нормальной тканью предстательной железы;
- воспалительные процессы — наличие в биопсийном материале признаков острого или хронического воспаления разной степени выраженности;
- доброкачественная гиперплазия простаты — морфологические изменения представлены гипертрофией клеток и их органелл, признаков атипии (аномалий строения) не выявлено;
- предраковые заболевания — обнаружена клеточная атипия в виде изменения цитологических и архитектонических взаимоотношений в тканях простаты, дисплазии железистого компонента, активной пролиферации эпителия внутри простатических протоков;
- злокачественные новообразования — выявлены изменения в строении, характерные для рака предстательной железы.
Гистологическое исследование позволяет не только выявить факт наличия онкологического процесса в предстательной железе, но и дать ему полную характеристику. Врач-патоморфолог определяет морфологию опухоли (железистая, плоскоклеточная, фиброзная, полиморфная) и степень ее дифференцировки. Полученные данные позволяют определиться с дальнейшей тактикой лечения.
Биопсия — самый «близкий к телу» метод диагностики. От пациента отщипывают кусочек и изучают под микроскопом. В воображении некоторых пациентов биопсия приравнивается чуть ли не к хирургической операции. Это не так, хотя и то, и другое может проводиться одновременно. Что же такое биопсия, какая она бывает и для чего проводится, рассказывает MedAboutMe.
Что такое биопсия в медицине?
Биопсия — это метод анализа тканей человеческого организма. Суть его очень проста: взять образец органа (биоптат), извлечь его из организма и внимательно рассмотреть. Собственно, сам термин это и означает в переводе с греческого: bios — живой и opsis — наблюдение при помощи глаз, то есть, визуальное исследование живой ткани.
История биопсии начинается с имени арабского врача Альбукасиса, которого называют мусульманским отцом хирургии — он же Абу аль-Касим Аль-Захрави. Именно он впервые использовал полую иглу, чтобы получить образец тканей зоба щитовидной железы и впоследствии исследовать его. Долгое время врачи делали биопсию, скорее, случайно, чем намеренно. Но в конце XIX века все изменилось. Технологии исследования тканей при помощи микроскопа и возможности взятия образцов развились достаточно — и медицина получила новый метод.
В России первую диагностику при помощи биопсии провел в 1875 году доктор М.М. Руднев. В 1878 году немецкие ученые описали исследование образца шейки матки. А в 1879 году парижский дерматолог Эрнест Анри Бенье, который проводил научные изыскания в области болезней кожи, ввел термин «биопсия», обозначив им процедуру взятия образцов тканей.
Следует понимать, что биопсия — это инвазивный метод, то есть, при этом совершается проникновение в тело человека. И это травматичный метод, приводящий хоть и к минимальным, но повреждениям тканей. Поэтому врачи назначают биопсию тогда, когда без нее не обойтись. Просто так данный метод никогда не используется.
Итак, биопсия позволяет получить образец клеток или тканей. Его можно изучать на клеточном уровне, то есть, исследуется состояние отдельных клеток и их компонентов — цитологическое исследование, для которого может использоваться световой или более мощный, электронный микроскоп. А можно при помощи светового микроскопа анализировать срез ткани — при многих заболеваниях изменения происходят в структуре ткани органа. Иногда при проведении гистологического анализа требуется предварительная обработка образцов специальными растворами — их окрашивание или иная подготовка для диагностики.
В зависимости от того, какой метод предполагается использовать, биопсия проводится разными путями.
Как получить образец для исследования при биопсии?
Для цитологического исследования образцы материала получают одним из следующих методов:
- Соскоб (мазок) — с пораженных тканей специальным шпателем или скальпелем на предметное стекло соскребается некоторое количество материала.
- Тонкоигольная биопсия — клетки органа или жидкость забираются путем отсасывания через полую длинную тонкую иглу. Так получают образцы костного мозга или кист.
При заборе кусочка тканей, в зависимости от того, какие ткани и каким образом надо исследовать, выделяют два вида биопсии:
- Эксцизионная — при этом удаляется и направляется на исследование все образование, а не отдельная его часть. Например, это может быть подозрительная родинка. В этом случае биопсия является одновременно и лечебной, и диагностической процедурой: сначала подозрительные ткани полностью удаляют, а потом проверяют: насколько они были опасны и не стоит ли поискать другие проявления болезни.
- Инцизионная — на исследование забирается только часть пораженной болезнью ткани.
Забор тканей может проводиться разными путями:
- Пункционная биопсия — образец тканей забирается при помощи полой иглы. Обычно используется для получения образца тканей, расположенных недалеко от поверхности кожи.
- Трепан-биопсия позволяет получать образец ткани в виде столбика при помощи трепана — специальной полой трубки. Используется при необходимости получения образца из плотных опухолей и костей.
- Кор-биопсия (режущая, сердцевинная биопсия) — разновидность трепан-биопсии, отличающаяся от нее механическими особенностями трепана. Проводится при помощи биопсийного пистолета — устройства для получения образцов молочной и щитовидной желез, почек, простаты, печени и других мягких тканей.
- Петлевая биопсия — при этом образец забирается при использовании петли и устройства, позволяющего резать ткань (коагулятор или радиочастотный аппарат). Проводят при эндоскопических исследованиях, а также при гинекологическом обследовании и др.
- Щипковая биопсия (панч-биопсия) — образец ткани удается получить при помощи специальных щипцов. Чаще всего используется при заболеваниях пищевод, желудка и кишечника.
- Скарификационная биопсия проводится устройством, позволяющим срезать тонкий слой ткани. Обычно используется при необходимости проведения биопсии кожи.
Самый частый побочный эффект биопсии — боль при проведении процедуры. Поэтому в большинстве случаев предварительно проводится местная анестезия — обезболивание конкретного участка, на котором будет проводиться забор тканей. Но, если речь идет только о соскобе, то, конечно, анестезия не нужна.
Биопсия не проводится при нарушениях свертываемости крови, а также при возможности получить требуемые данные другими, неинвазивными методами диагностики.
Биопсия и диагностика заболеваний
Устоялось мнение, что биопсия проводится, прежде всего, для опровержения или подтверждения предварительного диагноза «рак». И действительно, этот метод обязателен для окончательной постановки диагноза онкологами. Но он также успешно применяется и в других направлениях медицины, а не только в онкологии.
- Урологи исследуют ткани мочеполовой и мочевыделительных систем для поиска воспалительных процессов почек и мочевого пузыря, а также кистозных образований в них;
- Гинекологи при помощи биопсии диагностируют бесплодие, воспаление, предраковые состояния, а также некоторые эндокринные болезни;
- Гастроэнтерологи анализируют состояние желудочно-кишечного тракта: выявляют участки воспаления и ткани в предраковом состоянии и др.;
- Пункция лимфатических узлов проводится для их оценки при аутоиммунных, инфекционных и онкологических заболеваниях.
- Биопсия пересаженных органов необходима, чтобы проверить, не идет ли реакция отторжения.
- Пункция спермы может проводиться для оценки фертильности в ходе лечения бесплодия.
А в феврале этого года американские ученые сообщили, что разработали метод ранней диагностики болезни Паркинсона путем биопсии тканей подчелюстной слюнной железы. Метод позволяет выявить белок, указывающий на наличие болезни, на стадии, когда нет даже первых признаков заболевания. Это значит, что можно будет раньше начать лечение.
Обычно биопсия назначается, когда нет других возможностей получить информацию о клетках и тканях пораженного органа. Причем нередко забор тканей проводится «заодно» — раз уж все равно добрались до больного органа, почему бы не отщипнуть кусочек для анализа. То есть, взять образец тканей можно в процессе хирургической операции или других диагностических процедур, таких как:
- эндоскопия,
- колоноскопия,
- бронхоскопия и др.
Для проведения биопсии врач может воспользоваться дополнительным оборудованием, позволяющим наблюдать за процедурой, чтобы «не промахнуться» — томографом, аппаратом УЗИ или иной аппаратурой.
Ошибки при проведении биопсии
Идеальных методов диагностики медицина не знает. При проведении биопсии тоже возможны ошибки и получение ложноотрицательного результата, то есть, болезнь есть, но ее не нашли. Так, считается, что гистологическое исследование тканей — довольно точный метод и достоверен на 90%. Что может быть причиной ошибок при биопсии:
- при заборе было получено слишком мало материала и его оказалось недостаточно для полноценной диагностики;
- забор материала для анализа произведен не из опухоли, а из здоровых тканей рядом с ней;
- материал взят из зоны фиброза или некроза опухоли и не дает достаточно информации, чтобы определить наличие злокачественного образования;
- при подготовке материала к исследованию срез был проведен под неудачным углом;
- врач-морфолог не обладал достаточным опытом для выявления характерных признаков на сложном образце.
Выводы
- Биопсия — инвазивный, но малотравматичный метод диагностики, который никогда не назначается врачом просто так, без достаточных на то оснований. Если врач считает, что нужна биопсия — лучше не спорить, часто вовремя проведенный анализ является залогом жизни пациента.
- Современные технологии позволяют провести биопсию качественно и практически безболезненно.
- Результаты биопсии считаются окончательными. По ним врач может назначать лечение. Если результаты вызывают сомнения у врача (например, по всем признакам есть опухоль, а биопсия ее не показала) — возможна ошибка при заборе пробы. В этом случае врач может направить пациента на повторный анализ.
- Если результаты биопсии вызывают сомнения у пациента, он может забрать свои «стекла» с гистологическими срезами и отправить их на повторный анализ в другую клинику.
Клиническая лабораторная диагностика: национальное руководство / Под ред. В. В. Долгова, В. В. Меньшикова. – 2012
Руководство по лабораторным методам диагностики / Кишкун А.А. – 2013