Существует несколько классификаций ошибок и осложнений при лечении больных с переломами костей (М. М. Гириорова, 1956; М. В. Волкова, О. Н. Гудушаури, А. А. Ушаковой, 1967 и др.).
- Диагностические ошибки
- Ошибки, которые допускаются
- Организационные ошибки
- Ошибки и осложнения при применении одномоментной репозиции отломков, фиксации гипсовой повязкой
- Ошибки и осложнения при лечении по поводу переломов скелетным извлечением
- Ошибки и осложнения при оперативном лечении по поводу переломов костей
- Ранние послеоперационные осложнения
- Поздние послеоперационные осложнения
- Ошибки и осложнения при лечении по поводу переломов костей компрессионно-дистракционными аппаратами
- Ишемическая контрактура Фолькмана
- Профилактика контрактуры Фолькмана
- Жировая эмболия
Целесообразно придерживаться такой классификации:
1. Диагностические ошибки и осложнения как их последствия.
2. Организационные ошибки при лечении по поводу переломов костей.
3. Ошибки при применении одиомоментной репозиции отломков и фиксации гипсовой повязкой.
4. Ошибки и осложнения при лечении скелетным извлечением.
5. Ошибки и осложнения при оперативном лечении по поводу переломов костей.
6. Ошибки и осложнения при лечении по поводу переломов костей компрессионно-дистракционными аппаратами.
7. Жировая эмболия.
Диагностические ошибки
Диагностические ошибки при лечении больных с переломами костей бывают редко, однако они встречаются чаще всего при множественных переломах костей и сочетанной травме, особенно при компрессии головного мозга. Повреждение перекрывает и затушевывает признаки переломов костей другой локализации (костей стопы, позвоночного столба).
Реже, но встречаются диагностические ошибки при рассеянном обследовании больного, когда больного не обнажают, а лишь ограничиваются местом травмы, которое показывает больной или наиболее клинически выраженное. Иногда бывают ошибки при переломах без смещения одной из парных костей (предплечья, голени).
Ошибки, которые допускаются
1) не используют рентгенологического обследования и ограничиваются диагнозом забоя или растяжения связок сустава (при переломе лодыжки, мыщелка берцовой кости, убитого перелома хирургической шейки плечевой или бедренной кости);
2) при рентгенографии не вовлекают ближний сустав или целый сегмент конечности;
3) рентгенографию перелома делают только в одной проекции;
4) неправильно выкладывают поврежденный сегмент конечности (для выявления разрыва межберцового синдесмоза, подвывиха акромиального конца ключицы, перелома ладьевидной кости и т.п.);
5) неправильно толкуют рентгенологические данные (при эпифизеолизе, разворачивании на 90 ° треугольного отломка медиальной лодыжки), недооценивают степень и характер смещения отломков;
6) не прибегают к рентгенологическому контролю после репозиции отломков и в процессе лечения (на 7-10 день после замены гипсовой повязки).
При закрытых переломах костей бывают повреждения магистральных сосудов (плечевой, подколенной, лучевой, локтевой артерий) и нервов (лучевого, малоголенного), иногда своевременно не диагностируются по невнимательности врача, особенно у тяжелых больных.
Диагностические ошибки ведут к неправильной лечебной тактике.
Организационные ошибки
1) поручение лечить больных с переломами костей врачу без специальной подготовки;
2) отсутствие рентгенапарата или возможности проведения рентгенологического обследования в регламентированное время работы лечебного учреждения по оказанию помощи травмированным больным и их лечению;
3) отсутствие необходимого оборудования для одномоментной репозиции и фиксации отломков гипсовой повязкой или методом скелетного вытяжения (шина Белера, торакобрахиальна, Чижина, спицы и дуги Киршнера, Брауна, инструменты для их проведения, грузы, стояки Барденгейера т.п.);
4) отсутствие специального инструментария для проведения остеосинтеза и набора различных фиксаторов для возможности выбора оптимального метода и способа фиксации отломков.
Ошибки и осложнения при применении одномоментной репозиции отломков, фиксации гипсовой повязкой
1. Попытки и проведения одномоментной репозиции без надежного обезболивания. Местная анестезия при переломах длинных костей не обеспечивает необходимого обезболивания, а также релаксации мышц, и поэтому может применяться только в исключительных случаях.
2. Применение одномоментной репозиции и фиксации костных отломков гипсовой повязкой в тех случаях, когда ясно, что они будут иметь тенденцию к повторному смещению (косые, спиральные и многообломковые переломы костей голени, предплечья, бедренной кости и т.д.).
3. Попытки вправить отломки, не соблюдая основного принципа — уравновешивания силы тяги мышц-антагонистов и вправление периферического отломка к оси центрального.
4. Неполная репозиция отломков, особенно внутреннесуставных, ведет к деформирующему артрозу, эпифизеолизу у детей, к нарушению роста поврежденного сегмента, вторичным статическим деформациям. Очень важно у детей восстановить ось сегмента учитывая, что с ростом ребенка и кости деформация (вальгус или варус) будет увеличиваться.
5. Неоднократная безуспешная репозиция отломков, когда хирург упорно хочет вправить их одномоментно (при переломах диафиза костей предплечья на одном уровне или лучевой кости). Это травмирует ткани, а в стадии дифференцировки клеток и образования первичной мозоли ведет к замедлению сращения или незаращению костей.
6. Наложение неполноценной гипсовой повязки или несвоевременное ее изменение после спадения отека. Короткая и слабая повязка не обеспечивает нужной для сращивания костей иммобилизации, а тугая — нарушает крово- и лимфообращение и может привести к ишемической контрактуре.
7. Частая без необходимости замена гипсовой повязки ведет к повреждению вновь структур молодой мозоли.
8. Преждевременное снятие гипсовой повязки, когда не соблюдаются сроков сращения по таблицам Ф. Р. Богданова или соблюдается, но не учитываются возможные индивидуальные особенности репаративного процесса. Повязку следует сбрасывать тогда, когда есть клинические и рентгенологические признаки костного сращения перелома.
9. Слишком длительная фиксация отломков гипсовой повязкой, которая ведет к тугоподвижности и контрактуре в суставах, к атрофии мышц.
Ошибки и осложнения при лечении по поводу переломов скелетным извлечением
1. Неправильный выбор места проведения спицы Киршнера. Например, проведение спицы через ростковый хрящ у детей раздражает или подавляет его, что может повлиять на рост сегмента кости. При переломах нижней трети бедра спица, проведенная лишь через дистальный метаэпифиз, не всегда имеет возможность вправить отломки, а при низких переломах способствует еще большему их смещению.
2. Проведение спицы только через мягкие ткани или корковое вещество кости, осложняется прорезыванием ее болью и неполноценностью извлечения.
3. Проведение спицы через полость сустава (локтевого вместо локтевого отростка, завороты коленного) ведет к реактивного синовита и слипшегося артрита.
4. Неперпендикулярное по отношению к оси сегмента направление проведенной спицы затрудняет вправление и способствует ее передвижению и прорезывания.
5. Неправильный расчет груза, необходимого для вправления отломков, и отсутствие динамического контроля за ним не позволяют в первые 2-3 дня их репонировать или ведут к перерастяжению, образованию диастаза и репаративному остеогенезу.
6. Отсутствие системы скелетного вытяжения (основной по оси сегмента и боковых корригирующих тяг) не дает возможности восстановить физиологическую кривизну сегмента при диафизарных переломах (голени, бедра) и ось конечности — при внутрисуставных переломах мыщелков.
7. Несоблюдение основных принципов вправление костных отломков, то есть оси периферического отломка к оси центрального, при уравновешенного натяжения мышц-антагонистов на стандартных шинах, подушках, повязках (неправильная ось, отведение, сгибание, ротация и т.д.).
8. Заблаговременное снятие скелетного вытяжения (до образования первичной костной мозоли) может привести к вторичному смещению отломков, особенно длительное извлечения негативно влияет на формирование структуры мозоля и общее состояние больного.
Ошибки и осложнения при оперативном лечении по поводу переломов костей
1. Неоправданное расширение показаний к оперативному лечению больных с переломами. Как правило, это бывает в тех случаях, когда хирург не обладает консервативными способами или проводит апробацию фиксатора.
2. Ошибочный выбор метода фиксации костных отловков интрамедуллярным штифтом, накладными пластинками, компрессионно-дистракционным аппаратом т.д.
3. Неверный операционный доступ, который способствует разрушению магистральных сосудов и нервных стволов. При малых разрезах и обнажении отломков крючками травмируют мягкие ткани, а при слишком больших — иногда нарушают кровоснабжение и трофику тканей.
4. Поднадкостничное круговое скелетирование концов отломков на значительном протяжении нарушает их кровоснабжение и замедляет регенерацию.
5. Применение несоответствующего размера стержней. Тонкие и короткие стержни ненадежно фиксируют отломки (возможны микродвижения в переломе «на срезку» и замедленная консолидация), требуют дополнительной фиксации гипсовой повязкой или аппаратом. Применение слишком грубого стержня может расколоть кость.
6. Диастаз между отломками, оставленный после остеосинтеза, или перфорация коры кости неправильно убитым фиксатором. Использование нестандартных, неапробированных самодельных фиксаторов часто ведет к нагноению, металозу, переломам, коррозии и миграции фиксатора.
7. Применение для фиксации отломков шовного материала (нитей кетгута, шелка, капрона, лавсана и т.п.), снятых по применению в травматологической практике, поскольку они не способны выдержать репонированные отломки.
8. Чрескожная фиксация открытых и краевых переломов (надмыщелков плечевой кости и т.п.) одной спицей Киршнера, которая не исключает возможности ротационных движений отломков на спицы.
9. Фиксация отломков при открытых переломах различными видами накладных пластинок, осложняется нагноением раны и, если своевременно не выбросить этого инородного тела, остеомиелитом.
Ранние послеоперационные осложнения
1. Нагноение операционной раны (вследствие нарушения правил асептики, несовершенной ПХО открытых переломов, дефектов кожи, травмирования мягких тканей и т.д.).
2. Реактивное воспаление суставов как реакция на близлежащее инородное тело.
3. Эмболия и тромбоэмболические осложнения.
Поздние послеоперационные осложнения
1. Замедленное сращение или несращение перелома (при отсутствии стабильной фиксации отломков, надкостницы в области перелома, нарушении кровообращения, нагноении и т.п.).
2. Остеомиелит — следствие неполноценного или неэффективного лечения воспалительного процесса и нагноение раны после операции или открытого перелома.
3. Миграция или перелом фиксатора (при дефектах его конструкции и некачественном металла, наличия микро-движений в переломе и т.п.). Одномоментная большая действующая сила приводит к перелому биологических фиксаторов и деформации (искривления) металлического фиксатора.
Ошибки и осложнения при лечении по поводу переломов костей компрессионно-дистракционными аппаратами
1. Применение аппаратного остеосинтеза врачом, который не имеет специальной теоретической подготовки и практических навыков.
2. Неправильное проведение парных спиц (в разных плоскостях) после натяжения вызывает прорезывание мягких тканей и кости, что приводит к нестабильной фиксации.
3. Проведение спиц или стержней в проекциях сосудисто-нервных пучков может привести к первичному (или вторичному) повреждению и кровотечения вследствие образования пролежней или эрозии сосудов.
4. Нестабильная фиксация отломков при недостаточном количестве (менее 4-х) уровней проведения спиц или стержней.
5. Отсутствие управления аппаратом в процессе лечения, контроля и коррекции фиксации костных отломков.
6. Недостаточный уход за состоянием стержней (спиц). Нагноения у стержней, неправильное лечение нагноения и несвоевременное перестановки спиц ведет к спицевому остеомиелиту.
7. Отсутствие дозированной и (в стадии перестройки костной мозоли) полной нагрузки конечности в аппарате.
8. Преждевременное снятие аппарата (до появления рентгенологических признаков сращения перелома или ложного сустава).
Ишемическая контрактура Фолькмана
Ишемическая контрактура — одно из наиболее опасных осложнений при лечении больных с переломами костей, особенно в области локтевого сустава. Описанна она Фолькмана в 1881 г. При несвоевременном распознавании и оказании помощи, направленной на профилактику, возникновения контрактуры ведет к необратимым изменениям в тканях и к инвалидности, иногда заканчивается ампутацией конечности.
Причины:
1) первичное повреждение магистральной артерии конечности во время травмы, запоздалые диагностика и оперативное лечение по поводу разрыва сосуда или тромбоза при закрытых переломах;
2) длительное ущемление артерии смещенным отломком, жгутом т.д.;
3) нарушение артериального кровообращения вследствие чрезмерной гематомы и отека тканей;
4) нарушение кровообращения вследствие тесного гипсовой повязки и увеличение отека сегмента конечности в гипсовой повязке.
Патогенез и клиническая симптоматика. Первичное повреждение магистральной артерии во время травмы встречается редко, что бывает вызвано отсутствием у врачей необходимой профессиональной настороженности. Поэтому допускаются запоздалые диагностика и оперативное лечение.
Разрыв магистральной артерии клинически проявляется отсутствием пульса на периферии, бледностью кожи, расстройством всех видов чувствительности, а также отсутствием движений пальцами конечности.
При переломах со смещением отломков (например, надмыщелковый экстензионный (разгибательный) перелом плеча) может возникать пережимание или повреждение центральным отломков артерии (в области локтевой ямки).
Клиническая симптоматика зависит от степени нарушения кровообращения. Если наложить тесную гипсовую повязку, особенно циркулярную, и увеличивается отек конечности, нарушения кровообращения развивается постепенно и с соответствующими клиническими проявлениями. Время, за которое развивается ишемическая контрактура, зависит от скорости увеличения отека и степени сдавления сосудов.
Сначала сдавливаются вены, которые лежат поверхностно, имеют тонкие и эластичные стенки. Клинически это проявляется цианозом и резким увеличением отека на периферии. По мере затруднения оттока крови уменьшается ее артериальное притоков, в связи с чем развивается гипоксия тканей. От гипоксии в первую очередь страдают высокодифференцированные ткани — нервная и мышечная. Появляются ишемические боли и парестезии, снижается чувствительность и ограничиваются активные движения пальцев. Если в это время устранить причину нарушения кровообращения, то есть надежда на восстановление жизнедеятельности тканей, и поэтому этот период целесообразно называть обратной стадией ишемической контрактуры.
Если больному не оказать своевременно помощь, то увеличивается отек, появляются пидепидермальные пузыри, усиливается гипоксия тканей. Чувствительность притупляется, и боль уменьшается, а затем полностью исчезают все виды чувствительности. Активные движения пальцами невозможны. Вследствие ишемии возникают дегенеративные изменения в мышцах, асептический некроз мышечной ткани. Это необратимая стадия ишемической контрактуры. Несмотря на восстановление кровообращения в этой стадии (ослабление или снятие гипсовой повязки, декомпрессии тканей, сшивание сосуды и т.д.), на фоне асептического воспаления некротизированные мышцы заменяются рубцовой тканью, теряют свойство сокращаться. Со временем рубцы уплотняются и приводят к укорочению мышц.
Вследствие рубцевания и атрофии мышц окружность пораженного сегмента конечности резко уменьшается, конечность становится тоньше, активные движения отсутствуют или резко ограничены. Например, при ишемической контрактуре пальцы кисти находятся в положении разгибания в пястно-фаланговых суставах и сгибания во всех межфаланговых суставах. Выпрямить их можно только при максимальном сгибании кисти в лучезапястном суставе, когда сближаются между собой точки прикрепления мышц. При разгибании кисти пальцы снова сгибаются в кулак. Этот признак известен как пальцеруховий феномен при ишемической контрактуре Фолькмана.
Вследствие дегенеративных изменений в нервах страдают иннервация и трофика тканей: кожа тонкая, холодная, с повышенной влажностью, ногти тоже тонкие, потрескавшиеся.
Чрезмерное или длительное нарушение кровоснабжения тканей может привести к некрозу всех тканей дистального конца конечности, который протекает по типу сухой гангрены. Кожа на пальцах становится темно-синюшного цвета, сморщивается, пальцы — нечувствительны, утончаются, постепенно появляются классические признаки некроза с нарастающими явлениями интоксикации организма.
Профилактика контрактуры Фолькмана
Профилактика контрактуры Фолькмана охватывает следующие мероприятия:
1. Своевременная диагностика повреждения или тромбоза магистральной артерии и немедленная операция для восстановления кровотока. Поэтому при всех травмах, особенно при переломах костей, при обследовании больного обязательно обращают внимание на кровоснабжение травмированного сегмента, пальпаторно определяя температуру кожи и пульс на периферической артерии. Уточняют диагноз осциллографии. Если нет четкой пульсации сосудов, хотя кровоснабжение тканей достаточно, делают пункцию дистального отдела артерии обычной инъекционной иглой, с которой при неповрежденной артерии кровь вытекает пульсируя. Окончательно вопрос о повреждении артерии и его степень решает артериография. В сомнительных случаях следует оперировать для ревизии состояния сосудов. Любое наблюдение в динамике недопустимо, поскольку может закончиться трагически.
2. Неотложная репозиция костей при заделке артерии костных отломков, что восстанавливает анатомическое соотношение и кровообращение.
3. При травмах и переломах костей, особенно в области локтевого сустава, не следует применять циркулярные гипсовые повязки. Всех детей с переломами в области локтя, несмотря на хорошую репозицию отломков, следует госпитализировать на 2-3 дня для наблюдения. Если они отказываются от госпитализации, нужно предупредить родителей о необходимости обращения за помощью при первых проявлениях нарушения кровообращения в конечности. При этом необходимо вскрыть на всем протяжении повязку (до кожи) и несколько ослабить ее. После того кровообращение должно восстановиться. Если явление ишемии не проходит, это свидетельствует о внутритканевой гематоме и отеке, который требует декомпрессии тканей — вскрытия фиброзных фасциальных футляров. Пункция гематомы неэффективна и приводит к потере драгоценного времени.
Под наркозом после обработки операционного поля делают небольшие (4-5 см) разрезы кожи в нескольких местах сегмента (по ходу мышц-сгибателей и разгибателей). Затем через эти разрезы ножницами подкожно рассекают фасцию в длину на всем протяжении мышц. Накладывают асептическую повязку. Раны зашивают после спадения отека.
Лечение. После устранения причин, которые вызвали нарушение кровообращения, назначают физиотерапевтическое (теплые ванны, ЛФК, массаж, электростимуляция) и медикаментозное (витамины группы В, прозерин, дибазол и т.д.) лечение, направленное на восстановление трофики и тонуса мышц, иннервации и трофики тканей.
Лечение должно быть длительным, а эффективность его зависит от степени патологических изменений в тканях, возникших вследствие ишемии. В тяжелых случаях кроме указанного лечения применяют различные корректирующие лангеты, которые в период рубцевания мышц удерживают кисть в функционально выгодном положении.
При сложившейся контрактуре Фолькмана верхней конечности применяют оперативные методы лечения с целью уменьшения и устранения контрактуры пальцев кисти. Эти методы заключаются в продлении сухожилий вне их ножен или сближении между собой точек прикрепления мышц за счет укорочения костей предплечья, опущение надмыщелков с местом прикрепления к ним мышц и т.д. Чтобы удержать кисть в среднефизиологическом положении, проводят артродез лучезапястного сустава. Однако эти операции паллиативные и никак не способны улучшить функциональное состояние кисти. Человек остается инвалидом на всю жизнь, поскольку мышцы потеряли свое свойство сокращаться.
При ишемической контрактуре нижней конечности оперативное лечение (удлинение пяточного сухожилия, трисуставный артродез) значительно улучшает статико-динамическую функцию стопы.
Жировая эмболия
Жировая эмболия — одно из ранних осложнений переломов костей, которое встречается особенно часто (до 25%) после множественных травм и достигает 44% среди количества умерших от переломов скелета.
Среди существующих теорий возникновения жировой эмболии доминируют две: механическая и биохимическая. Самая старая механическая теория объясняет возникновение жировой эмболии как результат попадания в кровяное русло капель жира поврежденного костного мозга. В настоящее время большинство хирургов считают причиной жировой эмболии биохимические изменения в крови при травматической болезни. Растворимые липиды крови и эмульгированный жир плазмы крови при нарушении гомеостаза и определенных условиях способны сливаться в капли и вызвать эмболию.
Клинически различают легочную и мозговую формы жировой эмболии. При легочной форме основными признаками эмболии являются расстройства дыхания: одышка, кашель, цианоз, тахикардия и явления легочно-сердечной недостаточности. Если исключается 3/4 легочного кровообращения, человек умирает. Мозговая форма жировой эмболии проявляется общемозговыми расстройствами, потерей сознания, судорогами. Патогномоничным симптомом жировой эмболии считают петехиальные мелкие кровоизлияния в кожу живота, грудную клетку и внутренние поверхности верхних конечностей.
В диагностике жировой эмболии помогает лабораторное исследование мочи и плазмы крови на свободные капли жира.
Лечение больных с жировой эмболией заключается в применении препаратов, которые нормализуют состояние липидов плазмы крови (переливание Липостабил, ингаляции эфира и т.п.), а также комплексном лечении общего состояния больного (противошоковая терапия, инфузия гемодеза, реополиглюкина, антигистаминные препараты, антикоагулянты, ингаляции кислорода и т.д.).
У больных с жировой эмболией важно надежно фиксировать отломки переломанного сегмента кости и не проводить в остром периоде никаких манипуляций (вправления) в области перелома, за исключением пункции гематомы.
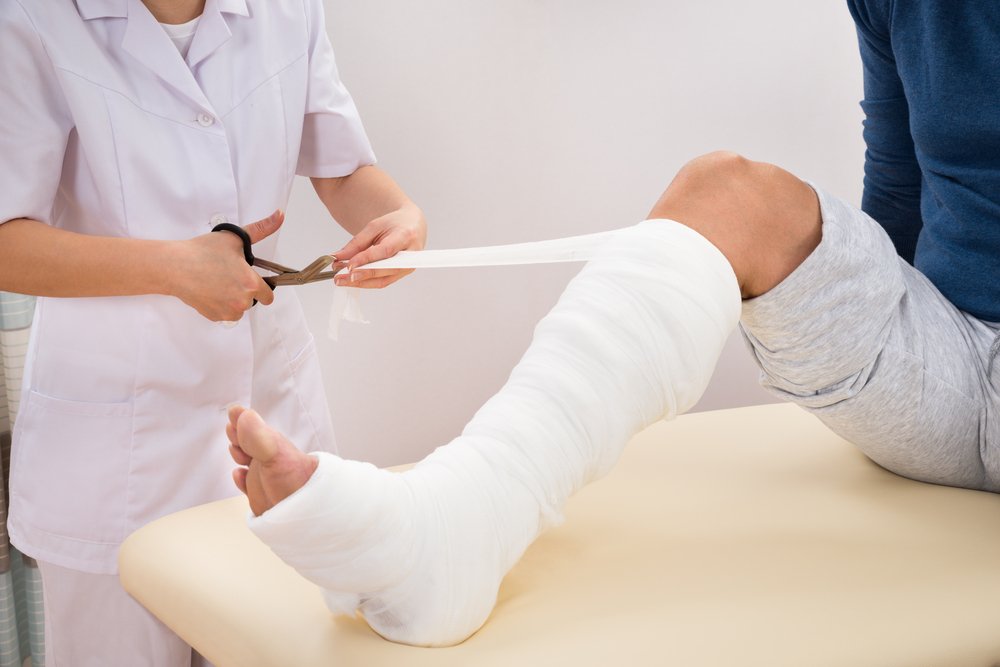
Перелом ассоциируется у подавляющего большинства российских пациентов, переживших его, с тяжелым гипсом, мучительным зудом и длительной реабилитацией забывших как двигаться мышц. Но мир меняется. На смену неудобному громоздкому гипсу пришли новые технологии. Они уже есть в наших клиниках — иногда достаточно просто знать об этом, чтобы получить удобную дышащую легкую повязку идеальной формы. MedAboutMe выяснял, как менялись методы внешней иммобилизации и чем сейчас предпочитают пользоваться врачи.
Эволюция методов фиксации перелома
О том, что сломанные кости на некоторое время надо надежно зафиксировать и лишить возможности смещаться, то есть иммобилизовать, человечество догадалось достаточно давно. В древности в ход шли самые удивительные комбинации:
- дощечки, обернутые холстом и замазанные глиной;
- ленты из холста, пропитанные смесью из яичных белков и различных растений (Африка);
- пропитка лент смолой (древний Египет);
- использование в качестве фиксирующего вещества вареного риса (Индия) или гуттаперчи (Малайзия);
- свежесодранная шкура барана шерстью внутрь (кавказские народы) и др.
Но до Гиппократа использование средств внешней иммобилизации было скорее случайностью, чем правилом. Только благодаря древним грекам и римлянам этот метод постепенно занял свое место в медицине. Со временем грубые шины сменились индивидуальными повязками, смоченными крахмалом. Чтобы они не гнулись, их укрепляли деревянными стружками. Что, правда, не избавило историю медицины от необычных методов иммобилизации. В работе немецкого медика XIX века есть свидетельство об арабе, закопавшем сломанную голень в землю и дожидавшемся таким образом срастания костей.
Медики армии Наполеона объявили внешнюю иммобилизацию ключевым элементом первой помощи травмированным солдатам — оказалось, что тогда их переломы заживают быстрее. Это активизировало поиски вариантов замены шин на повязки, которые можно пропитать быстро отвердевающим веществом. Первое свидетельство о применении гипса относится к 1795 г. — опять же в ситуации военных действий. Изначально метод показался врачам слишком грязным, а гипс сох ну слишком уж быстро. Но у знаменитого российского хирурга Н.И. Пирогова он получил полную поддержку и вскоре стал самым распространенным методом внешней иммобилизации. Среди вариаций гипсовых повязок были:
- шины из пеньковой веревки, погруженной в гипсовую кашу;
- бумажные штаны (трико), обмазанные гипсом;
- лонжеты из гипсовых бинтов, которые наматывались на конечность, а потом поглаживались до придания нужной формы и др.
Переход от гипса к термопластикам
Классический медицинский гипс продержался почти до конца XX века. Среди материалов, которые в разные моменты времени предлагалось использовать вместо гипса для иммобилизации перелома, были: творог, стекло, надувные шины, целлулоид — пока человечество не открыло современные низкотемпературные пластики.
В 1970-х годах один из мировых лидеров в области перевязочных материалов и средств для иммобилизации, компания Johnson&Johnson разработала пластик на основе изопрена, который был модифицирован в ортопласт. Полимерный продукт необходимо было разогревать до 70°С, фиксировать конечность, и через полчаса он затвердевал в заданной форме. С этого момента начался всеобщий переход от гипса к современным пластикам. На данный момент известно более 200 разновидностей термопластиков.
Сегодня весь мир постепенно начинает использовать новые материалы для иммобилизации. Россия тоже делает это, но довольно неспешно. Проверенный дешевый гипс с хлопчатобумажными бинтами — все еще самый распространенный метод фиксации переломов в подавляющем большинстве городов России. Но в крупных мегаполисах в травмпунктах уже появился выбор: вместо традиционного бесплатного гипса можно наложить современный пластик — за отдельную цену.
Добавим, что материалы, из которых производятся современные шины для экстренной иммобилизации, тоже изменились: это металл, пробка, ротанг, синтетика, пластик и др.
Плюсы и минусы гипсовой повязки
Плюсы:
- гипс — очень дешевый материал;
- гипс найдется в любом, самом слабо финансируемом отделении травматологии в самом отдаленном селении России.
Минусы:
- передвигаться с гипсом очень тяжело. Нужны костыли или помощь других людей. Кроме того, гипс часто приводит к образованию отеков и нарушению кровообращения тканей;
- при высыхании гипса происходит образование крепких связей между ионами кремния. В результате гипсовая повязка непроницаема для воздуха, что чревато развитием опрелостей, пролежней, потертостей, фликтен (кровавых пузырей) и язв на коже под повязкой;
- пациенты жалуются на нестерпимый зуд, который вызывается гипсовой крошкой или прилипшими к гипсу волосками;
- по мере высыхания гипса и возможного развития атрофии мышц, иммобилизация внутри повязки иногда ухудшается и гипс буквально болтается на конечности;
- с гипсом нельзя принимать ванну, влага вредна для повязки;
- не всегда гипс позволяет получить качественный рентгеновский снимок места травмы, не снимая повязку;
- при наличии гипса невозможна гигиена поврежденной области;
- наконец, степень иммобилизации гипсом такова, что большой объём здоровых мышц и связок также скован повязкой. В результате пациенту требуется длительная реабилитация уже после заживления перелома.
Какие же варианты традиционной гипсовой повязке предлагает современная медицина?
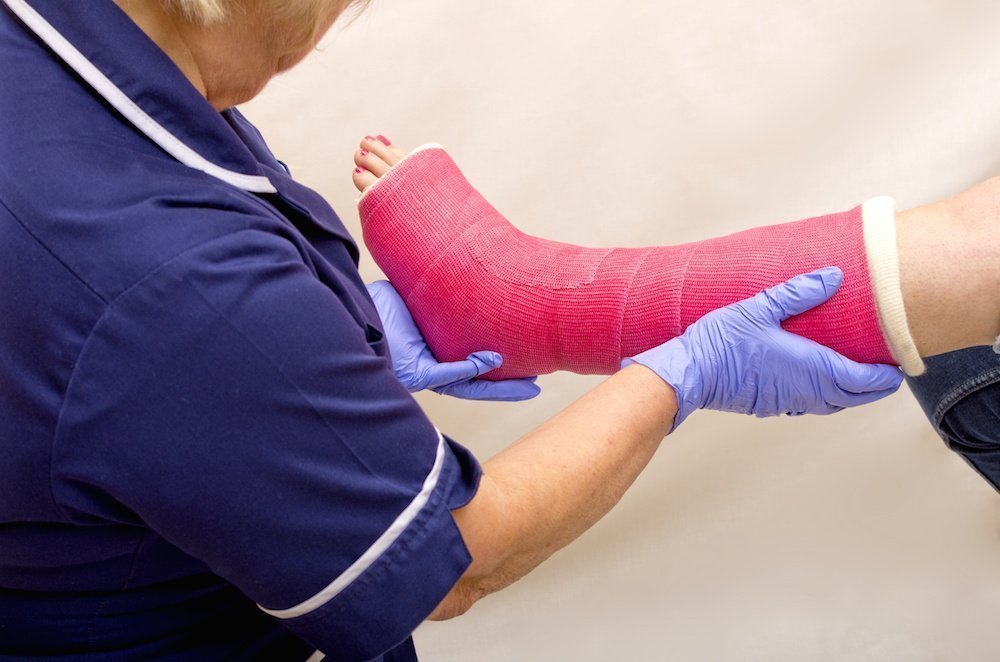
Полимерный гипс — новое слово в медицине
Вместо хлопчатобумажного бинта в полимерных используется стекловолоконная или полимерная сетка, пропитанная полиуретановой смолой. Полимерный гипс может быть в виде бинта (активируется водой) или листов-заготовок (активируется изменением температуры) разных размеров.
Преимущества полимерного гипса:
- в ходе реакции полимеризации расстояние между волокнами не меняется. Таким образом, получается «дышащая» повязка, через которую свободно проникает воздух;
- бинт тянется в 6 направлениях, поэтому можно с легкостью моделировать повязку под любые контуры тела, а это улучшает степень иммобилизации;
- за счет ячеистой сетчатой структуры повязка из полимерного бинта легче гипсовой в 2-5 раз;
- с повязкой можно принимать ванну, а после этого ее можно просто просушить феном;
- полимерный гипс упруго эластичный, то есть снижает риск мышечной дистрофии, столь характерной для обычного медицинского гипса;
- полностью проницаем для рентгеновских лучей;
- получившуюся основу из полимерного гипса можно по мере выздоровления использовать для создания съемного ортеза или лангеты.
Основные минусы полимерного гипсования:
- полимерный гипс — не бесплатный материал. Стоимость его наложения может колебаться от 1,5 до 3 тысяч рублей, а в случаях переломов крупных костей и использования термопластика — до 10 тысяч рублей;
- наложение полимерного бинта производится по определенной технологии. А это новый для российских клиник материал, который не является для них обязательным методом иммобилизации, поэтому нет уверенности, что медсестра травмпункта является профессионалом в вопросах наложения полимерного бинта;
- снятие полимерного гипса — также платное удовольствие, так как требует применения специальной пилы. Процесс обойдется еще примерно в 1000 рублей.
Виды полимерного гипса

Это самая жесткая версия современного полимерного гипса. Он активируется водой и прочнее обычного медицинского в 4-5 раз. Как и любой другой полимерный гипс, он при этом очень легкий, не токсичный, гипоаллергенный, пропускает воздух и не боится влаги. Главный недостаток: при длительном ношении приводит к атрофии мышц.

Аналог скотчкаста, но легче и, кроме того, его проще резать, поэтому и моделирование целлакастных повязок проходит намного проще.

В основе софткаста — фибергласовые нити, пропитанные полимером. Активируется водой и обеспечивает полужесткую, гибкую фиксацию. В отличие от скотчкаста, не приводит к атрофии мышц. Ее проще снимать и можно перемоделировать.

Термопластик, обладающий «рабочей пластической памятью». Он становится видоизменяемым при нагревании до 60-100°С. После остывания до 35-45°С турбокаст пригоден для моделирования в области травмы в течение 5-8 минут. После этого он приобретает окончательную жесткость. При повторном нагревании его можно перемоделировать или сделать из него съемный ортез, который по форме будет идеально подходить к конкретной конечности.
Выводы
- В травмпункте при отсутствии видимого выбора стоит поинтересоваться, какой гипс у них есть в наличии и что лучше для конкретного пациента в данном случае.
- Какой гипс использовать при переломах — решать должен врач. Возможно, будет дана рекомендация на начальном этапе зафиксировать конечность при помощи обычного гипса, а позднее, когда уйдет отек и конечность примет окончательную форму — сменить его на полимерный.
Клиническая хирургия. Национальные руководства. / Под ред. В.С. Савельева, А.И. Кириенко – 2013
Хирургические болезни. Учебгик в 2-х томах / Мерзликин Н.В., Альперович Б.И., Цхай В.Ф. – 2012
Существует ряд факторов, состояний и заболеваний, повышающих риск переломов или других подобных травм. Например, согласно исследованиям, риск переломов у пожилых людей значительно увеличивается в холодный период года. Один из основных методов лечения переломов, независимо от причин, — иммобилизация гипсом.
Каждому врачу и пациенту важно знать возможные осложнения иммобилизации и способы снизить их вероятность. Пациенту следует разъяснить важность профилактического тестирования на иммобилизацию.
История гипса в медицине
Необходимость иммобилизовать перелом или другую травму так, чтобы избежать боли и деформации, обеспечивая при этом хотя бы минимальную подвижность, долгое время была ортопедической проблемой.
В древности для иммобилизации использовали бамбук и деревянные палки, пробовали многие материалы, такие как воск, крахмал, картон, но все закончилось неудачей. Когда гипс впервые был использован в строительстве, хирурги, заметившие его свойства, пришли к идее использовать его в ортопедии.
Первоначально переломы кости ног иммобилизовали в длинном узком деревянном ящике, а промежутки заполняли гипсом. Это было неудобно, поэтому искали альтернативы. Идея использовать гипс в повязках возникла у 4 военных хирургов в 1850 г. С тех пор иммобилизация гипсом широко применяется и по сей день.
Свойства гипса
При увлажнении гипса происходит химическая реакция между водой и сульфатом кальция. Во время нее выделяется тепло и высыхающий гипс затвердевает. Отверждение немодифицированного гипса начинается примерно через 10 минут после смешивания и заканчивается примерно через 45 минут.
Первые 72 часа гипс не полностью сухой, поэтому в этот период пациенты должны быть предельно осторожны. Сухой гипс дает при простукивании звонкий звук, а влажный — глухой.
Самым большим преимуществом гипса является свойство, позволяющее моделировать его форму, адаптированную к конечности. Гипс достаточно прочен, чтобы обеспечить иммобилизацию для заживления. К сожалению, осложнений иммобилизации, таких как неблагоприятное воздействие на кожу, тромбоз глубоких вен (ТГВ), синдром сдавления тканей, отек и другие, можно избежать не всегда.
Воздействие на кожу
Клиническая практика показывает, что даже при длительной иммобилизации гипсом кожа способна достаточно хорошо адаптироваться. Но возможны и осложнения:
- Повреждения кожи. Длительная иммобилизация гипсом делает уязвимой подлежащую кожу. Омертвевшую кожу не удаляют, она может отслоиться или появиться другие осложнения, например, мацерация. Иногда при иммобилизации экзотермическая реакция вызывает ожоги кожи.
- Аллергическая реакция. Аллергия на гипсовую повязку возникает крайне редко. В научной литературе описано несколько клинических случаев аллергического контактного дерматита, вызванного воздействием бензалкония хлорида в гипсовой повязке.
- Язвы. При неправильной технике иммобилизации давление гипса может привести к развитию язвы. Инородные тела, попавшие, например, в результате обездвиживания детей раннего возраста, легко маскируются гипсом и вызывают большее местное давление на кожу, что приводит к образованию раны. Каждого пациента следует предупредить об опасности появления царапин на коже.
Тромбоз глубоких вен
Длительная иммобилизация нижних конечностей гипсом создает риск тромбоза, о котором следует сообщить пациенту. Два независимых исследования показали, что частота ТГВ у взрослых после 3 недель иммобилизации нижней конечности составляла в среднем 15–36%.
Результаты исследований по оценке пользы профилактического лечения низкомолекулярным гепарином довольно неоднозначны.
Тромбоз глубоких вен чаще встречается при иммобилизации нижних конечностей, но также может быть следствием иммобилизации верхних конечностей.
Синдром сдавления тканей
Одно из самых опасных осложнений иммобилизации — синдром сдавления тканей (делится на острый и хронический). Это состояние, при котором повышенное давление в замкнутом пространстве ухудшает кровообращение и функцию тканей. Синдром компрессии тканей может вызвать частичную или полную потерю функции конечностей и даже смерть.
Острый синдром компрессии тканей нижних конечностей встречается у 2–9% пациентов с переломами большеберцовой кости. Симптомы повреждения нервов, такие как парестезия и покалывание, проявляются уже через 30 минут после начала ишемии, а необратимые поражения могут развиться уже через 12 часов.
Диагностировать синдром сдавления тканей сложно. Наиболее частыми симптомами синдрома острого сдавления тканей являются боль, парез, бледность, паралич, высокое внутрикомпарамное давление и ранние признаки, такие как онемение, покалывание и парестезия. Синдром сдавления тканей также может вызывать ишемическую контрактуру Фолькмана. Следует обратить внимание на пациентов с переломами большеберцовой или другой кости, которые жалуются на непропорционально сильную боль.
Синдром сжатия тканей — это критическое повышение давления в определенной иммобилизованной или сжатой части тела, которое приводит к снижению перфузионного давления в тканях. Синдром может развиваться при повышении интерстициального давления в костно-фасциальном отделе.
Перфузия тканей пропорциональна разнице между давлением капиллярной перфузии (KPS) и давлением интерстициальной жидкости. При превышении KPS происходит разрушение капилляров и ишемия мышц и нервов. Аналогичное уменьшение КПС происходит при уменьшении размера отсека, например, из-за внешнего давления.
Отек
Отек мягких тканей, связанный с переломом конечности, обычно проходит в течение 48 часов с момента возникновения травмы, оставляя свободное место в гипсе. Это может привести к большему или меньшему смещению трещины, поэтому важно своевременно замечать и оценивать изменения несоответствия гипса, так как может потребоваться повторная перегипсовка.
Это явление чаще встречается из-за травм нижних конечностей, когда отек часто значительно уменьшается после подъема конечностей. Во избежание осложнений необходимо обеспечить достаточную амортизацию при отеке. Отеки или посинение конечностей могут указывать на снижение оттока венозной крови из-за герметичности гипса.
Другие осложнения
Распространенное хроническое осложнение иммобилизации — болезнь переломов, которая характеризуется остеопоротическими изменениями костей, жесткостью суставов, атрофией мышц, разрушением хрящей и ослаблением связок. Важно оценить адекватность ощущаемой пациентом боли перенесенной травме.
Редкое осложнение внутренней фиксации и наложения гипса — локализованный гипертрихоз.
Когда тело обездвижено, может возникнуть синдром шины, который клинически называется синдромом верхней брыжеечной артерии. Этот синдром обычно возникает в желудочно-кишечном тракте из-за растяжения верхних кровеносных сосудов брыжейки. Наиболее частыми симптомами являются тошнота, рвота, лихорадка и нарушение электролитного баланса. Это осложнение встречается редко.
Как избежать осложнений?
Большинство осложнений можно избежать, соблюдая хорошую технику иммобилизации гипсом. Она включает в себя:
- правильное покрытие травмированного участка;
- корректировку, предотвращение появления морщин;
- поддержание функционального положения суставов;
- предотвращение образования точек давления при формировании шины.
Детей и пациентов с поражениями мягких тканей (включая ожоги), множественными травмами, параличом или парезом, травмой головы или гиперчувствительностью (из-за воздействия лекарственных препаратов, токсикомании или психоза) следует лечить с осторожностью, чтобы избежать синдрома сдавления тканей. Необходимо оценить состояние нервно-сосудистой системы и зафиксировать аномалии.
Об осложнениях гипсовой иммобилизации могут свидетельствовать следующие жалобы: потеря или нарушение ощущений в пораженной конечности, покалывание, невозможность отодвинуть пальцы от места иммобилизации, стойкий отек после подъема, сильная боль, опухшие конечности и другие жалобы.
Помогают снизить риск осложнений регулярные профилактические визиты пациента к врачу, соблюдение инструкций по применению гипсовых шин, знание возможных осложнений и их выявление.
Для прогнозирования неудач гипсовой иммобилизации используются радиологические параметры — индекс гипсовой повязки и индекс зазора.
- Индекс шины — это соотношение между внутренним диаметром гипса на боковой проекции и внутренним диаметром гипса на переднезадней проекции.
- Индекс зазора — это зазор между гипсом и кожей, измеренный как отношение к внутреннему диаметру гипса.
Гипс или другие материалы?
Использование гипса немного уменьшилось с появлением стекловолоконных и полиуретановых лент и шин. Но гипс имеет определенные технические преимущества перед синтетикой, его можно клеить, гипс требует меньшего напряжения. Гипс впитывает жидкости, включая гной, кровь и пот.
Чтобы удалить гипс, даже если пилы для гипса нет рядом, шину можно снять, намочив и размотав повязку или используя простые ручные режущие инструменты.
По сравнению со стекловолокном, гипс труднее поддерживать в присутствии влаги и труднее обеспечивать его чистоту. Производные гипса тяжелее стекловолокна и считаются более ограничительными и менее удобными. Однако при всех своих достоинствах и стоимости гипс остается для иммобилизации в некоторых состояниях материалом первой линии.
Резюме
Гипс до сих пор широко используется для иммобилизации конечностей, так как его можно применять в случае острой и образованной травмы. Важно оценить возможные осложнения, проинформировать пациента, как их избежать, и своевременно их заметить.
Возможные осложнения включают синдром сдавления тканей, ТГВ, поражения кожи (язвы, зуд), отек, остеопоротические изменения костей, жесткость суставов, атрофию мышц, разрушение хрящей, слабость связок и другие.
Важные жалобы пациента включают потерю или нарушение чувствительности в пораженной конечности, покалывание, невозможность вывести пальцы за пределы места иммобилизации, стойкий отек, сильная боль, опухшие конечности, дряблая, потрескавшаяся или натертая кожа.
Источники: Шарма Х., Прабу Д. Парижский гипс: прошлое, настоящее и будущее. J Clin Orthop Trauma. 2013. Коннолли Дж. Безоперационное лечение переломов. В: Bucholz RW, et al. редакторы. 6-е изд. т. 1. Липпинкотт Уильямс и Уилкинс; Филадельфия: 2006. Вонг Д.А., Уотсон А.Б. Аллергический контактный дерматит из-за хлорида бензалкония в гипсе. J. Dermatol. 2001. Ingoe H, et al. Снятие гипсовой повязки ниже колена, носимой в течение 28 месяцев: описание случая. Ingoe et al. Журнал медицинских историй болезни 2011. Jørgensen PS, et al. Низкомолекулярный гепарин (Innohep) в качестве тромбопрофилактики у амбулаторных пациентов с гипсовой повязкой: венографическое контролируемое исследование. Тромб. Res. 2002; Lapidus LJ, et al. Длительная тромбопрофилактика с помощью далтепарина после хирургического лечения разрыва ахиллова сухожилия: рандомизированное плацебо-контролируемое исследование. J. Orthop. Травма. 2007. Halanski M, Noonan KJ. Иммобилизация гипсом и шиной: осложнения. Акад. Orthop. Surg. 2008. Маузер Н. и др. Острый синдром отсека нижних конечностей. Ортопедия. 2013; Малик А.А. и др. Синдром острого компартмента, угрожающий жизни и конечностям, требует неотложной хирургической помощи J. Perioper. Практик. 2009. Американская академия хирургов-ортопедов. Журнал Американской академии хирургов-ортопедов, том 19. Singal R, et al. Синдром верхней брыжеечной артерии: отчет о болезни. N Am J Med Sci. 2010.
Обновлено: 05.06.2023
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Меняем старый гипс на новый!
«Упал, очнулся – гипс» — ситуация неприятная и резко меняющая любые планы. С тяжелым гипсом наперевес не особо разгуляешься. Одна.
Скидки для друзей из социальных сетей!
Эта акция — для наших друзей в «Одноклассниках», «ВКонтакте», «Яндекс.Дзене», YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Бесчастнов Дмитрий Валерьевич
Первая квалификационная категория
Бикбулатов Вадим Рифкатович
Гриценко Евгений Александрович
Первая квалификационная категория
Кириченко Алексей Викторович
Вторая квалификационная категория
Магомедов Курбанмагомед Абдуллаевич
Мы в Telegram и «Одноклассниках»
Преимущества рентгена в нашей клинике
Травмы: диагностика и лечение
«Медицина и высокие технологии», журнал (февраль 2018г.)
Знаменитая фраза из кинофильма «Бриллиантовая рука»: «Шел, поскользнулся, упал…. потерял сознание, очнулся — гипс…» продолжает оставаться актуальной и до сих пор, так как количество пострадавших от травм с каждым годом все увеличивается. Этому способствуют стрессы, ускоренный ритм жизни и развитие опасных видов спорта.
Ежегодно около 20 миллионов жителей России становятся пациентами травмпунктов. Стоит отметить, что современные травмы и повреждения становятся более тяжелыми, и на их восстановление требуется гораздо больше времени и сил.
Для чего нужны травмпункты?
Травматология — одно из старейших направлений в медицине. Ведь еще в древности люди, получив травму во время охоты, войны или неосторожного передвижения, обращались за помощью к врачевателям, костоправам.
В советское время появились бесплатные государственные пункты по оказанию срочной медицинской помощи. Такие травмпункты работали на базе поликлиник или приемных отделений больниц. В травмпунктах врачи-травматологи обследовали пострадавшего человека, оказывали ему первую медицинскую помощь и определяли направление дальнейшей терапии. К сожалению, в те времена не существовало альтернативы и для того, чтобы получить необходимое лечение приходилось отстаивать длинные очереди у кабинета травматолога.
Сейчас появились травмпункты на платной основе, где вам помогут при травмах, отравлениях и других неотложных состояниях (например, таких как укусы собак, клещей, ожоги, обморожения и т.д.).
Травмпункт. Наложение гипса
Травмпункт. Наложение гипса
Травмпункт. Наложение гипса
С какими проблемами чаще всего обращаются в травмпункт?
Переломы
Если кто-то хоть раз ломал руку или ногу, то, наверное, на всю жизнь запомнил, какие неудобства доставляет обычный гипс. Он тяжелый, сильно затрудняет движения, кожа под гипсовой повязкой не дышит, начинает чесаться и зудеть. С таким гипсом очень неудобно принимать водные процедуры (повязка размокает и теряет форму). После снятия гипса при переломе поврежденную руку или ногу приходится длительно возвращать в нормальное состояние.
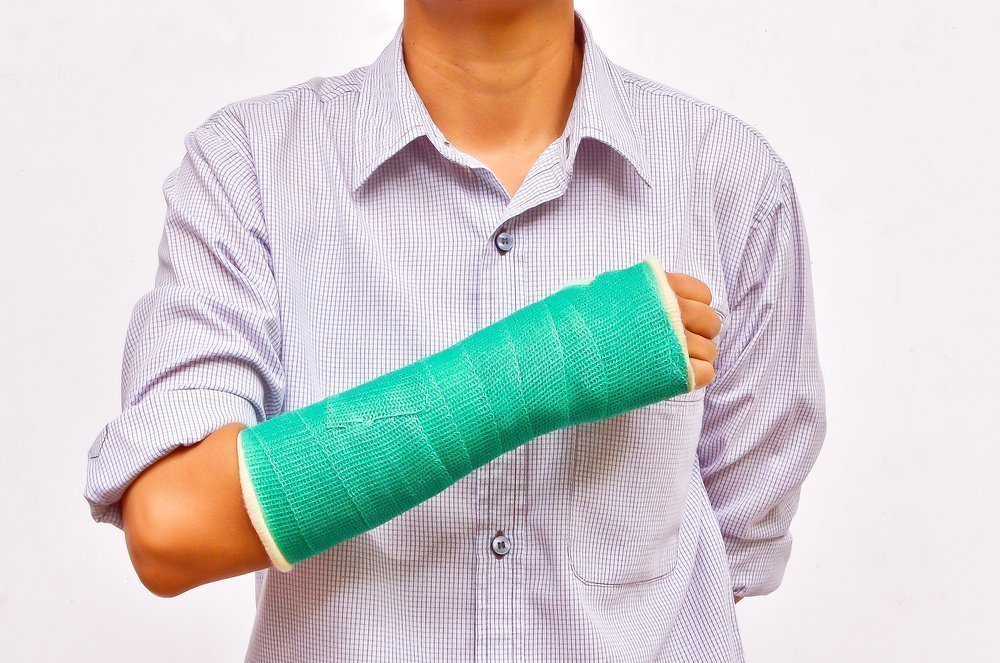
Сегодня на смену гипсу пришли современные полимерные повязки. Пластиковый гипс в 4-5 раз легче обычного. Он более удобен и комфортен при носке, что позволяет пациенту жить нормальной полноценной жизнью.
Какие современные виды гипса применяют при переломах?
Скотчкаст (Scotchcast) — один из самых легких видов пластикового гипса, на ноге он практически не ощущается. Тело в нем дышит. Гипс выпускается в различной цветовой гамме. Недостаток — надевается только со специальным ватно-тряпичным чулком, поэтому мочить его нельзя. Снимается такой гипс только с помощью специального инструмента.
Софткаст — эластичный материал, применяется в послеоперационный период и при вывихах. При появлении отека может растягиваться и принимать новые формы. При переломах эту повязку носят вместе со скотчкастом.
HM-каст — это синтетическая сетка с крупными ячейками. Она очень легкая, но надевать ее нужно только со специальным синтетическим чулком. Применяется в качестве гипса на руку.
Турбокаст — самый распространенный пластиковый гипс, обладающий высокой прочностью. Под этот гипс не надевается ватный чулок, поэтому в турбокасте можно принимать водные процедуры. Еще один плюс — этот материал обладает рабочей памятью, поэтому его можно нагревать и применять многократно. Гипсовая повязка из турбокаста эстетично выглядит и удобна в применении (возможна ее гигиеническая обработка с помощью мыльного раствора).
Не терпите старый неудобный гипс! В нашей клинике можно заменить старый гипс на современную легкую повязку из турбокаста. Периодически у нас проводится акция, позволяющая поменять при переломах старый гипс на новый со скидкой.
Рана — это повреждение ткани или органа, сопровождающееся нарушением целостности покровов слизистых или кожи. Именно эти повреждения являются распространенной причиной обращения в травмпункты.
Раны могут быть резанные, колотые, рваные, укушенные, рубленные, огнестрельные. По отношению к полостям человеческого тела — проникающие (открытые раны) или непроникающие (закрытые).
В зависимости от наличия инфекции раны могут быть инфицированными (гнойные раны) или без признаков гноя. Кровь может выделяться в полость тела (внутреннее кровотечение) и наружу (наружное кровотечение).
Основные признаки раны — боль, кровотечение и расхождение краев. Серьезные раны с обширными повреждениями и большой потерей крови могут вызвать у человека травматический шок и даже привести к летальному исходу.
Диагностика и лечение ран
В случае поверхностных, небольших ран диагноз ставится на основе клинической картины. При глубоких ранах, затрагивающих большую поверхность, применяются рентген-исследование, лапароскопия, УЗИ. В некоторых случаях может понадобиться консультация сосудистого хирурга или нейрохирурга.
В травмпункте проводится обработка небольших поверхностных травм. Технология лечения раны зависит от ее размера, глубины, наличия инфекции и т.д.
В первые сутки после травмирования (и при отсутствии воспаления) проводят первичную хирургическую обработку раны, которая включает в себя промывание раны, удаление инородных тел и сгустков крови, иссечение и ушивание полости раны со вставлением дренажа. Если поврежденная часть хорошо снабжается кровью, края раны не раздавлены и хорошо соединены друг с другом, то примерно через неделю происходит заживление раны с образованием розового рубца.
Старые раны ушиванию не подлежат. Лечение происходит с помощью наложения повязки. При возникновении гноя осуществляется дренирование раны. Заживление раны происходит примерно через 2 недели. При необходимости врач может посоветовать оптимальное средство для заживления ран, которым можно будет пользоваться дома.
При значительном повреждении тканей может применяться пластика перемещенным или свободным кожным лоскутом.
Перевязка раны играет особую роль в лечении всех видов повреждений. В зависимости от показаний врач может применять различные виды перевязок (защитная повязка, лекарственная, гемостатическая, окклюзионная и т.д.)
Рассечение
Рассечение — травмирование кожного покрова, которое приводит к расхождению нижних тканей и слоев. Рассечение может появиться в любом месте, но особенно часто страдает лицо.
Сильное рассечение брови может оставить на нем отпечаток в виде рубца или шрама!
Рассечение губы также может доставить много неприятностей. При данном рассечении пострадавший испытывает боль при артикуляции, рана кровоточит.
Если у вас обнаружилось рассечение, постарайтесь обработать рану на губе антисептиком, приложите лед на место имеющегося отека, и применяйте специальные ранозаживляющие мази. При тяжелой травме губы обратитесь за помощью в травмпункт. После необходимого обследования и осмотра специалистами вам назначат адекватное лечение, возможно, это будет оперативное вмешательство. Не стоит бояться операции при рассечении губы, она проходит быстро и эффективно, и скоро от вашей раны не останется и следа.
Наложение укороченной гипсовой повязки на руку
Короткая гипсовая повязка на руку накладывается от дистальной части ладонных складок до проксимальной трети предплечья и предназначена для иммобилизации запястья и дистальной части предплечья.
Показания
Определенные переломы и/или вывихи запястной кости (например, вывих полулунной кости/перилунарный вывих, перелом гороховидной кости)
Переломы II–V пястных костей
Противопоказания
Переломы проксимального или среднего отделов предплечья (требуют иммобилизации, включая локтевой сустав)
Травмы, которые могут продолжать отекать после нанесения гипсовой повязки
Переломы, которые требуют оперативного лечения и должны быть временно иммобилизованы с помощью шины
Осложнения
Термическая травма (вызванная экзотермической реакцией затвердевания гипса или стекловолокна)
Нарушение кровообращения и/или нервной проводимости
Оборудование
Перевязочный материал в рулонах
Гипсовый или стекловолоконный иммобилизирующий материал* шириной 7,5–10 см (3–4 дюйма)
Теплая вода и ведро или другой контейнер
* Оба материала одинаково эффективны. Выбор зависит от доступности и предпочтений пользователя. Длина и ширина материалов зависят от иммобилизируемой части тела.
Положение пациента при проведении процедуры
Пациент должен быть в такой позе, чтобы оператор имел соответствующий доступ к пострадавшей конечности.
Пациент сидит, локоть находится на твердой плоской поверхности.
Во время наложения гипсовой повязки локоть необходимо согнуть под углом 90°.
Запястье должно быть иммобилизовано в нейтральном положении (разгибание примерно на 20°).
Пошаговое описание методики
Наденьте трикотажный чулок, чтобы закрыть область (например, приблизительно на 5–10 см) проксимальнее и дистальнее области, на которую будет накладываться гипсовая повязка. По завершению, гипсовая повязка должна охватывать область от места немного проксимальнее пястно-фаланговых суставов дистальной части ладонной складки до места соединения средней и проксимальной третей предплечья.
Наложите несколько слоев повязки (как правило, 4).
Оберните бинт циркулярно, в направлении от дистального конца к проксимальному, покрывая область, на которую будет накладываться гипсовая повязка. Перекройте нижележащий слой на половину ширины бинта.
Наносите материал на кожу плотно, без зазоров, но не настолько плотно, чтобы нарушить кровообращение.
При необходимости разгладьте подкладку, чтобы избежать выступов и уплотнений. Для разглаживания набухания оторвите часть прокладки в области складок.
Рассмотрите возможность дополнительной прокладки на костных выступах.
Погрузите гипсовый материал в теплую воду.
Аккуратно удалите (но не отжимайте) излишки воды из гипсового материала.
Наносят гипсовый материал по окружности от места немного проксимальнее пястно-фаланговых суставов до дистальной трети предплечья, перекрывая нижележащий слой на половину ширины гипсового бинта. Оставьте около 2,5 см (1 дюйма) прокладки и трикотажа за краем гипса.
Для обеспечения адекватной иммобилизации наложите от 4 до 6 слоев гипса (обычно). Каждым слоем перекрывают нижележащий на половину его ширины, на это понадобится 2–3 обматывания.
Для стекловолокна обычно достаточно от 2 до 4 слоев (следуйте конкретным для данного продукта инструкциям по применению).
Разгладьте материал для шинирования, чтобы заполнить промежутки в гипсе и придать контуры руки. Для предотвращения формирования неровностей, которые предрасполагают пациентов к образованию пролежней, используйте ладони, а не кончики пальцев.
Разверните трикотажную подкладку, прежде чем добавить последний слой литейного материала. Отверните дополнительные слои трикотажа и ватной подкладки у внешних краев гипсовой повязки, чтобы покрыть необработанные края шинирующего материала и сгладить их; закрепите трикотаж под гипсом.
Следует проверить наличие дистальных сосудисто-нервных нарушений (например, наполнение капилляров, чувствительность и двигательную функцию дистальной части).
Держите запястье в нейтральном положении, пока гипсовый материал не затвердеет достаточно, обычно в течение 10–15 минут.
Последующий уход
Назначьте или рекомендуйте последующее врачебное наблюдение.
Предоставьте устные и письменные инструкции.
Посоветуйте пациенту содержать гипс чистым и сухим.
Проинструктируйте пациентов, чтобы они не вставляли какие-либо предметы между кожей и гипсовой повязкой и не разрезали гипсовую повязку.
Попросите пациента следить за осложнениями, такими как усиление боли, парестезии/онемение и изменение цвета пальцев.
Объясните пациенту, что необходимо обратиться за посторонней помощью, если боль купируется с помощью пероральных препаратов в домашних условиях.
Предупреждения и распространенные ошибки
Слишком тугое наложение марлевой повязки может привести к развитию компартмент-синдрома.
С целью минимизации давления рассмотрите возможность применения дополнительной подкладки над шиловидными отростками лучевой и локтевой костей.
Убедитесь, что запястье иммобилизовано в нейтральном положении (разгибание примерно на 20°).
Советы и рекомендации
Пястно-фаланговые суставы должны оставаться свободными.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Гипс при переломе
Гипсовые повязки широко используются при лечении ортопедических заболеваний и переломов костей верхних и нижних конечностей. Их применяют, чтобы обездвижить поврежденную часть тела и разместить кости в правильном положении. Для успешного лечения переломов необходима полная иммобилизация сопоставленных отломков до тех пор, пока не образуется костная мозоль. Если не обеспечить плотную фиксацию, это может привести к неправильному срастанию кости, усилению боли и отечности, вплоть до полной дисфункции конечности. В процессе лечения гипсовую повязку несколько раз меняют. Гипс, наложенный сразу после репозиции перелома, по мере спадения отека перестает обеспечивать необходимую фиксацию отломков. Поэтому через 2–3 недели его меняют на циркулярную повязку.
Из чего состоят гипсовые лонгеты?
Повязки представляют собой хлопчатобумажное полотно, пропитанное декстрозой или крахмалом. Для придания жесткости добавляют полугидрат сульфата кальция, который взаимодействует с водой и выделяет большое количество тепла. Гипсовые повязки накладываются во влажном состоянии и затвердевают по мере высыхания. Скорость застывания можно регулировать с помощью разных добавок и изменения температуры. Например, хлорид натрия замедляет процесс, а квасцы, наоборот, ускоряют его. В теплой воде гипс застывает быстрее, в холодной ― медленнее.
Показания и противопоказания к наложению гипсовой повязки
Гипсовые бинты используются для лечения простых переломов:
- плеча;
- кисти;
- предплечья;
- стопы;
- лодыжек;
- большеберцовой кости.
Гипсовые повязки активно применяются в травматологии после выполнения нестабильного остеосинтеза, а также в детской ортопедии.
Однако их нельзя накладывать, если на коже имеются инфекционные очаги:
- флегмоны;
- гнойные отеки;
- гангрена и иные анаэробные инфекции.
Гипсовая повязка противопоказана также при ишемических патологиях травмированной конечности. Пожилым пациентам не накладывают гипс большого размера (торакобрахиальный, кокситный, Дезо).
Способы наложения гипсовой повязки
Врач предварительно готовит все необходимые материалы и оборудование:
- 2–4 рулона марлевых бинтов 150 мм;
- 8–9 рулонов гипсовых повязок шириной 150 мм;
- емкость с водой;
- ножницы и нож для разрезания влажного гипса;
- опору для поддержки травмированной конечности.
Во время лечения перелома пациент нуждается в облегчении боли и расслаблении мышц. Это может быть анестезия плюс седация. Чаще всего используется препарат местного действия.
Врач располагает и удерживает конечность в среднефизиологическое положении, при котором части кости находятся друг напротив друга, и создается баланс тонуса противоположных групп мышц. Затем специалист накладывает гипсовую повязку.
При лечении ортопедических заболеваний кожу сначала защищают подкладочным материалом из ваты, чтобы не допустить прямого контакта с гипсом и сдавливания суставов. В травматологии используются бесподкладочные повязки, дающие более надежную фиксацию. Однако в этих случаях вокруг кожи плотно оборачивают марлевый бинт.
Затем гипсовые повязки смачивают в теплой воде. Они готовы к наложению, когда полностью прекращается выделение пузырьков воздуха. После этого ассистент послойно размещает вокруг конечности бинты и лонгеты, не допуская образования складок. Туры кладутся без натяжения, чтобы последующий ход бинта наполовину перекрывал предыдущий.
Чтобы гипсовая повязка приобрела нужную прочность, принято накладывать определенное количество слоев:
- на плечо и предплечье — 4–6;
- лучезапястный сустав — 8–12;
- локтевой — 12–18;
- плечевой — 16–24;
- бедро и голень — 6–8;
- голеностоп — 12–16;
- колено — 18–24;
- тазобедренный сустав — 24–32.
Для надежной иммобилизации кости гипсовой повязкой фиксируются 2–3 смежных сустава. Пальцы оставляют свободными, чтобы следить за кровоснабжением конечности.
Чтобы гипсовая повязка равномерно прилегала к конечности, после 3 слоя выполняют моделирование. Гипс приглаживают по всем контурам и выступам. При последних турах бинта выступающую часть подкладочного слоя заворачивают на гипс и тщательно заглаживают. Материал обычно начинает затвердевать в течение 10–15 минут, хотя для полного высыхания требуется гораздо больше времени. Важно быть очень осторожным с гипсовой повязкой в течение первых 24–48 часов, пока она полностью не застынет. На нее наносят информацию с датами травмы, наложения бинта и предполагаемого снятия.
Рентгеновский контроль после гипсования следует отложить до тех пор, пока повязка не станет достаточно сухой. Обследование показывает, в правильном ли положении срастаются кости, или же произошло смещение.
Возможные осложнения
В течение всего срока лечения пациент должен периодически наблюдаться у врача, чтобы не допустить развития ишемических расстройств конечности. Чаще всего они возникают в первые сутки после наложения гипса.
Перелом сопровождается гематомой и отеком мягких тканей. Для купирования этих симптомов рекомендуется придать конечности возвышенное положение и приложить холод. Однако если отек достигнет значительных размеров, он может спровоцировать ишемию, которая проявляется сильной болью и нарушением кровоснабжения.
Если это состояние не проходит через 6–8 часов, начинается рубцовое перерождение сухожилий и мышечной ткани. Длительные ишемии сопровождаются некротическими изменениями в поверхностных и глубоких слоях конечности. Для устранения серьезных осложнений потребуется многоэтапное оперативное лечение. Во многих случаях длительные ишемии становятся причиной инвалидности пациента.
Еще одним осложнением являются пролежни. Это повреждения кожи, возникающие из-за сдавливания конечности гипсовой повязкой. Пациенты жалуются на сильные боли и дискомфорт. Во избежание образования пролежней используют подкладочный материал или бинт, однако он может смещаться.
Когда накладывают лонгеты?
Широкие многослойные гипсовые повязки нашли применение в лечении переломов верхних и нижних конечностей. Они охватывает конечность на 2/3 окружности и обеспечивают достаточную иммобилизацию кости, но при этом не закрывают полностью мягкие ткани. Лонгеты легче накладывать. К тому же, они дают пациенту больший комфорт, поскольку к конечности можно приложить холод для снятия отека.
При наложении лангеты хирург производит репозицию перелома, техника которой определяется характером смещения отломков. Кожа пациента предварительно не обрабатывается, не покрывается и не бреется. Гипс тщательно моделируется, плавно, без давления, так чтобы лонгета повторяла контуры конечности. Края отгибаются наружу на 0,5–1 см, чтобы они не давили на мягкие ткани.
Однако лонгеты не дают необходимую стабильность конечности в тех случаях, где требуется очень надежная фиксация. Поэтому их применение ограничено. С недавнего времени в медицинской практике используются легкие пластиковые лонгеты, которые можно смачивать водой. Обычно их надевают вместо повторного наложения гипса.
Контроль за гипсовой повязкой
Как правило, гипс накладывается на срок от 6 до 8 недель, хотя это может быть больше или меньше в зависимости от тяжести и локализации травмы. Переломы большеберцовой кости обычно требуют от 3 до 5 месяцев для полного заживления.
Необходимо в течение всего периода лечения сохранять гипсовую повязку полностью сухой. Для этого можно использовать специальные чехлы. Нельзя давить на гипс, так как это может привести к трещинам и деформации. Не стоит также чесать кожу под гипсом. Это может вызвать микрораны эпидермиса и их инфицирование .
Если гипсовая повязка ослабевает, ее следует снять и заменить новой. В процессе повторного накладывания бинтов врач проверяет, насколько правильно срастаются кости.
Несущую опору для загипсованной конечности следует поддерживать в течение 2–4 недель в зависимости от типа перелома. Затем можно давать постепенную частичную нагрузку на мышцы и увеличить ее до полной нагрузки примерно на 6 недель.
В зависимости от типа перелома следует рассмотреть возможность перехода от полного гипсования к ношению лонгеты.
Гипсовая повязка снимается с помощью специализированных ножниц, ножей и пилок. После удаления гипса конечность моется и вытирается насухо. Если на коже есть раздражения, их обрабатывают антисептическим раствором.
Как только гипсовая повязка будет снята, вы заметите, что часть тела, которая была загипсована, выглядит меньше и бледнее. Это нормальное явление, связанное со снижением тонуса мышц и недостатком ультрафиолета для кожи. Вам должна быть назначена программа реабилитации, которая поможет восстановить мышечную силу.
Почему стоит обратиться к нам
Наложение гипсовых повязок выполняют специалисты с практическим опытом не менее 15 лет
Возможно ли и как наложить гипс в домашних условиях на руку или ногу?
Если нет возможности обратиться к врачу за медицинской помощью при переломе гипсование выполняется в домашних условиях. Правильно наложенный гипс облегчит боль близкого человека, убережет рану от возможного осложнения и позволит без ущерба для здоровья отсрочить визит к доктору. Чтобы избежать ошибок при наложении гипсовой повязки, достаточно правильно выбрать материалы и следовать определенным правилам.
Как наложить гипс без помощи врача?
Для наложения гипса в домашних условиях необходимы следующие материалы:
- медицинский гипс в форме порошка,
- ножницы,
- бинты, марли различных размеров, вата,
- теплая вода в небольшом тазике.
Гипсовый порошок добавляют к воде в пропорции 1:1. После размешивания проверяют скорость затвердения массы. Качество гипса будет оптимальным при формировании твердой массы в течение 6 минут без образования крошек.
Широкий бинт или марлю раскатывают в один слой и втирают в них гипсовый раствор. Затем перевязочный материал в несколько слоев сворачивают и помещают в готовый раствор с температурой чуть выше человеческого тела.
Когда ткань полностью пропитается, ее слегка отжимают. Теперь повязка полностью готова к использованию.
Как наложить гипс на руку?
При переломах верхних конечностей пострадавший должен занять устойчивое положение. Повязка не сдавливает кожу, но в то же время она должна плотно прилегать по всей поверхности.
Правила наложения гипса на руку:
1) гипсовая повязка накладывается так, чтобы один край закрывался каждым последующим;
2) своевременно расправляются образующиеся складки;
3) костные выступы уравниваются с помощью слоя ваты;
4) бинтуется не только область перелома, но также и прилегающие области;
5) высыхание занимает около 25 минут, в течение которых конечность полностью обездвижена;
6) не допускается, чтобы рука, пальцы приобрели синюшный оттенок, нужно не сдавливать их.
После наложения гипс не должен вызывать дискомфорта. Края гипсовой повязки после высыхания можно обрезать, чтобы не создавать неудобств пострадавшему.
Как наложить гипс на ногу?
При гипсовании ног используются те же правила, что и для рук. Перед наложением гипса нужно вымыть ноги, избегать попадания грязи. Повязка с гипсовым составом может быть циркулярной, если накладывается на коленный сустав. Такой тип повязки используется для открытых ран, когда небольшой участок остается видимым.
Теперь вам известно, как наложить гипс в домашних условиях, однако лучше заранее потренироваться, чтобы появился навык.
Учредитель: общество с ограниченной ответственностью «Шкулёв Медиа Холдинг»
И.О. главного редактора: Юлия Владимировна Серикова
Copyright (с) ООО «Шкулёв Медиа Холдинг», 2022.
Любое воспроизведение материалов сайта без разрешения редакции воспрещается.
Контактные данные для государственных органов (в том числе, для Роскомнадзора):
Как накладывать гипс
Гипсовая повязка – это жесткая круговая многослойная композитная повязка, предназначенная для иммобилизации части тела, как правило, конечности.
Гипсовые повязки, как правило, состоят из мягкого тканевого рукава на коже, поверх которого помещается слой мягкой подкладки, за которым следует несколько тонких слоев из гибких полос гипсового или стекловолоконного бинта, которые быстро затвердевают в результате химической реакции. Подобный материал используется для изготовления шин, которые отличаются главным образом тем, что гипс или стекловолокно не имеют кругового направления.
Показания
Противопоказания
Острые переломы или вывихи с риском дальнейшего отека, который может вызвать ишемию после наложения круговой гипсовой повязки
Осложнения
Термическая травма (вызванная экзотермической реакцией затвердевания гипса или стекловолокна)
Нарушение кровообращения и/или нервной проводимости
Оборудование
Перевязочный материал в рулонах
Гипсовый или стекловолоконный иммобилизирующий материал*
Теплая вода и ведро или другой контейнер
* Оба материала одинаково эффективны. Выбор зависит от доступности и предпочтений пользователя. Длина и ширина материалов зависят от иммобилизируемой части тела.
Положение пациента при проведении процедуры
Пациент должен быть в такой позе, чтобы оператор имел соответствующий доступ к пострадавшей конечности.
Конечность необходимо расположить в уместном для конкретного вида травмы анатомическом положении.
Пошаговое описание методики
Выберите трикотажный чулок соответствующей ширины; он должен быть облегающим, но не настолько плотным, чтобы нарушать кровообращение.
Наденьте его так, чтобы закрыть область (например, приблизительно на 5–10 см) проксимальнее и дистальнее предполагаемой длины гипсовой шины.
Наложите несколько слоев повязки (как правило, 4).
Оберните бинт циркулярно, в направлении от дистального конца к проксимальному, покрывая область, на которую будет накладываться гипсовая повязка. Перекройте нижележащий слой на половину ширины бинта.
Накладывайте повязку на кожу плотно, без зазоров, но не настолько плотно, чтобы нарушить кровообращение.
Покройте повязкой немного больший (примерно на 3–5 см) участок конечности, чем будет предполагаемая длина гипса или стекловолокна.
При необходимости разгладьте подкладку, чтобы избежать выступов и уплотнений. Для разглаживания набухания оторвите часть прокладки в области складок.
Наложите отдельные (но не вокруг конечности) полосы бинта над костными выступами и вокруг них.
Погрузите гипсовый материал в теплую воду.
Аккуратно удалите излишки воды из гипсового материала. Не отжимайте гипсовую массу.
Наносят гипс по окружности от дистального к проксимальному концу, перекрывая нижележащий слой на половину ширины гипсового бинта.
Используйте 4–6 слоев гипса (как правило) или 2–4 слоя фибергласа, чтобы обеспечить достаточную прочность гипсовой повязки.
Разгладьте материал для шинирования, чтобы заполнить промежутки в гипсе, соединить слои и придать ему контуры конечности. Для предотвращения формирования неровностей, которые предрасполагают пациентов к образованию пролежней, используйте ладони, а не кончики пальцев.
Разверните трикотажную подкладку, прежде чем добавить последний слой литейного материала. Отверните дополнительные слои трикотажа и ватной подкладки у внешних краев гипсовой повязки, чтобы покрыть необработанные края шинирующего материала и сгладить их; закрепите трикотаж под гипсом.
Удерживайте часть тела в желаемом положении до тех пор, пока гипсовый материал не затвердеет достаточно, обычно в течение 10–15 минут.
Необходимо проверить состояние сосудистых дистальных отделов (например, наполнение капилляров и чувствительность дистальных отделов) и двигательную функцию.
Последующий уход
Определите функциональное состояние (например, нагрузку на нижнюю конечность или использование верхней конечности).
Назначьте или рекомендуйте последующее врачебное наблюдение.
Предоставьте устные и письменные инструкции.
Посоветуйте пациенту содержать гипс чистым и сухим.
Проинструктируйте пациента, чтобы он не вставлял какие-либо предметы между кожей и гипсовой повязкой и не разрезал гипсовую повязку.
Попросите пациента следить за осложнениями, такими как усиление боли, парестезии/онемение и изменение цвета пальцев.
Объясните пациенту, что необходимо обратиться за посторонней помощью, если боль купируется с помощью пероральных препаратов в домашних условиях.
Предупреждения и распространенные ошибки
Поскольку отек разрешается в течение недели или двух после наложения гипсовой повязки, репонированные переломы рискуют сместиться; следует обеспечить тщательное последующее наблюдение.
Слишком тугое наложение марлевой повязки может привести к развитию компартмент-синдрома.
Недостаточное разглаживание гипса будет препятствовать правильному склеиванию слоев, создавая слабую гипсовую повязку.
Неправильное положение сустава во время иммобилизации может вызвать контрактуры.
Советы и рекомендации
Использование более холодной воды увеличивает время, необходимое для затвердевания шинирующего материала, что дает медицинскому работнику больше времени для формирования гипсовой повязки.
Рассмотрите возможность добавления дополнительной прокладки поверх костных выступов, чтобы минимизировать риск пролежней.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Читайте также:
- Топография семявыносящего протока. Тазовый отдел семявыносяшего протока.
- Гроздевидная гемангиома сетчатки
- Дифференциация полов в раннем онтогенезе. Механизм дифференциации полов.
- Дифференциация одностороннего экзофтальма. Экзофтальм при псевдотуморе
- Серотонин. Функции серотонина при воспалении бронхов.
Гипсовая повязка — это плотное фиксирующее приспособление, полностью обездвиживающее поврежденную часть тела. Гипс накладывают при переломе кости, разрыве сухожилий, связок, повреждении других тканей. Целью наложения такой повязки является сведение концов сломанной кости и разорванной ткани, их фиксация в максимально естественном прямом положении. Это помогает скорейшему заживлению раны, уменьшает отек, частично снимает боль.
Носить гипс приходится длительное время, что зависит от типа и тяжести повреждения. При должном уходе гипс можно не снимать несколько недель. Однако бывают случаи, когда его приходится менять. Например, при отеке места травмы в первые дни может потребоваться регулирование гипсовой повязки. При сильном отеке она будет слишком давить, а после того как отек полностью спадет, повязка может оказаться слишком свободной.
Особенности гипсовых повязок и шин
При любой травме, связанной с переломами костей, повреждениями связок, сухожилий, пациент испытывает боль. Ограничение подвижности травмированного участка тела помогает снизить эту боль. Она с каждым днем должна уменьшаться.
Для фиксации мы используем гипсовые повязки или шины. Первый вариант является индивидуальным, накладывается врачом на место травмы, полностью закрывая его. Снять такую повязку может только врач в клинике. В качестве материала используется состав с содержанием гипса или стекловолокно.
Шины являются облегченным вариантом гипсовой повязки. Полностью они поврежденный участок не покрывают. Шина состоит из двух жестких поверхностей, соединенных эластичным материалом для удержания их на месте. Шина легко снимается, регулируется по размеру. Существует множество моделей шин разных размеров и форм для всех видов травм. Они бывают стандартными или могут быть изготовлены в индивидуальном порядке.
Поскольку шина является съемным изделием, то уход за ней достаточно прост. Гораздо сложнее тем, кому приходится по несколько недель носить гипсовую повязку, поэтому дальше речь пойдет именно о них.
Уход за гипсом
Гипсовую повязку нельзя мочить. Поэтому пациентам с такой повязкой запрещено посещение бани, купание в бассейне, водоеме. Перед принятием душа следует позаботиться о сохранении повязки в сухости. Ее надо накрыть полиэтиленовой пленкой и надежно зафиксировать резинками. В аптеке можно приобрести специальный водонепроницаемый чехол для таких целей. При случайном намокании повязку можно высушить слабой струей воздуха из фена.
Гипс достаточно гигроскопичен и легко разрушается от влаги. Оберегать повязку от воды и других жидкостей нужно не только во время гигиенических процедур. Например, ребенок с гипсом на ноге или руке становится более беспомощным и неловким. Он может пролить на повязку сок, или на нее могут попасть капли мочи. Родители должны помогать детям справляться с бытовыми и личными делами, малышам можно надеть памперсы, мягкое судно. Отдельные гигиенические процедуры можно заменить использованием влажных салфеток.
Белая гипсовая поверхность достаточно легко пачкается. Грязные пятна можно почистить обычным ластиком или протереть сильно выжатой, минимально влажной тряпочкой. Для защиты от загрязнения можно намотать поверх гипса обычный бинт, который можно менять по мере надобности. Также можно использовать эластичный бинт, который можно постирать и использовать вновь.
Со временем хрупкий гипс начинает понемногу растрескиваться и крошиться. Если вы не хотите часто убирать квартиру, то использование чехла или бинтов поверх гипса будут весьма разумным решением. Особое внимание при накладывании бинта обратите на края повязки. Ее кромку даже можно дополнительно обложить ватой. Это нужно, чтобы внутрь не попали крошки отколовшегося гипса, они могут вызвать зуд, дискомфорт, боль.
Если больной выходит на улицу, стоит подумать о том, чтобы загипсованная конечность не замерзла в холодную погоду. Гипс можно укутать шерстяным платком, шалью.
Прием ведут врачи-травматологи
Бурмакин Денис Иванович — заместитель директора по медицинской части, врач травматолог-ортопед. Большой опыт работы в неотложной травматологии, детской ортопедии, реабилитации после травм.
Приём врача от 1700 ₽
Брюханов Анатолий Валентинович — врач микрохирург.
Приём врача от 2200 ₽
Брюханов Владимир Иннокентьевич — врач травматолог-ортопед, высшая квалификационная категория, заслуженный врач РФ, стаж работы более 35 лет.
Приём врача от 2500 ₽
Зотов Вячеслав Викторович — врач травматолог-ортопед.
Приём врача от 1700 ₽
Климов Владимир Александрович — врач травматолог-ортопед. Оперирующий травматолог-ортопед.
Приём врача от 1700 ₽
Поспелов Юрий Владимирович — врач травматолог-ортопед.
Приём врача от 1700 ₽
Щербович Дмитрий Анатольевич — врач травматолог-ортопед, мануальный терапевт, физиотерапевт, первая врачебная категория, стаж работы 13 лет. Заведующий отделением реабилитации.
Приём врача от 1700 ₽
На что обратить внимание пациентам
Больному с загипсованной конечностью необходимо тщательно следить за цветом пальцев на ней. Слишком тугая повязка может стать причиной нарушения кровоснабжения тканей. Если пальцы на больной руке, ноге побледнели или стали синюшными, нужно незамедлительно обратиться к врачу. Во избежание сдавливания гипсование осуществляется не слишком туго. Человек сам должен сказать накладывающему гипс специалисту, если чувствует, что повязка сильно жмет. Правильно наложенная повязка не сковывает движение пальцами, больной должен свободно ими двигать.
Гипс обладает высокой теплопроводностью. Это свойство дает возможность контролировать состояние конечности под повязкой. Если человек заметил, что какое-то конкретное место длительное время остается чересчур горячим, это может говорить о начале воспалительного процесса.
Гигроскопичность гипса также может быть полезна. В случае появления на его поверхности пятен можно предположить, что на данном участке началось кровотечение или гнойный процесс. Во всех перечисленных случаях мы советуем сразу же обратиться в клинику.
Специалисты многопрофильного медицинского центра КИТ рекомендуют больным с загипсованными конечностями соблюдать следующие правила:
- Уделяйте особое внимание состоянию кожи на краю повязки. Поддерживайте кожу в чистоте, слегка увлажняйте ее, пользуйтесь кремами или гелями, чтобы избежать раздражения. Наносить косметические средства внутрь повязки не рекомендуется.
- При зуде под гипсовой повязкой не пользуйтесь подручными средствами для того, чтобы почесать кожу. Даже сильный поток воздуха из вентилятора, направленный под край повязки может нанести вред вашей ране. Узнайте у доктора, как справляться с зудом.
- При наложении гипса пальцы конечности всегда оставляют открытыми. Чаще шевелите ими для улучшения циркуляции крови.
- При необходимости можете прикладывать к гипсу лед на 20-30 мин. Следите, чтобы пакет со льдом был абсолютно сухим.
- Если вы чувствуете дискомфорт, боль, посоветуйтесь с врачом по поводу приема безрецептурных или рецептурных средств для облегчения состояния.
- При появлении онемения, неприятного запаха изнутри повязки, кровотечении, усилении боли в конечности, а также при перемещении боли на новый участок тела обязательно обратитесь в клинику.
- Не стоит отламывать от повязки части, это лишь повысит вероятность появления новых надломов. Если край гипса стал неровным и вы ощущаете дискомфорт, положите внутрь кусок ваты, салфетку, пластырь.
- Не наступайте на загипсованную стопу или ногу, пока доктор не разрешит это делать. Гипс не настолько прочен, чтобы выдержать вес вашего тела, повязка может просто сломаться.
Снять шину можно самостоятельно, но только после разрешения врача. Чтобы снять гипсовую повязку, придется обратиться в клинику. Мы используем для удаления гипса специальные ножницы, с помощью которых можно безопасно и безболезненно прорезать верхний слой. Самостоятельные манипуляции могут привести к повреждению кожи, сосудов, повторному травмированию перелома или растяжения.