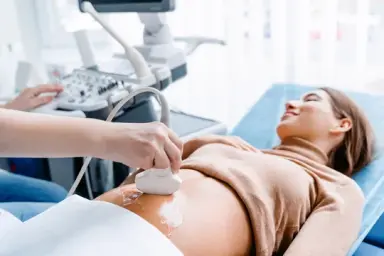
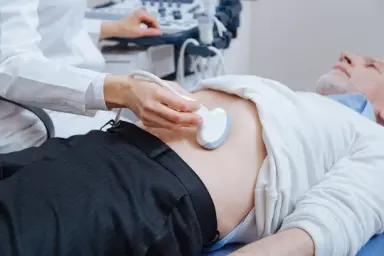
Биопсия — самый «близкий к телу» метод диагностики. От пациента отщипывают кусочек и изучают под микроскопом. В воображении некоторых пациентов биопсия приравнивается чуть ли не к хирургической операции. Это не так, хотя и то, и другое может проводиться одновременно. Что же такое биопсия, какая она бывает и для чего проводится, рассказывает MedAboutMe.
Что такое биопсия в медицине?
Биопсия — это метод анализа тканей человеческого организма. Суть его очень проста: взять образец органа (биоптат), извлечь его из организма и внимательно рассмотреть. Собственно, сам термин это и означает в переводе с греческого: bios — живой и opsis — наблюдение при помощи глаз, то есть, визуальное исследование живой ткани.
История биопсии начинается с имени арабского врача Альбукасиса, которого называют мусульманским отцом хирургии — он же Абу аль-Касим Аль-Захрави. Именно он впервые использовал полую иглу, чтобы получить образец тканей зоба щитовидной железы и впоследствии исследовать его. Долгое время врачи делали биопсию, скорее, случайно, чем намеренно. Но в конце XIX века все изменилось. Технологии исследования тканей при помощи микроскопа и возможности взятия образцов развились достаточно — и медицина получила новый метод.
В России первую диагностику при помощи биопсии провел в 1875 году доктор М.М. Руднев. В 1878 году немецкие ученые описали исследование образца шейки матки. А в 1879 году парижский дерматолог Эрнест Анри Бенье, который проводил научные изыскания в области болезней кожи, ввел термин «биопсия», обозначив им процедуру взятия образцов тканей.
Следует понимать, что биопсия — это инвазивный метод, то есть, при этом совершается проникновение в тело человека. И это травматичный метод, приводящий хоть и к минимальным, но повреждениям тканей. Поэтому врачи назначают биопсию тогда, когда без нее не обойтись. Просто так данный метод никогда не используется.
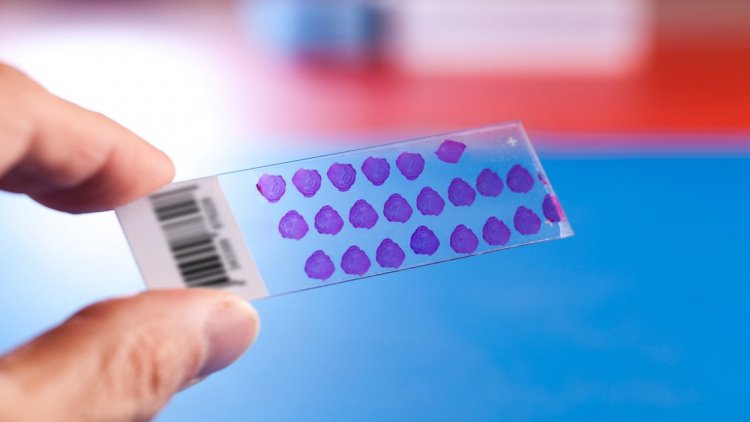
Итак, биопсия позволяет получить образец клеток или тканей. Его можно изучать на клеточном уровне, то есть, исследуется состояние отдельных клеток и их компонентов — цитологическое исследование, для которого может использоваться световой или более мощный, электронный микроскоп. А можно при помощи светового микроскопа анализировать срез ткани — при многих заболеваниях изменения происходят в структуре ткани органа. Иногда при проведении гистологического анализа требуется предварительная обработка образцов специальными растворами — их окрашивание или иная подготовка для диагностики.
В зависимости от того, какой метод предполагается использовать, биопсия проводится разными путями.
Как получить образец для исследования при биопсии?
Для цитологического исследования образцы материала получают одним из следующих методов:
- Соскоб (мазок) — с пораженных тканей специальным шпателем или скальпелем на предметное стекло соскребается некоторое количество материала.
- Тонкоигольная биопсия — клетки органа или жидкость забираются путем отсасывания через полую длинную тонкую иглу. Так получают образцы костного мозга или кист.
При заборе кусочка тканей, в зависимости от того, какие ткани и каким образом надо исследовать, выделяют два вида биопсии:
- Эксцизионная — при этом удаляется и направляется на исследование все образование, а не отдельная его часть. Например, это может быть подозрительная родинка. В этом случае биопсия является одновременно и лечебной, и диагностической процедурой: сначала подозрительные ткани полностью удаляют, а потом проверяют: насколько они были опасны и не стоит ли поискать другие проявления болезни.
- Инцизионная — на исследование забирается только часть пораженной болезнью ткани.
Забор тканей может проводиться разными путями:
- Пункционная биопсия — образец тканей забирается при помощи полой иглы. Обычно используется для получения образца тканей, расположенных недалеко от поверхности кожи.
- Трепан-биопсия позволяет получать образец ткани в виде столбика при помощи трепана — специальной полой трубки. Используется при необходимости получения образца из плотных опухолей и костей.
- Кор-биопсия (режущая, сердцевинная биопсия) — разновидность трепан-биопсии, отличающаяся от нее механическими особенностями трепана. Проводится при помощи биопсийного пистолета — устройства для получения образцов молочной и щитовидной желез, почек, простаты, печени и других мягких тканей.
- Петлевая биопсия — при этом образец забирается при использовании петли и устройства, позволяющего резать ткань (коагулятор или радиочастотный аппарат). Проводят при эндоскопических исследованиях, а также при гинекологическом обследовании и др.
- Щипковая биопсия (панч-биопсия) — образец ткани удается получить при помощи специальных щипцов. Чаще всего используется при заболеваниях пищевод, желудка и кишечника.
- Скарификационная биопсия проводится устройством, позволяющим срезать тонкий слой ткани. Обычно используется при необходимости проведения биопсии кожи.
Самый частый побочный эффект биопсии — боль при проведении процедуры. Поэтому в большинстве случаев предварительно проводится местная анестезия — обезболивание конкретного участка, на котором будет проводиться забор тканей. Но, если речь идет только о соскобе, то, конечно, анестезия не нужна.
Биопсия не проводится при нарушениях свертываемости крови, а также при возможности получить требуемые данные другими, неинвазивными методами диагностики.
Биопсия и диагностика заболеваний
Устоялось мнение, что биопсия проводится, прежде всего, для опровержения или подтверждения предварительного диагноза «рак». И действительно, этот метод обязателен для окончательной постановки диагноза онкологами. Но он также успешно применяется и в других направлениях медицины, а не только в онкологии.
- Урологи исследуют ткани мочеполовой и мочевыделительных систем для поиска воспалительных процессов почек и мочевого пузыря, а также кистозных образований в них;
- Гинекологи при помощи биопсии диагностируют бесплодие, воспаление, предраковые состояния, а также некоторые эндокринные болезни;
- Гастроэнтерологи анализируют состояние желудочно-кишечного тракта: выявляют участки воспаления и ткани в предраковом состоянии и др.;
- Пункция лимфатических узлов проводится для их оценки при аутоиммунных, инфекционных и онкологических заболеваниях.
- Биопсия пересаженных органов необходима, чтобы проверить, не идет ли реакция отторжения.
- Пункция спермы может проводиться для оценки фертильности в ходе лечения бесплодия.
А в феврале этого года американские ученые сообщили, что разработали метод ранней диагностики болезни Паркинсона путем биопсии тканей подчелюстной слюнной железы. Метод позволяет выявить белок, указывающий на наличие болезни, на стадии, когда нет даже первых признаков заболевания. Это значит, что можно будет раньше начать лечение.
Обычно биопсия назначается, когда нет других возможностей получить информацию о клетках и тканях пораженного органа. Причем нередко забор тканей проводится «заодно» — раз уж все равно добрались до больного органа, почему бы не отщипнуть кусочек для анализа. То есть, взять образец тканей можно в процессе хирургической операции или других диагностических процедур, таких как:
- эндоскопия,
- колоноскопия,
- бронхоскопия и др.
Для проведения биопсии врач может воспользоваться дополнительным оборудованием, позволяющим наблюдать за процедурой, чтобы «не промахнуться» — томографом, аппаратом УЗИ или иной аппаратурой.
Ошибки при проведении биопсии
Идеальных методов диагностики медицина не знает. При проведении биопсии тоже возможны ошибки и получение ложноотрицательного результата, то есть, болезнь есть, но ее не нашли. Так, считается, что гистологическое исследование тканей — довольно точный метод и достоверен на 90%. Что может быть причиной ошибок при биопсии:
- при заборе было получено слишком мало материала и его оказалось недостаточно для полноценной диагностики;
- забор материала для анализа произведен не из опухоли, а из здоровых тканей рядом с ней;
- материал взят из зоны фиброза или некроза опухоли и не дает достаточно информации, чтобы определить наличие злокачественного образования;
- при подготовке материала к исследованию срез был проведен под неудачным углом;
- врач-морфолог не обладал достаточным опытом для выявления характерных признаков на сложном образце.
Выводы
- Биопсия — инвазивный, но малотравматичный метод диагностики, который никогда не назначается врачом просто так, без достаточных на то оснований. Если врач считает, что нужна биопсия — лучше не спорить, часто вовремя проведенный анализ является залогом жизни пациента.
- Современные технологии позволяют провести биопсию качественно и практически безболезненно.
- Результаты биопсии считаются окончательными. По ним врач может назначать лечение. Если результаты вызывают сомнения у врача (например, по всем признакам есть опухоль, а биопсия ее не показала) — возможна ошибка при заборе пробы. В этом случае врач может направить пациента на повторный анализ.
- Если результаты биопсии вызывают сомнения у пациента, он может забрать свои «стекла» с гистологическими срезами и отправить их на повторный анализ в другую клинику.
Клиническая лабораторная диагностика: национальное руководство / Под ред. В. В. Долгова, В. В. Меньшикова. – 2012
Руководство по лабораторным методам диагностики / Кишкун А.А. – 2013
Увы, но на сегодняшний день нет ни одного вида медицинского исследования, который давал бы стопроцентную точность. Биопсия также может быть ошибочной или ложноположительной. Поэтому очень важно узнать, какие есть факторы риска и каким образом можно защититься от них.
Что такое ошибки в биопсии и какими они бывают?
Ошибки в биопсии могут быть спровоцированы рядом факторов. Это:
· Сам человек. Иногда случается, что медицинские специалисты что-то путают. Риск невелик, но имеет место быть.
· Неточность аппаратуры. Современное оборудование высокоточное, но в любом случае остаются риски.
· Само исследование. В некоторых случаях выявить наличие раковой опухоли просто невозможно по клинической картине.
Особенности процедуры и связанные ошибки с этим
Образец ткани для дальнейшего гистологического исследования получают различными методами. Подробней о них можно узнать на страницах нашего сайта, например, в статьях о малоинвазивной хирургии. В ходе проведения пункционной биопсии материал получают при помощи трубки и иглы с режущим краем. Но стоит обратить внимание на то, что биоптат не всегда помещают в шприц. Особенность взятия образца приводит к тому, что результат получится отрицательным.
Если возможность удаления опухоли полностью отсутствует, то врачи убирают некоторую ее часть. В таком случае тоже есть риск ошибки. Дело в том, что строение выбранного образца ткани может отличаться от основной массы новообразования. В таком случае точным методом диагностики будет только полное иссечение опухоли.
Основные причины ошибок в биопсии
Основными причинами получения неверного результата биопсии специалисты называют:
· Выбрали неподходящее место для прокола. Тогда инструмент не может проникнуть достаточно глубоко. По сути, берется биоптат только с верхнего слоя пораженного участка. Образец не показывает полную клиническую картину.
· Не получается взять нужное количество образца для исследования. Чаще всего этот фактор обуславливается особенностями новообразования и его роста.
· Невозможность правильно сохранить материал, допущение ошибок в его хранении. Это связано с человеческими факторами, поломкой оборудования.
· Несоблюдение правил исследования. Возможно, что специалисты не будут правильно его хранить уже в процессе исследования или же нарушат этапы подготовки.
Другие причины
Стоит отметить и риск низкой квалификации медицинского персонала. Ошибки случаются, если персонал неверно провел исследование, а врач не должным образом интерпретировал полученные результаты.
10.02.2022
Эльстон Д., Стратман Э., Миллер С.
Аннотация: Проведение биопсии кожи требует большого количества взаимодействий, технических мероприятий, участия людей и принятия решений. Каждый этап процесса имеет частоту ошибок >0. Для получения высочайшего качества помощи, дерматологи, выполняющие биопсию кожи, для минимизации ошибок должны следовать системе на своем рабочем месте. Это включает в себя предотвращение забора биопсии в неправильном месте, что в большинстве случаев требует точного извещения хирургов о правильном месте. Часть 2 данной CME-статьи описывает техники для улучшения оценки и планирования забора биопсии, предлагает простые меры по улучшению качества, что предоставляет дерматологам возможность улучшить различные аспекты биопсии кожи.
ВВЕДЕНИЕ
Биопсии кожи – это частая дерматологическая процедура, ежегодно в дерматологических кабинетах США выполняют 2,2 миллиона биопсий кожи (1). Исследования показывают, что подготовка к биопсии и выбор неправильного места забора – частые причины ошибок в дерматологической практике с возможными негативными лечебными и юридическими последствиями (2). Точное информирование хирурга о месте забора биопсии помогает предотвратить связанные с этим ошибки.
Считается, что с момента принятия решения о проведении биопсии до учета ее результатов при лечении, имеет место около 20 этапов (2). На любом их этих этапов может возникнуть ошибка. Несмотря на то, что вероятность ошибок, возникающих на любом этапе, невелика, вероятность полностью безошибочного процесса биопсии снижается из-за большого количества этапов. Например, в случае 20 этапов, надежность каждого из которых составляет 95%, общая надежность равна 36%; если надежность повысить до 99%, то общая надежность увеличится до 82% (2). Часть 2 этой CME-статье изучает, где могут произойти ошибки, как их выявить, обойти и исправить.
В случае возникновения ошибок сам дерматолог и медицинский персонал имеют возможность разобраться в их причинах. Иногда отдельные ошибки возникают из-за небрежности, но часто корень ошибок кроется в процессах, которые исходно должны служить гарантиями правильного исследования. Вероятность ошибок может быть снижена налаживанием этих процессов на вашем рабочем месте. Большое число государственных организаций обращало внимание на важность развития, успешного выполнения и регулярного контроля «культуры безопасности» (3-9). Это подразумевает выявление и решение организационных проблем, приводящих к небезопасному поведению, посредством индивидуальной ответственности и установления нулевой терпимости к беспечному поведению (10). Во многих дерматологических кабинетах данные подходы не всегда занимают должное место в выявлении и извещении об ошибках. Первый и наиболее важный шаг по улучшению качества – признание ошибок и создание этической культуры и способов извещения о них.
АНАЛИЗ ТИПОВ И ПОСЛЕДСТВИЙ ОТКАЗОВ МЕДИЦИНСКОГО ОБСЛУЖИВАНИЯ
Ключевые понятия:
Тип отказа – ошибка на одном этапе, приводящая к ошибке всего многоступенчатого процесса.
Анализ типов и последствий отказов медицинского обслуживания используется на местах с целью выявления ошибочных путей общих процессов.
Анализ рисков проводится с целью выбора приоритета типа отказа, который должен быть решен в первую очередь.
Анализ возможных причин любой ошибки важен, но для многих лечебных учреждений он несвойственен. Когда ошибка уже произошла, дерматологи могут попытаться избежать стыда и позора посредством такого хода мыслей: «Если это не было моей ошибкой, то было твоей». И это вместо изучения причин, на каком этапе и почему данная ошибка произошла. С целью выявления и объяснения причин ошибки в медицине была перенята из промышленности и модифицирована аналитическая стратегия (анализ типов и последствий отказов – АТПО) (англ. failure mode and effect analysis — FMEA).
АТПО – проспективный и системный подход для выявления и понимания факторов, причин и последствий возможных ошибок в процессе, в системе или в производстве (11). Он возник в армии США (12) и применяется с 1960-ых на опасных, инженерных производствах, например в аэрокосмической отрасли (11). Например, АТПО проверяет чертеж каждой части реактивного двигателя, определяет воздействие отказа части двигателя на функцию всего двигателя, оценивает вероятность и последствия отказа, а затем предлагает мероприятия для уменьшения риска отказа, который может привести к серьезным или катастрофическим последствиям.
Анализ типов и последствий отказов медицинского обслуживания (АТПОМО) — модифицированная и валидная вариация АТПО, выполненная Ведомством по делам ветеранов Национального центра безопасности пациентов в 2001г. Она сочетает черты АТПО из промышленности наряду с анализом чрезвычайных ситуаций и критических контрольных точек – оценочный процесс, разработанный Управлением по контролю за продуктами и лекарствами (FDA) и Ведомством по делам ветеранов (13).
АТПОМО – 5-ступенчатый процесс (Табл.1), использующий мультидисциплинарную команду для проспективной оценки медицинского обслуживания (13). Он был создан для оценки медицинских процессов с высоким уровнем ранимости и угрозой безопасности пациентов (12). Т.к. АТПОМО начал вводится в здравоохранение в последние годы, его терминология может быть малознакома. Ошибка процесса – любое нарушение, ошибка или дефект, возникшие из-за неправильного выполнения манипуляции или ее несоответствия требованиям или стандартам. Тип отказа – что-либо, что может пойти не так на этапе процесса (14). Причины ошибки – все возможные механизмы или значения, которые приводят к ошибке процесса, и последствия ошибки – обычно некорректные результаты, получаемые конечным пользователем в результате типа отказа. Примеры этих терминов, применительно к биопсии кожи, содержаться в таблице 2.
АТПОМО был успешно применен в многочисленных медицинских процессах, включающих в себя переливание крови, стерилизацию хирургического инструментария, назначение лечения в онкологии и реанимации, назначение МРТ и др. (15-20), но никогда ранее в дерматологии. В вышеописанных процессах, применение принципов АТПОМО привело к уменьшению числа ошибок и, в некоторых случаях, снижению смертности. Специфические исследования данного метода, анализирующие снижение затрат (на практике, за рамками теории) или повышение эффективности, по нашим сведениям, не были завершены. В оставшейся части данной статьи мы будем использовать ключевые принципы АТПОМО для описания подходов по улучшению путей выполнения биопсии кожи.
ПРИМЕНЕНИЕ КЛЮЧЕВЫХ ПРИНЦИПОВ ПО УЛУЧШЕНИЮ ПРОЦЕДУРЫ БИОПСИИ КОЖИ
Ключевые пункты:
Все этапы выполнения биопсии должны быть определены и изучены до проведения анализа по их улучшению.
Ресурсы ограничены и поэтому важно определить, какой этап важнее всего улучшить.
Интервал между повторной оценкой важен для определения повышения качества работы.
Шаг 1: Определение темы. Оценка АТПОМО должна касаться процессов с высокой ранимостью и угрозой безопасности пациентов (12). Эта статья посвящена процедуре биопсии кожи.
Шаг 2: Сбор команды. Для максимального успеха процесс по улучшению качества должен проводиться в определенных рамках, например частный офис, дерматологическая клиника, отделение или институт. В случае использования классических методов АТПОМО в идеале команда должна состоять из 6-8 специалистов разных областей знаний, которые участвуют в процессе, и, как минимум, несколько специалистов, экспертов данных областей (12). Для дерматологических клиник участие столь большой команды не практично, и состав команды может варьироваться. Меньшее число участников, участвующих в биопсии кожи, таких как дерматолог и вспомогательный медицинский персонал, могут образовать необходимую команду по улучшению качества. Другие члены команды могут внести предложения неизвестные дерматологам, поэтому приветствуется создание даже небольшой группы. При рассмотрении процесса можно даже учитывать пожелания пациента, особенно в том случае, когда процесс должен улучшить впечатление пациента от оказанной помощи. Это может быть сделано и в других областях (17).
Шаг 3. Обзор и описание процесса. Для анализа весь процесс должен быть описан в виде блок-схемы, что обычно выполняется при т.н. «мозговом штурме». Команда медленно описывает все этапы от начала до конца. Примером такой блок-схемы основных этапов биопсии кожи является таблица 3. Далее каждый важный этап описывается в упрощённом варианте. Например, этап 6 в табл.4.
Шаг 4. Выбор этапа для улучшения. После того, как процесс определен, дерматолог должен определить, где может произойти сбой. Часто, в случае многоэтапного процесса, команда может выявить необходимость исправления нескольких этапов. Самые частые и значимые ошибки, которые делают начинающие, – слишком большое число одномоментных исправлений в сложном процессе или попытка исправить сложный процесс одним решением. Многочисленные мелкие постепенные вмешательства гораздо вероятнее принесут успех при исправлении всего процесса. Время и деньги не бесконечны, поэтому следующий шаг – фокусировка на усилиях по исправлению и выбор приоритетных шагов, на которые будут затрачены ресурсы. Во многих случаях дерматологи могут определить те специфические этапы биопсии, где чаще всего случаются ошибки на их работе. Для выбора приоритетного этапа в случае большого учреждения (отделение или больница) может быть проведен анализ рисков. Целью обычного анализа рисков АТПОМО является выявление наиболее важных компонентов сложного процесса, на которых нужно сфокусироваться и исправить. Для этого существует несколько последовательных шагов (12,13,21). Во-первых, команда составляет список всех возможных типов отказа. Каждый потенциальный тип отказа затем оценивается по степени тяжести (Что за воздействие он окажет на пациента?), частоте (Как часто он происходит?) и выявляемости (Насколько вероятно, что он будет выявлен прежде, чем вызовет негативный эффект?). Количественный коэффициент риска подсчитывается на основе произведения тяжести, частоты и выявляемости. Тип отказа с наибольшим числом будет оказывать наибольшее влияние на помощь пациенту.
Шаг 5: Определение действий и критерии оценки. При полном анализе АТПО (осуществляемом в большом масштабе отделения или больницы) – единственной причиной, когда тот или иной этап считается достойным продолжения, является предложение соответствующего курса действий при ответственности одного человека за реализацию и контроль того, что курс действия определен, и выбраны критерии оценки прогресса. Это может включать дополнительные требования к оснащению и ресурсами, принятие новых клинических этапов или изменение или отмена старых клинических этапов. Это может также включать выявление ключевых заинтересованных сторон, которые в настоящее участвуют и ключевых заинтересованных сторон, которые должны быть, но еще не вовлечены в процесс улучшения. После того, как изменение этапа будет реализовано, это изменение, а также его последствия должны быть записаны в офисных протоколах с целью фиксации успеха и стимуляции дальнейших улучшений. В таблице V показаны возможные, предпринимаемые действия, чтобы уменьшить количество ошибок на различных этапах биопсии кожи.
Шаг 6: Оценка изменений и их критика. После того, как действия и критерии оценки определены, проект вступает в стадию проведения вмешательств. Продолжительность времени данной стадии варьирует в зависимости от проекта, но она должна быть проведена настолько быстро, насколько это возможно для адекватного осуществления оценки изменений. Как правило, после вмешательства в ход биопсии выполняют ≥2 измерений, чтобы определить начальный и устоявшийся эффект от изменений. После каждой оценки и в завершении проекта, дерматолог и команда должны целенаправленно размышлять о результатах и делать соответствующие выводы. Иногда первоначальный план вмешательства бывает неполноценным, изменения в план могут быть внесены уже на стадии изменений. Также должны быть определены препятствия для успеха. Важно отметить, что неудачи могут быть также полезны, как улучшения. Также ценен и сам процесс по выполнению изменений.
С. Х. Аль-Шукри, С. Ю. Боровец, М. А. Рыбалов
Кафедра урологии Санкт-Петербургского государственного медицинского университета
имени акад. И. П. Павлова
В данном обзоре оцениваются преимущества и недостатки основных методов диагностики и
стадирования рака предстательной железы, приводятся сведения о современных высокотехнологичных методах стадирования и номограммах. Рассматриваются причины ошибок, возникающих
при диагностике и стадировании рака предстательной железы.
Ключевые слова: рак предстательной железы; диагностика; стадирование.
Введение
Повышение эффективности лечения рака предстательной железы (РПЖ) является одной из наиболее актуальных проблем современной урологии.
В мире РПЖ занимает 3–4 место в структуре заболеваемости злокачественными новообразованиями.
В России заболеваемость РПЖ в 2004 году составляла 6,9 %, а в 2009 году — уже 10,7 % [1]. При этом
за последние три десятилетия возросло число мужчин, умерших от этого заболевания [2].
I. МЕТОДЫ ДИАГНОСТИКИ РПЖ
Методы диагностики рпж — включают оценку
результатов пальцевого ректального исследования
(ПРИ), определении уровня ПСА в плазме крови.
Окончательный диагноз РПЖ может быть установлен только по результатам биопсии предстательной
железы, которую целесообразно выполнять под
ТРУЗ-контролем. При клиническом стадировании
для уточнения границ местного распространения
новообразования предстательной железы и для выявления местных и отдаленных метастазов в дополнение используют различные методы, позволяющие
получить изображение: компьютерную томографию
(КТ), магнитно-резонансную томографию (МРТ),
сцинтиграфию костей скелета и др. Однако результаты этих методов могут быть интерпретированы ошибочно как в пользу гипо, так и гипердиагностики.
Работы многих исследователей посвящены оптимизации скрининга и ранней диагностики РПЖ [3–5].
1.1. ПРИ. До внедрения в широкую клиническую практику ПСА, ПРИ было единственным
методом диагностики РПЖ. Большинство злокачественных новообразований РПЖ располагаются
в периферической зоне простаты и могут быть выявлены с помощью ПРИ, если их объем превышает
0,2 см 3. Положительная прогностическая ценность ПРИ варьирует от 4 % до 11 % у мужчин с уровнем ПСА от 0 до 2,9 нг/мл, и от 33 % до 83 % —
от 3 до 9,9 нг/мл и выше [6]. В связи с тем, что оба
этих метода имеют независимую друг от друга диагностическую ценность, рекомендовано применять
их комбинацию.
1.2. ПСА и его производные. Несмотря на то, что
уровень ПСА в плазме крови повышается при различных заболеваниях предстательной железы —
РПЖ, доброкачественной гиперплазии предстательной железы (ДГПЖ) и простатите, ПСА остается
практически единственным маркером, применяемым в целях ранней диагностики РПЖ. Однако
единых общепринятых международных стандартов
в отношении пороговых значений ПСА, которые
могли бы использоваться для диагностики РПЖ,
не существует [7]. Результаты недавнего исследования по профилактике РПЖ, проведенного в США,
подтвердили, что у многих мужчин РПЖ может
присутствовать, несмотря на низкий уровень ПСА
крови [8] (см. табл. 1).
При использовании более высоких условных
границ уровня ПСА (>4 нг/мл) для принятия решения о целесообразности проведении биопсии простаты повышается и риск пропустить клинически
значимый РПЖ; в тоже время при снижении этого
показателя (< 4 нг/мл) возрастает доля неоправданно выполненных биопсий простаты, когда новообразование отсутствует. До настоящего времени нет
данных литературы, которые позволили бы определить оптимальное пороговое значение ПСА, при
котором необходима биопсия простаты для выявления непальпируемого, но клинически значимого
РПЖ [9].
Таблица 1. Риск РПЖ при низком уровне ПСА в плазме крови
| Уровень ПСА, нг/мл | Риск РПЖ, % |
| 0-0,5 | 6,6 |
| 0,6–1 | 10,1 |
| 1,1–2 | 17,0 |
| 2,1–3 | 23,9 |
| 3,1–4 | 26,9 |
Производные ПСА — скорость нарастания и время удвоения ПСА — были предложены различными
исследователями [10, 11], однако при углубленном
изучении оказалось, что они не представляют большей ценности по сравнению с ПСА, и в настоящее
время не включены в клинические рекомендации
по диагностике РПЖ [9].
В отличие от них, расчет % свободного ПСА
оказался более значимым показателем, используемым преимущественно для выявления РПЖ у больных при значениях ПСА от 4 до 10 нг/мл и отрицательном результате ПРИ. РПЖ выявляют более
чем у половины мужчин с % свободного ПСА < 10,
в то время как при % свободного ПСА > 10 частота
выявляемости РПЖ на превышает 8 % [12].
1.3. PCA3. Относительно новый и интенсивно
исследуемый в настоящее время маркер — PCA3
(простатоспецифический некодирующий мРНК),
который определяют в осадке мочи после массажа простаты. Этот маркер имеет более высокую
чувствительность и специфичность по сравнению с ПСА, не зависит от объема простаты и наличия простатита у больного [13]. Сравнительно
небольшое число опубликованных работ по анализу диагностической ценности этого маркера
не позволяет рекомендовать его для широкого
использования в клинической практике. В связи
с этим в настоящее время этот маркер можно рассматривать как экспериментальный метод диагностики РПЖ.
1.4. ТРУЗИ. Классическая картина гипоэхогенного образования, расположенного в периферической зоне простаты, встречается не всегда, поэтому
ТРУЗИне относят к методам, позволяющим достоверно определять наличие РПЖ. ТРУЗ-контроль
получил широкое распространение при выполнении биопсии простаты.
1.5. Биопсия простаты. Биопсия предстательной железы является достоверным методом верификации диагноза РПЖ. Многими авторами были
предложены различные методики выполнения
этого исследования, отличающиеся по количеству
и участкам расположения биопсийных вколов.
При объёме ПЖ 30–40 см3 необходимо проводить
биопсию не менее чем из 8 точек. С увеличением
количества точек более 12, точность анализа существенно не изменяется [14]. На основании результатов Британского исследования по диагностике и лечению РПЖ была рекомендована биопсия
из 10 точек [15].
II. МЕТОДЫ СТАДИРОВАНИЯ РПЖ
2.1. ПРИ. Принято выделять клиническое стадирование, основанное на данных ПРИ, определении
уровня ПСА, рентгенологических, радиоизотопных
и других клинических методах исследования, а также патологоанатомическое стадирование, которое
становится возможным после морфологического
анализа удаленной предстательной железы, семенных пузырьков и лимфатических узлов. Патологоанатомическое стадирование более точно позволяет
оценить распространение болезни и судить о ее прогнозе. Наиболее важными патологоанатомическими прогностическим факторами после радикальной
простатэктомии являются степень дифференцировки новообразования, позитивный хирургический
край, экстракапсулярное распространение опухоли, ее инвазия в семенные пузырьки и метастазирование в тазовые лимфатические узлы. Сведения
об ошибках патологоанатомического стадирования
не включены в настоящий обзор литературы.
ПРИ позволяет определить не только наличие
РПЖ, но и степень его местного распространения.
Пальпируемая опухоль в простате — это признак,
характерный для низкодифференцированного РПЖ
(степень злокачественности по Gleason — 8–10 баллов). Чувствительность и воспроизводимость
ПРИ весьма низкие, что приводит как к недооценке, так и к переоценке степени распространения
РПЖ. Чувствительность метода при определении
клинической стадии РПЖ не превышает 30 % [16].
Стадия рака простаты правильно диагностируется
с помощью данного исследования менее чем в 50 %
случаев [17].
2.2. ПСА. Более высокий уровень ПСА в плазме крови косвенно указывает на большую степень
распространения РПЖ, но не позволяет достоверно
предсказать ни клиническую, ни патоморфологическую его стадию [18, 19].
2.3. ТРУЗИ позволяет выявить только 60 % опухолей простаты, остальные не распознаются из-за
эхогенности, сходной с таковой у окружающих
здоровых тканях. При этом остаются недиагностированными более 60 % РПЖ на стадии рТ3 [20].
ТРУЗИ в комбинации с цветной допплерографией
позволяет визуализировать проходящие через капсулу кровеносные сосуды, что типично при экстракапсулярном распространении новообразования
[21, 22]. Однако эта методика имеет низкую воспроизводимость, в связи с чем ее относят к категории
вспомогательных.
2.4. Биопсия простаты. По результатам биопсии простаты можно оценить степень местного распространения РПЖ, а также степень злокачественности новообразования в баллах по шкале Gleason.
Процент пораженной ткани — наиболее надежный
прогностический фактор риска инвазии опухоли
в семенные пузырьки и экстракапсулярного распространения новообразования.
2.5. КТ и МРТ недостаточно надежно позволяют
судить о степени распространения РПЖ, чтобы рекомендовать их как обязательные методы обследования. МРТ с эндоректальной катушкой позволяет
более точно определить стадию РПЖ и прорастание
опухоли в семенные пузырьки. Однако на фоне геморроидальных и воспалительных изменений ПЖ
или после ее биопсии интерпретация данных может
быть затруднена [9]. Сочетание контрастной МРТ
и МРТ в Т2‑режиме усиления и применение МРТспектроскопии позволяет лучше верифицировать
опухолевую ткань и диагностировать экстракапсулярное распространение опухоли [23].
Недостатки методов визуализации при РПЖ:
- Ложноотрицательные результаты из-за постбиопсийной крови.
- Артефакты от газа в прямой кишке, перистальтики.
- Ложноположительные очаги.
- Ложноотрицательные результаты ЭМРТ при
РПЖ с инвазией в прямую кишку. - Выявление РПЖ в центральной зоне.
- Невыявляемые очаги рака.
- Высокая зависимость от опыта рентгенолога.
Пути решения: - МРТ до биопсии или через 4 недели после нее.
- Подготовка пациента (микроклизма).
- Динамическое контрастирование.
- МРТ с поверхностной катушкой.
- МР-спектроскопия.
- Субспециализация.
2.6. Высокотехнологичные методы стадирования РПЖ. К новым перспективным методам, позволяющим получить изображение, можно отнести
ПЭТ, при помощи которого диагностируют около
70 % РПЖ на стадии рТ2 и pT3a‑4 [9]. При этом
очаг рака и микрометастазы < 5 мм остаются нераспознанными.
Наиболее перспективным методом визуализации является совмещённая позитронноэмиссионная/компьютерная томография. Этот
метод дает возможность за одно обследование получить информацию об анатомическом строении
и метаболических процессах. Метаболические
процессы (по результатам ПЭТ) здесь могут соотноситься с определенной анатомической локализацией (по данным КТ). Совмещённая позитронноэмиссионная/компьютерная томография имеет
более высокую точность разрешения — до 2 мм, однако также как и ПЭТ подразумевает использование специфичных для опухолевой ткани радиофармпрепаратов.
К современным ультразвуковым высокотехнологичным методам диагностики и стадирования РПЖ
относят эластографию и гистосканнинг.
Эластография — это неинвазивная методика,
используемая при диагностике опухолей, при которой оценивается степень жесткости (эластичность) мягких тканей. В основу методики положена
классическая методика пальпации объемных образований. Опухолевая ткань имеет коэффициент
жесткости до 28 раз превосходящий аналогичный
показатель здоровой ткани. В момент механической компрессии опухоль деформируется меньше,
чем окружающие ткани. При эластографии пальпация осуществляется посредством ультразвуковой
волны и механической компрессии. Программное
обеспечение ультразвукового аппарата обрабатывает принятый отраженный сигнал и воспроизводит
изображение на экране в формате цветного картирования, что позволяет дифференцировать ткани
в зависимости от эластичности. В результате более
плотные структуры тканей отображается оттенками
синего цвета, а легко сжимаемые эластичные участки маркируются красной цветовой шкалой. Результаты эластографии могут помочь в принятии решения о биопсии и выборе участка — «мишени» при
неоднозначных данных ПСА; использование данного метода возможно даже после повторных биопсий
предстательной железы. К недостаткам эластографии относят: высокую зависимость от опыта врача,
производящего исследование, сложность овладения
данным методом диагностики, а также низкая повторяемость результатов.
Гистосканнинг является еще одним новым высокотехнологичным методом ультразвуковой диагностики и стадирования рака предстательной железы.
Осуществляется дифференцировка между опухолевой и здоровой тканью, определение локализации
опухоли при малых ее размерах, невыявляемых с помощью стандартного ТРУЗИ. Чувствительность метода составляет 90 %, специфичность — 72 % [24].
В результате исследования получают информацию
о локализации зон, подозрительных на опухолевые,
что позволяет выполнить прицельную биопсию.
2.7. Номограммы. Большим числом групп исследователей были предложены разнообразные алгоритмы и номограммы для определения местного
распространения РПЖ, вероятности лимфогенного
метастазирования, а также принадлежности пациентов к прогностически неблагоприятной группе.
В основе метода — комплексная оценка результатов
ПРИ, уровня ПСА в плазме крови и степени дифференцировки новообразования. Одним из примеров
может быть индекс CAPRA, позволяющий оценить
вероятность безрецидивной выживаемости больных РПЖ на основании совокупности клинических
и морфологических критериев [25]. Использование
комбинации показателя уровня ПСА, индекса Глисона при биопсии простаты и клинической стадии Т
(номограмма Партина) дает лучшие результаты при
прогнозировании патоморфологической стадии,
чем каждый из параметров по отдельности [26].
2.8. N, M-стадирование. Тазовая лимфаденэктомия — золотой стандарт
определения метастазирования в лимфатические
узлы, N (открытым или лапароскопическим доступом).
М‑стадирование. У 85 % больных, умерших
от РПЖ, отмечают метастатическое поражение скелета [27]. Наличие и распространенность метастазов в кости позволяет определить прогноз в каждом
конкретном случае. Повышенный уровень щелочной фосфатазы, специфичной для костной ткани,
у 70 % может указывать на наличие метастазов в кости [28], однако наиболее чувствительным методом
исследования является остеосцинтиграфия. Помимо костей раковыми клетками могут быть поражены
отдаленные лимфоузлы, легкие, печень, головной
мозг, кожа. В зависимости от локализации отдаленных метастазов для их выявления при мягкотканой
локализации могут быть применены клинический
осмотр, рентгенография грудной клетки, УЗИ, КТ,
МРТ. При уровне ПСА в плазме крови >100 нг/мл
практически у всех больных имеют место отдаленные метастазы РПЖ [29].
III. Причины ошибок при
диагностике и стадировании РПЖ
Среди причин, приводящих к ошибкам при диагностике и стадировании РПЖ можно выделить
субъективные и объективные.
Субъективные:
- Недостаточная квалификация специалистов.
- Неправильная интерпретация данных обследования.
Объективные:
- Отсутствие высоко специфичных методов
диагностики. - Недостаточное использование современных
методов диагностики. - Неиспользование стандартных рекомендаций, предложенных Европейской ассоциацией урологов.
В заключении следует отметить, что в последние
годы предпринимаются попытки совершенствования
методов ранней диагностики и стадирования РПЖ.
Однако существует потребность в создании новых,
более точных методов, позволяющих выявлять клинически значимый РПЖ. К перспективным методам, позволяющим оптимизировать процессы диагностики и стадирования, можно отнести ПЭТ/КТ,
диффузионную МРТ, МР-спектроскопию, динамическую МРТ с повышением контраста. Необходима дальнейшая разработка специфичных для РПЖ
радиофармпрепаратов. Кроме того, важна унификация при интерпретации полученных данных — использование рекомендаций Европейской ассоциации урологов.
Список литературы
- Чиссов В. И., Русаков И. Г. Заболеваемость раком предстательной железы в Российской Федерации // Экспериментальная и клиническая урология. — 2011. — № 2–3. — С. 6–7.
- Quinn M., Babb P. Patterns and trends in prostate cancer incidence,
survival, prevalence and mortality. Part I: international comparisons
// B. J. U. Int. — 2002. — Vol. 90, N 2. — P. 162–173. - Ilic D., O’Connor D., Green S., Wilt T. J. Screening for prostate
cancer: a Cochrane systematic review // Cancer Causes Control.
— 2007. — Vol. 18, N 3. — P. 279–285. - Andriole G. L., Crawford E. D., Grubb R. L. 3rd. et al. Mortality results
from a randomized prostate-cancer screening trial // N. Engl.
J. Med. — 2009. — Vol. 360, N 13. — P. 1310–1319. - Schröder F. H., Hugosson J., Roobol M. J. et al. Screening
and prostate-cancer mortality in a randomized European
study // N. Engl. J. Med. — 2009. — Vol. 360, N 13. —
P. 1320–1328. - Schröder F. H., van der Maas P., Beemsterboer P. et al. Evaluation
of the digital rectal examination as a screening test for prostate
cancer. Rotterdam section of the European Randomized Study of
Screening for Prostate Cancer // J. Natl. Cancer Inst. — 1998. —
Vol. 90, N 23. — P. 1817–1823. - Semjonow A., Brandt B., Oberpenning F. et al. Discordance of
assay methods creates pitfalls for the interpretation of prostatespecific
antigen values // Prostate. — 1996. — Suppl. 7. —
P. 3–16. - Thompson I. M., Pauler D. K., Goodman P. J. et al. Prevalence
of prostate cancer among men with a prostate-specific antigen
level < or = 4.0 ng per milliliter // N. Engl. J. Med. — 2004. —
Vol. 350, N 22. — P. 2239–2246. - Heidenreich A., Bellmunt J., Bolla M. et al. EAU guidelines on
prostate cancer. Part 1: screening, diagnosis, and treatment of
clinically localised disease // Eur. Urol. — 2011. — Vol. 59,
N 1. — P. 61–71. - Carter H. B., Pearson J. D., Metter E. J. et al. Longitudinal evaluation
of prostate-specific antigen levels in men with and without
prostate disease // JAMA. — 1992. — Vol. 267, N 16. —
P. 2215–2220. - Schmid H.-P., McNeal J. E., Stamey T. A. Observations on the
doubling time of prostate cancer. The use of serial prostate-specific
antigen in patients with untreated disease as a measure of increasing cancer volume // Cancer. . 1993. . Vol. 71, N 6. .
P. 2031.2040. - Catalona W. J., Partin A. W., Slawin K. M. et al. Use of the percentage
of free prostate-specific antigen to enhance differentiation of
prostate cancer from benign prostatic disease: a prospective multicentre
clinical trial // JAMA. . 1998. . Vol. 279, N 19. .
P. 1542.1547. - Deras I. L., Aubin S. M., Blase A. et al. PCA3: a molecular urine assay
for predicting prostate biopsy outcome // J. Urol. . 2008. .
Vol. 179, N 4. . P. 1587.1592. - Eichler K., Hempel S., Wilby J. et al. Diagnostic value of systematic
biopsy methods in the investigation of prostate cancer:
a systematic review // J. Urol. . 2006. . Vol. 175, N 5. .
P. 1605.1612. - Donovan J., Hamdy F., Neal D. et al. Prostate Testing for Cancer
and Treatment (ProtecT) feasibility study // Health Technol. Assess.
. 2003. . Vol. 7, N 14. . P. 1.32. - Матвеев Б. П. Клиническая онкоурология. — М.: Вердана,
2003. — 717 с. - Spigelman S. S., McNeal J. E., Freiha F. S., Stamey T. A. Rectal
examination in volume determination of carcinoma of the prostate:
clinical and anatomical correlations // J. Urol. . 1986. .
Vol. 136, N 6. . P. 1228.1230. - Partin A. W., Carter H. B., Chan D. W. et al. Prostate specific antigen
in the staging of localized prostate cancer: influence of tumour
differentiation, tumour volume and benign hyperplasia //
J. Urol. . 1990. . Vol. 143, N 4. . P. 747.752. - Hudson M. A., Bahnson R. R., Catalona W. J. Clinical use of prostate
specific antigen in patients with prostate cancer // J. Urol. .
1989. . Vol. 142, N 4. . P. 1011.1017. - Enlund A., Pedersen K., Boeryd B., Varenhorst E. Transrectal
ultrasonography compared to histopathological assessment for
local staging of prostatic carcinoma // Acta Radiol. . 1990. .
Vol. 31, N 6. . P. 597.600. - Sauvain J. L., Palascak P., Bourscheid D. et al. Value of power
and 3D vascular sonography as a method for diagnosis and staging
of prostate cancer // Eur. Urol. . 2003. . Vol. 44, N 1. .
P. 21.30; discussion 30.31. - 22. Zalesky M., Urban M., Smerhovsky Z. et al. Value of power Doppler
sonography with 3D reconstruction in preoperative diagnostics
of extraprostatic tumor extension in clinically localized prostate
cancer // Int. J. Urol. . 2008. . Vol. 15, N 1. . P. 68.75;
discussion 75. - Fuchsjager M., Shukla-Dave A., Akin O. et al. Prostate cancer imaging
// Acta Radiol. . 2008. . Vol. 49, N 1. . P. 107.120. - Simmons L. A., Autier P., Zat’ura F. et al. Detection, localisation
and characterisation of prostate cancer by prostate HistoScanning
(.) // B. J. U. Int. . 2012. . Vol. 110, N 1. . P. 28.35. - Cooperberg M. R., Freedland S. J., Pasta D. J. et al. Multiinstitutional
validation of the UCSF cancer of the prostate risk assessment
for prediction of recurrence after radical prostatectomy //
Cancer. . 2006. . Vol. 107, N 10. . P. 2384.2391. - Partin A. W., Mangold L. A., Lamm D. M. et al. Contemporary update
of the prostate cancer staging nomograms (Partin Tables)
for the new millennium // Urology. . 2001. . Vol. 58, N 6. .
P. 843.848. - Whitmore W. F. Jr. Natural history and staging of prostate cancer //
Urol. Clin. North Am. . 1984. . Vol. 11, N 2. . P. 205.220. - Wolff J. M., Ittel T. H., Borchers H. et al. Metastatic workup of patients
with prostate cancer employing alkaline phosphatase and
skeletal alkaline phosphatase // Anticancer Res. . 1999. .
Vol. 19, N 4A. . P. 2653.2655. - Rana A., Karamanis K., Lucas M. G., Chisholm G. D. Identification
of metastatic disease by T category, Gleason score and serum PSA
level in patients with carcinoma of the prostate // Br. J. Urol. .
1992. . Vol. 69, N 3. . P. 277.281.
Журнал
Ошибки биопсии
Коронки из диоксида циркония.
Под Ключ!!! С повышенной эстетикой. Быстро, качественно и без боли. При установке от 20 единиц + в подарок комплексная чистка
24900 19500
* Акция действует до 08.06.2023
«Здоровый желудок»
Прием врача гастроэнтеролога УЗИ органов брюшной полости Гастроскопия.
11300 9600
* Акция действует до 08.06.2023
Пломба в Подарок
Две пломбы по цене одной.
10000 6000
* Акция действует до 08.06.2023
Гастроскопия, колоноскопия и анализ
Гастроскопия + колоноскопия под седацией + анализ на хеликобактер пилори. Пребывание в палате. Консультация анестезиолога. Рекомендации специалиста.
16200 13500
* Акция действует до 08.06.2023
Программа УЗИ «Здоровье женщины»
Программа УЗИ для женщин включает в себя (УЗИ органов брюшной полости, УЗИ мочевого пузыря, УЗИ органов малого таза УЗИ молочных желез, УЗИ щитовидной железы, УЗИ почек и надпочечников)
10700 7000
* Акция действует до 08.06.2023
Программа УЗИ «Здоровье мужчины»
Программа УЗИ для мужчин включает в себя (УЗИ органов брюшной полости, УЗИ мочевого пузыря, ТРУЗИ, УЗИ органов мошонки, УЗИ щитовидной железы, УЗИ почек и надпочечников)
10500 7000
* Акция действует до 08.06.2023
Одним из наиболее информативных методов диагностирования различных болезней является биопсия. Сам медицинский термин имеет греческие корни – bios – жизнь и opsis – рассматривать. А если рассматривать биопсию, как процедуру, то можно сказать следующее. Это особый вид диагностической манипуляции, при которой производится изъятие незначительной части ткани или органов человеческого организма для последующих исследований. Зачастую именно биопсия может подтвердить или опровергнуть результаты исследований, проводимых при помощи диагностических аппаратов или инструментария. Большинство современных аппаратных исследований ограничиваются констатацией общих данных о больном органе или системе, описанием его формы, строения, размеров. Спору нет, все эти сведения необходимы для постановки диагноза, но подробные сведения о структуре патологического образования или органа, его клеточном составе, не может определить даже самый многоопытный специалист. Это информацию можно получить, только произведя биопсию. Здесь может возникнуть резонный и правильный вопрос: Насколько реальны ошибки биопсии? Ответить на этот вопрос однозначно затруднительно. Поэтому расскажем обо всём по порядку.
Как проводят биопсию?
Выше заострялось внимание на том, что биопсия — это забор кусочка ткани из больного органа или поражённой ткани. Современная медицина, благодаря научным изысканиям и изобретениям, получила возможность доступа практически к любому, даже труднодоступному участку человеческого тела. На современном этапе развития диагностической и лечебной медицины не принципиально, где находится патологический орган или ткань – внутри организма или на его поверхности. Особенность биопсии в том, что при проведении подобных диагностических манипуляций максимально сохраняется структура составляющей орган ткани. Обусловлено это тем, что при биопсии применяется специальный, миниатюрный инструментарий. Изымается минимально необходимое для исследований количество ткани. Это важно особенно, если речь идёт об онкологическом заболевании. Ошибки биопсии здесь могут стоить человеку жизни.
Показания к проведению биопсии
Те, кто считает врачебные манипуляции подобного рода, предвестником онкологических бед, конечно же, правы, но только отчасти. Сегодня биопсия применяется и для определения проблем со здоровьем и по отношению к другим, неонкологическим медицинским отраслям. Это:
• Гинекология. Здесь специалисты выявляют эндокринные заболевания, при помощи биопсии определяют причины и виды мужского и женского бесплодия, воспалительные,инфекционные и предопухолевые состояния.
• Урология. Выявляется причина заболеваний мочеполовой и мочевыделительной системы. Воспалительные процессы и кистозные образования в мочевом пузыре и почках.
• Гастроэнтерология. Определяются предопухолевые и воспалительные процессы пищевода, желудка, кишечника (тонкого и толстого). Собственно перечислить все медицинские отрасли, в которых значительное место в диагностировании предоставлено биопсии, не представляется возможным. Практически все медицинские отрасли применяют метод биопсии в своей практике выявления особенностей развития и течения болезней.
Классификация видов биопсии
Сначала хотим сказать, что в зависимости от того, сколько получено образцов ткани для исследований, проводится либо:
• Цитологическое исследование — когда объектом для исследований становятся клетки изъятой ткани.
• Гистологическое исследование – когда при помощи микроскопов исследуют тканевые срезы.
Если говорить самой процедуре, то существует всего четыре вида биопсии. Это:
• Инцизионная биопсия. Когда для исследований берут часть патологического образования или органа.
• Эксцизионная. Когда поражённый орган полностью изымается и отправляется на исследование. Подобная процедура считается ещё и лечебной.
• Пункционная. При таком способе биопсии забор ткани производится при помощи полой, специальной иглы, внутри которой остаётся немного ткани для исследований. Это самый щадящий метод. При его проведении весь орган или ткань остается не травмированной.
• Мазки и смывы. Этот способ имеет мало общего с биопсией, но он дает практически те же сведения о состоянии слизистой или кожного покрова. Тем более, то смывы и мазки проходят те же этапы исследований.
Вам необходимо поправить здоровье и получить сведения о своём здоровье? Будет правильно, если вы воспользуетесь услугами нашего многопрофильного медицинского центра. Высокий уровень нашего оборудования и опыт наших высококлассных специалистов гарантирует вам быстрое выздоровление. Тем более приятно, что цены в нашем центре вполне приемлемые. Мы обязательно вам поможем!
Бахарева Неля Викторовна
гастроэнтеролог / кардиолог / терапевт
Стаж: 38 лет
Чертаново
Сойнова Евгения Александровна
ЛОР
Стаж: 20 лет
Бутово
Алланзарова Юлдуз Худайбергановна
гастроэнтеролог / терапевт / нутрициолог
Стаж: 15
Бутово, Чертаново
Алашеева Маргарита Николаевна
акушер / гинеколог / УЗИст
Стаж: 31 лет
Бутово
Крамской Сергей Львович
ЛОР
Бутово
Неуймин Леонид Юрьевич
психотерапевт
Стаж: 33
Чертаново
Закарева Сацита Гиланиевна
гастроэнтеролог / кардиолог / терапевт
Стаж: 29 лет
Бутово
Армашова Олеся Юрьевна
гастроэнтеролог / эндоскопист
Стаж: 17 лет
Бутово
Циндяйкина Ирина Ивановна
акушер / гинеколог / маммолог
Стаж: 13 лет
Бутово
Молдоматов Насирдин Апсатарович
врач УЗИ
Стаж: 29 лет
Бутово, Чертаново
Щербаков Максим Алексеевич
дерматолог / косметолог / трихолог
Стаж: 5 лет
Чертаново
Новичков Денис Андреевич
проктолог
Стаж: 5 лет
Бутово
Рохоев Апанди Магомедхайбулаевич
эндоскопист
Стаж: 6 лет
Бутово
Панасенко Александр Иванович
невролог / психотерапевт
Стаж: 35
Бутово
Минина Елена Юрьевна
врач УЗИ
Стаж: 17
Бутово
Люляева Ольга Дамировна
флеболог / хирург
Стаж: 40 лет
Бутово
Норматова Диля Яшиновна
акушер / гинеколог / маммолог / врач УЗИ
Стаж: 23 года
Чертаново
Бодров Александр Владимирович
андролог / венеролог / уролог
Стаж: 14 лет
Бутово, Чертаново
Казенас Юлия Олеговна
гастроэнтеролог / терапевт / нутрициолог
Стаж: 17 лет
Чертаново
Слабуха Оксана Владимировна
венеролог / дерматолог / косметолог / трихолог / подолог
Стаж: 20 лет
Бутово
Долгополова Ирина Николаевна
акушер / гинеколог / маммолог
Стаж: 19 лет
Чертаново
Фролов Сергей Константинович
флеболог
Стаж: 10 лет
Чертаново
Морозов Александр Владимирович
проктолог / эндоскопист
Стаж: 16 лет
Чертаново
Долгова Зоя Александровна
врач УЗИ
Стаж: 14 лет
Бутово
Колбунцов Юрий Борисович
гастроэнтеролог / кардиолог / терапевт
Стаж: 21 год
Чертаново
Типсин Денис Сергеевич
маммолог / онколог
Стаж: 17 лет
Бутово
Сергеева Ирина Анатольевна
рефлексотерапевт
Стаж: 10 лет
Бутово
Семенова Юлия Викторовна
невролог / психотерапевт
Стаж: 25 лет
Бутово, Чертаново
Долгаров Игорь Валерьевич
проктолог
Стаж: 19 лет
Бутово
Миронова Кристина
эндоскопист
Стаж: 3 года
Бутово, Чертаново
Заргарян Роберт Артаваздович
флеболог / хирург
Стаж: 9 лет
Чертаново
Фейзиев Эльвин Эйнуллаевич
флеболог / хирург
Стаж: 5лет.
Чертаново
Кондратьева Елена Николавена
акушер / гинеколог / маммолог
Стаж: 39 лет
Чертаново
Мальцева Марина Вячеславовна
акушер / гинеколог / маммолог
Стаж: 21 год
Чертаново
Леонтян Сергей Валерьевич
флеболог / хирург
Стаж: 16 лет
Бутово
DocDoc.ru
ProDoctorov.ru
Yandex.ru
Meds.ru
Zoon.ru
NaPopravku.ru
* Обращаем Ваше внимание на то, что данный интернет-сайт носит исключительно информационный характер и ни при каких условиях не является публичной офертой, определяемой положениями Статьи 437 ГК РФИнформация для пациентов
2023 © Московский Доктор
Диагностика
Мне поставили диагноз РМЖ. Я умру?
Нет, рак молочной железы можно вылечить!
Современные методы позволяют добиться отличных результатов даже в тех случаях, которые еще 10 лет назад считались неизлечимыми. Эффективность терапии зависит от стадии заболевания, вида рака (биологического подтипа опухоли), общего состояния здоровья пациентки. Чем раньше начато лечение, тем больше шансов на успех.
Конечно, такой диагноз выбивает из привычной жизни. Но обращение в специализированное медицинское учреждение, соблюдение плана обследования и лечение — самое важное с момента возникновения подозрения на онкологическое заболевание. Ни в коем случае не обращайтесь к знахарям или народным целителям. Не теряйте времени зря! Только комплексное лечение, включающее операцию, курсы химио- (лекарственной) и/или лучевой терапии, может гарантировать успех.
Мне поставили диагноз РМЖ. Это может быть ошибкой?
Вероятность ошибки существует.
Это может зависеть от того, какие проведены исследования и на основании чего выставлен диагноз. Окончательно диагноз рака молочной железы ставят на основании цитологического и гистологического исследования ткани опухоли в патоморфологической лаборатории специализированного медицинского учреждения. Выявление опухолевых образований при маммографии или УЗИ молочной железы требует обязательного дополнительного обследования.
Но ошибка все-таки возможна. Стекла с образцами могут перепутать, при биопсии могут взять кусочек ткани не с того участка, да и патоморфолог может ошибиться.
Чтобы избежать неправильного диагноза и, как следствие, некорректного лечения, необходимо показать гистологические блоки второму специалисту.
Любые решения, связанные со здоровьем, нужно принимать только после того, как вы узнаете все возможное о своем диагнозе, прогнозах и доступных методах лечения.
Как убедиться в правильности диагноза?
Диагноз «рак молочной железы» устанавливают после проведения комплексного обследования.
На первом этапе оно может включать маммографию, УЗИ молочной железы и лимфоузлов, дополнительно может быть назначена компьютерная томография или магнитно-резонансная томография. В зависимости от результатов проводят биопсию опухоли и (или) лимфоузлов. При этой процедуре забирают образец ткани опухоли для дальнейшего гистологического и при необходимости иммуногистохимического исследования, а полученный из лимфоузла материал — для цитологического исследования. Эти исследования должны выявить наличие раковых клеток и установить их вид (биологический подтип), и именно эти результаты позволяют поставить точный диагноз.
Чтобы избежать неправильного диагноза и, как следствие, некорректного лечения, необходимо показать гистологические блоки второму специалисту.
Как проводят диагностику?
При выявлении уплотнения или образования в груди при самообследовании или на врачебном осмотре обязательно проводят маммографию, УЗИ молочных желез.
В некоторых случаях, возможно, сразу направят на МРТ молочных желез.
При проведении УЗИ и МРТ проверяют лимфатические узлы (подмышечные, под- и надключичные). Если результаты подтверждают наличие опухоли или обнаружены изменения в лимфатических узлах, врач проведет биопсию опухоли и лимфоузлов, чтобы точно поставить диагноз.
Биопсия — это процедура забора ткани из опухоли или из лимфоузла для дальнейшего исследования. Из опухоли материал берут с помощью специальной иглы, которая позволяет взять фрагмент ткани или жидкости для исследования.
На гистологическом исследовании ткани опухоли будут изучать под микроскопом, чтобы выяснить, злокачественная она или нет. Если подозрение подтвердится, потребуется сделать иммуногистохимическое исследование, чтобы узнать конкретный подвид опухоли.
Что такое уточняющая диагностика после постановки диагноза?
Если диагноз подтвердится, могут потребоваться дополнительные лабораторные анализы, а в некоторых случаях — рентгенологические или радиоизотопные исследования, чтобы оценить распространенность опухолевого процесса и выбрать оптимальную тактику лечения.
Это могут быть анализы крови, включая биохимию, КТ грудной или брюшной полости, сцинтиграфию костей. Один из самых современных методов — ПЭТ-КТ.
В некоторых случаях нужно провести генетический анализ, чтобы выявить наличие мутации генов ДНК BRCA.
Таким образом, для получения точного диагноза и подбора индивидуальной программы лечения необходимо не только выявить опухоль и оценить ее размеры, но и установить вид раковых клеток, определить их гистохимические характеристики, выяснить, вовлечены ли в процесс региональные лимфоузлы и есть ли отдаленные метастазы.
Каковы симптомы рака?
Прежде всего надо подчеркнуть, что на самых ранних стадиях симптомов скорее всего вообще нет.
А именно на ранних стадиях наиболее высоки шансы на полное излечение и удается удалить опухоль, сохранив молочную железу.
Именно поэтому женщинам после 50 лет рекомендуют проводить маммографию регулярно, а более молодым, но имеющим повышенный риск развития опухоли, — УЗИ или МРТ молочной железы.
К врачу надо идти и при изменении формы молочной железы, появлении непривычного дискомфорта или болезненности, локальном шелушении или воспалении кожи, изменении формы соска (втяжение вглубь железы или, наоборот, припухлость или увеличение в размере), изменении кожи над железой (если появилась бугристость, изменились цвет, толщина, температура кожного покрова), необычных выделениях из соска и безболезненном увеличении подмышечных лимфоузлов.
В запущенных случаях могут проявляться общие симптомы злокачественного новообразования — выраженная слабость, бледность, боли в костях, потеря веса.
Я живу в регионе, надо ли мне ехать на лечение в Москву?
Необходимости ехать обязательно в Москву нет. Но к выбору центра, в котором проходить все обследования, а затем и лечиться, стоит подойти очень серьезно.
Нужно узнать именно про специализированное медицинское учреждение онкологического профиля: какие исследования они проводят, делают ли иммуногистохимические исследования, какие оперативные методики, какие программы лучевой терапии выполняют.
Сейчас во многих городах есть очень квалифицированные врачи и учреждения оснащенные по последнему слову медицины. Узнайте, что делают в вашем городе или в соседнем. Ищите медицинский центр, в котором есть не только квалифицированные специалисты (химиотерапевты, хирурги, лучевые терапевты), но и все необходимое оборудование.
Посмотрите информацию в интернете, поговорите с врачами. Возможно, все необходимое есть по соседству, и вы легко сможете получить второе мнение, проверить стекла или сделать дополнительное исследование.
Слышала о высоком проценте ошибки при цитологии и гистологии, иммуногистохимии. Это правда?
Получение точного результата при исследовании биопсийного материала чрезвычайно важно.
Без гистологического подтверждения не ставят диагноз злокачественного новообразования (его только предполагают), а без проведения иммуногистохимического анализа нельзя судить о типе опухолии соответственно правильно определить тактику лечения. Это сложные методики и выполняются они в специализированных лабораториях.
В небольших населенных пунктах их могут просто не проводить. Следовательно, материал будут пересылать в другие учреждения.
И, к сожалению, ошибки при выполнении этих исследований случаются. Стекла с образцами могут перепутать, при биопсии могут взять кусочек ткани не с того участка, да и патоморфолог может ошибиться. Чтобы избежать неправильного диагноза и, как следствие, некорректного лечения, нужно постараться найти специализированный онкологический медицинский центр, имеющий патоморфологическую лабораторию. Если есть возможность, важно показать гистологические блоки второму специалисту.
Как понять, что лаборатории и клинике можно доверять?
Вызывающая доверие клиника будет выполнять различные типы операций (в том числе сохраняющие молочную железу) и будет иметь не только квалифицированных специалистов (химиотерапевтов, хирургов, лучевых терапевтов), но и все необходимое оборудование, специализированное отделение лучевой терапии с современными аппаратами для дистанционной радиотерапии.
Это позволит свести возможность ошибки к минимуму. Да и лечение в таком центре будет соответствовать современным стандартам. Конечно, лучше выбрать тот, который расположен максимально близко к месту жительства. Туда можно и переслать стекла, если исследование уже было проведено, чтобы свести возможность ошибки к минимуму. Стекла нужно обязательно сохранять. Но и затягивать с началом лечения из-за чрезмерного контроля над результатами исследований тоже не нужно.
Время, затраченное на перепроверку, может обойтись очень дорого: лечение не следует откладывать.
Какие виды обследования бесплатны, а какие не входят в ОМС?
Граждане РФ должны получать лечение онкологических заболеваний бесплатно, так как оно входит в программу обязательного медицинского страхования.
Большинство исследований также должно быть проведено бесплатно: УЗИ, маммография, МРТ, КТ, анализы крови и биопсия с последующим исследованием полученного материала (включая иммуногистохимические). ПЭТ-КТ и генетическое обследование на мутацию BRСA входят в эту программу.
Если время ожидания высокотехнологичных исследований достаточно велико и у вас есть возможность, можно получить эти услуги и платно, однако выбирать место, где вы сделаете это за деньги и почти без очереди, также надо очень внимательно.
Это должно быть специализированное учреждение, в котором есть отделения по лечению и диагностике злокачественных новообразований.
- Мне поставили диагноз РМЖ. Я умру?
- Мне поставили диагноз РМЖ. Это может быть ошибкой?
- Как убедиться в правильности диагноза?
- Как проводят диагностику?
- Что такое уточняющая диагностика после постановки диагноза?
- Каковы симптомы рака?
- Я живу в регионе, надо ли мне ехать на лечение в Москву?
- Слышала о высоком проценте ошибки при цитологии и гистологии, иммуногистохимии. Это правда?
- Как понять, что лаборатории и клинике можно доверять?
- Какие виды обследования бесплатны, а какие не входят в ОМС?
4 октября 2016 г
Одним из направлений деятельности лаборатории Genetico является преимплантационное генетическое тестирование (ПГТ) эмбрионов на моногенные и хромосомные заболевания. Подробнее о том, в каких случаях проводится ПГТ и каковы возможности современной преимплантационного тестирования, мы расскажем в одной из следующих статей. А сейчас хотели бы подробнее остановиться на этапе, без которого проведение ПГТ не представляется возможным — биопсии эмбриона. В процессе биопсии от эмбриона отделяются одна или несколько клеток, которые в последующем используются для генетических анализов. От качества биопсии эмбриона зависит сама возможность проведения последующей диагностики, а также точность получаемых результатов ПГТ. Перед тем, как начать сотрудничество с эмбриологом клиники ЭКО, мы предлагаем эмбриологу выполнить тестовую биопсию. Тестовая биопсия проводится на эмбрионах, непригодных к переносу или остановившихся в развитии, еще до того, как эмбриолог приступит к выполнению биопсии образцов пациентов для ПГТ. Все биопсии выполняются по определенным правилам, что позволяет осуществить соблюдение необходимых этапов контроля качества.
Самый первый этап контроля качества начинается в нашей лаборатории ПГТ и заключается в проверке чистоты буфера, который в последующем в пробирках передается эмбриологу клиники ЭКО. Именно в такие пробирки с проверенным буфером эмбриолог помещает образцы биопсии эмбрионов. Одна из пробирок должна остаться неоткрытой эмбриологом: она передается вместе с образцами биопсии в лабораторию ПГТ на исследование. Чистота буфера в этой пробирке будет отражать качество транспортировки и хранения пробирок с буфером в клинике ЭКО. Перед тем как поместить клетки эмбриона в пробирку с буфером, эмбриолог промывает эти клетки в нескольких каплях такого же буфера. Чтобы удостовериться в качестве отмывки биопсийного материала и отсутствии контаминации (загрязнения), к каждому образцу биопсии предоставляется собственный контроль – проба среды из последней отмывочной капли, чистота которой также нами проверяется. Таким образом, на втором этапе от эмбриолога в нашу лабораторию поступают образцы материала биопсии, контроли чистоты отмывки каждого образца и контроль чистоты транспортировки и хранения буфера.
В лаборатории проводят следующий этап — полногеномную амплификацию. Она позволяет многократно увеличить концентрацию ДНК в каждом образце. Так, даже очень малое количество ДНК клеток эмбриона, взятых на анализ, или количество ДНК, присутствующее в контрольных образцах, станет достаточным для последующего исследования. После амплификации оцениваем количество и качество ДНК. При успешно выполненной биопсии в образцах от эмбриона будет много ДНК; а во всех контролях, полученных от эмбриолога, ничего наблюдаться не должно. Кроме того, наша лаборатория следит за соответствующим качеством собственных реактивов. При каждом анализе образцов биопсии мы ставим собственные контроли: проверяем, работают ли реактивы правильно, так как при хранении они могут испортиться, и оцениваем их чистоту. На рисунке ниже показан образец успешно выполненной тестовой биопсии: в каждом образце есть материал биопсии, все контроли чистые, правильно сработали внутренние контроли нашей лаборатории.
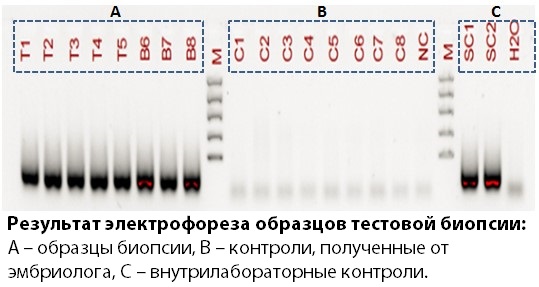
Нами был проведен сравнительный анализ качества выполнения эмбриологами тестовых биопсий и биопсий эмбрионов для ПГТ. Качество выполнения биопсий эмбрионов для ПГТ было достоверно выше, чем во время выполнения тестовых биопсий. При выполнении биопсий эмбрионов для ПГТ мы реже сталкивались с такими проблемами, как отсутствие клеток эмбриона в доставленных в лабораторию пробирках и наличие контаминации (загрязнения) в последней отмывочной капле. Таким образом, проведение тестовой биопсии и полученные по ее результатам рекомендации позволяют значительно снизить частоту возникновения ошибок при выполнении биопсии эмбрионов пациентов для проведения генетической диагностики. Эмбриологи, сотрудничающие с нашей лабораторией, успешно выполнили тестовую биопсию, что позволяет пациентам быть уверенными в высоком качестве получаемых услуг. Кроме того, мы тщательно следим за соблюдением всех необходимых этапов контроля качества, как во время тестовой биопсии, так и при проведении биопсии для преимплантационной генетической диагностики, чтобы убедиться в высокой точности получаемых результатов.
Автор: Мусатова Елизавета
Врач-генетик
Core-биопсия: для чего она нужна?
Ежегодно в мире миллион женщин слышат на приеме у маммолога страшный диагноз — рак молочной железы. Согласно статистике, каждая восьмая женщина рискует столкнуться с этим заболеванием, несущим угрозу жизни. Но есть и обнадеживающие факты — при раннем выявлении патологии рак молочной железы результативно лечится путем удаления груди с последующей коррекцией ее формы, после чего пациентка возвращается к полноценной жизни без ограничений.
Важнейшим вопросом медицины стала разработка одновременно безопасного и информативного способа диагностики опухолей молочной железы. Метод должен выявлять рак и при этом четко отличать злокачественную опухоль от кисты. Необходимой составляющей такой методики и является Core-биопсия.
В чём преимущество биопсии перед УЗИ?
Ультразвуковые методы выявляют факт наличия опухоли или кисты, но не идентифицируют новообразование. Этот факт затрудняет лечение, ведь врач не может оценить объективно, необходимо ли оперативное вмешательство для удаления опухоли и железы в целом. Биопсия, в том числе Core-методика, — это именно та диагностическая мера, которая помогает сделать картину заболевания полной. В ходе этого исследования врач получает биологический материал для дальнейшего проведения цитологического и гистологического анализа в лаборатории. Это, в свою очередь, — единственный путь, позволяющий получить точный и достоверный диагноз.
Как проводится Core-биопсия?
Первый способ проведения биопсии грудных желез — открытая методика, основанная на рассечении мягких тканей груди и получении доступа к новообразованию. Этот метод высокоинформативен, однако представляет собой полноценную операцию, которая неоправдана, если новообразование окажется доброкачественным.
Чтобы снизить риск развития осложнений и упростить процедуру, были разработаны игольные методы. В этом случае процедура биопсии предполагает забор тканей опухоли через тонкую иглу. Такие методики легко переносятся пациентками и не травмируют грудь, однако имеют один существенный недостаток — невозможность взятия достаточного количества материала.
Решением этой проблемы стала Core-биопсия. Отличие этой методики от других игольных процедур заключается в использовании иглы большего диаметра, на конце которой есть лезвие. В результате при проведении процедуры удается получить нужный объем тканей для осуществления дальнейшей лабораторной биопсии. Core-биопсию называют также трепан-биопсией. Трепан — это небольшая металлическая игла, которая проникает в ткань молочной железы для забора маленьких образцов ткани для дальнейшего исследования.
Трепан-кор-биопсия может использоваться для диагностики различных заболеваний молочной железы, включая рак и другие опухоли, а также для оценки состояния тканей при различных заболеваниях.
Есть ли вероятность ошибки при проведении Core-биопсии?
Процедура проводится под контролем УЗИ, что исключает вероятность ошибки. Продвижение иглы в глубь мягких тканей отражается на мониторе, что позволяет врачу произвести забор клеточного образца именно в том месте, где локализована опухоль.
Больно ли при Core-биопсии молочной железы?
Безусловно, использование специальной иглы или пистолета, несмотря на малоинвазивность, травмирует ткани, и без анестезии это было бы больно. Однако, в отличие от открытой операции, которая проводится под общим наркозом, для Core-биопсии достаточно использовать местную анестезию. Это значительно расширяет сферу применения диагностической методики для пациентов, которым противопоказан общий наркоз.
Остается ли шрам после проведения биопсии по методу Core?
Одно из важных преимуществ этого способа — отсутствие косметических повреждений. На теле пациентки не остается шрамов и рубцов, что особенно важно в тех случаях, когда опухоль оказывается доброкачественной и не требует удаления молочной железы.
Существуют ли опухоли груди, которые не поддаются исследованию при помощи Core-биопсии?
Процедура не имеет ограничений по информативности и применяется для диагностирования любых новообразований груди. Очевидно, что глубоко расположенные опухоли исследовать сложнее, однако результат здесь в большей степени зависит от профессионализма и опыта врача. Кроме того, осложнено проведение диагностики новообразований, расположенных за ареолой, так как в этом случае может потребоваться дополнительная анестезия для пациентки в силу повышенной чувствительности этой области.
Core-биопсия в «Бест Клиник»
«Бест Клиник» стремится сделать диагностику максимально точной и безопасной для своих пациентов. В медицинском центре «Бест Клиник» на Красносельской установлен и действует аппарат для забора образцов клеточной ткани из опухолей. Опытные врачи клиники успешно применяют CORE-биопсию молочной железы в диагностике заболеваний и сделают все, чтобы процедура прошла максимально безопасно, безболезненно и информативно.
Сделайте выбор в пользу Core-биопсии и получите достоверный результат обследования, который обеспечит последующее своевременное и эффективное лечение!