Полноценная жизнь после удаления желчного пузыря
Нарушения работы пищеварительной системы в той или иной степени встречаются у каждого человека. Вместе с тем существуют заболевания, которые буквально делят жизнь на до и после. Именно к таким относится желчнокаменная болезнь, требующая хирургического вмешательства.
По статистике, ЖКБ встречается примерно у 10―20% взрослого населения нашей страны в зависимости от региона. Орган играет важную роль в процессе пищеварения, поэтому жизнь без желчного пузыря требует соблюдения ряда правил и ограничений, о которых мы расскажем далее.
Содержание:
- Функции желчного пузыря
- Причины появления камней в желчном пузыре
- Симптомы желчнокаменной болезни
- Что происходит в организме после операции по удалению желчного пузыря?
- Пищеварение после удаления желчного пузыря
- Восстановление после операции
- Лекарства после удаления желчного пузыря
- Диета после удаления желчного пузыря
- Жизнь после удаления желчного пузыря: важные советы
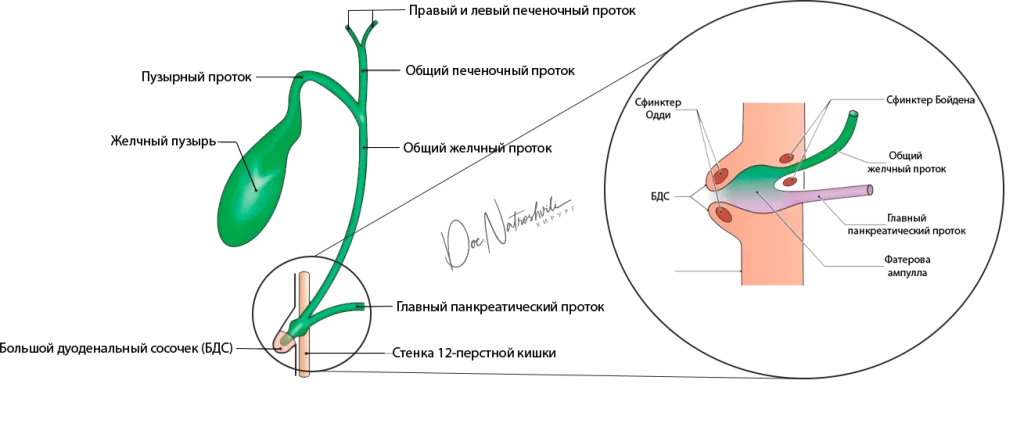
Функции желчного пузыря

За сутки печень вырабатывает около полутора литров желчи, однако ее состав и свойства меняются при попадании в желчный пузырь. В нем почти в 10 раз повышается концентрация желчных кислот, билирубина и холестерина за счет всасывания воды и других элементов через стенки органа.
Работа желчного пузыря обеспечивает следующие процессы:
- нейтрализация кислотной среды желудочного сока;
- активизация ферментов поджелудочной железы;
- полноценное переваривание пищи, расщепление жиров и усвоение витаминов;
- перистальтика кишечника и выработка в нем слизи;
- обеззараживание частиц пищи и предотвращение гельминтоза за счет создания щелочной среды;
- выработка гормонов и кишечных ферментов.
Причины появления камней в желчном пузыре

- врожденные патологии строения органа, перегиб пузыря или протоков;
- изменение состава желчи, в результате чего она становится густой, застаивается, начинает образовывать твердый осадок и камни;
- изменение моторики билиарного тракта;
- гормональные сбои, в частности, после приема некоторых препаратов (пероральных контрацептивов);
- наличие лишнего веса, сахарный диабет;
- несбалансированное питание, употребление продуктов с высоким содержанием углеводов и холестерина;
- малоподвижный образ жизни;
- частые стрессы;
- курение, употребление алкоголя.
Симптомы желчнокаменной болезни

- повышение температуры тела;
- потемнение мочи и осветление кала;
- постепенное снижение массы тела;
- пожелтение кожных покровов, склер глаз;
- быструю утомляемость, общее ухудшение самочувствия.
Желчнокаменная болезнь диагностируется на основании лабораторных анализов, УЗИ, КТ, МРТ, а также рентгенологического исследования.
Выявление камней в желчном пузыре не всегда требует специфического лечения. Если у пациента нет осложнений, то врачи прибегают к выжидательной тактике. Помимо этого, разработаны методы растворения песка и камней с помощью ряда препаратов, но подобная терапия не является панацеей от ЖКБ. Со временем камни образуются снова.
Удаление ЖП показано при появлении осложнений, таких как острый или хронический калькулезный холецистит. При успешном хирургическом лечении пациент избавляется от негативных симптомов без каких-либо серьезных последствий для качества жизни.
Что происходит в организме после операции по удалению желчного пузыря?
В 95% случаев хирургическое лечение приносит только облегчение и пациент начинает себя чувствовать так, словно вмешательства не было. Вместе с тем удаление органа пищеварительной системы не может пройти бесследно. После операции в организме происходит как минимум 3 важных изменения:
1. Желчи больше негде скапливаться, поэтому она начинает непрерывно поступать в двенадцатиперстную кишку.
2. Образующийся в печени секрет оказывает давление на протоки.
3. Желчь больше не очищается от избытка воды, хлора и натрия, поэтому постепенно меняется состав микрофлоры кишечника.

- тянущие боли в правом подреберье;
- чувство тяжести и вздутие в животе;
- тошноту до или после приема пищи;
- горечь во рту, изменение вкуса и пр.
Ухудшение самочувствия и другие негативные последствия могут наблюдаться у пациентов с заболеваниями двенадцатиперстной кишки или поджелудочной железы, в остальных случаях у операции больше плюсов, чем минусов.
Пищеварение после удаления желчного пузыря

- нарушения стула, вызванные снижением концентрации желчи и, как следствие, ухудшением обработки пищи;
- изменение обмена веществ, в частности, недостаток жирорастворимых витаминов, жирных кислот, кишечных белков и гормонов;
- признаки раннего старения организма за счет снижения усвоения антиоксидантов.

- исчезают хронические боли в правом подреберье и животе;
- нормализуется стул;
- сглаживаются проявления других заболеваний органов желудочно-кишечного тракта.
Восстановление после удаления желчного пузыря

На вторые сутки разрешено пить травяные отвары, нежирный кефир, можно есть жидкое картофельное пюре на воде. Далее на протяжении недели в меню постепенно вводятся протертые каши, легкие бульоны, нежирное мясо и рыба, ржаные сухари.
Важно! Желчь выводится из протоков только во время приема пищи, поэтому пациенту необходимо перейти на дробное питание. Кушать необходимо 5―6 раз в день. При соблюдении этого правила желчь не будет застаиваться, следовательно, в протоках не образуются новые камни и не начнется воспалительный процесс.

- в течение 1-2 месяцев не поднимать тяжести, не выполнять тяжелую работу по дому, исключить интимную близость;
- ограничить занятия спортом, но при этом малоподвижный образ жизни не приветствуется;
- отказаться от посещения солярия, пляжа, бани и сауны — необходимо избегать как перегрева, так и переохлаждения.
Лекарства после удаления желчного пузыря

«Холосас» — сироп растительного происхождения с широким терапевтическим эффектом. Действующий компонент препарата — экстракт плодов шиповника, богатый витаминами и минералами.
Сироп, как указано в инструкции, усиливает секрецию желчи, стимулирует перистальтику кишечника, оказывает мягкое противовоспалительное действие, активизирует работу поджелудочной железы, повышает устойчивость организма к инфекционным и бактериальным заболеваниям.
«Аллохол» — желчегонное средство растительного происхождения, в состав которого входят экстракты крапивы, чеснока, пчелиный воск, а также сухая желчь животных.
Препарат, в соответствии с аннотацией, способствует стимуляции работы печени, восстановлению моторных функций органов пищеварения, устранению воспалительных процессов, выведению токсических веществ из кишечника.

Препарат, согласно инструкции, способствует очищению печени от токсинов, нормализации работы мочевыделительной и желчегонной системы. Многие пациенты отмечают на фоне приема «Хофитола» нормализацию артериального давления и улучшение аппетита.

Применение этого средства позволит устранить боль в правом подреберье, тошноту, изжогу. «Одестон», как сказано в аннотации, усиливает синтез и эвакуацию желчи, снижая риск образования камней, а также снимает спазмы гладкой мускулатуры кишечника.
Помимо этого, врач может назначить гепатопротекторы — лекарства, которые необходимо принимать после удаления желчного пузыря. Это группа препаратов, направленных на нормализацию работы печени и других органов пищеварения.

«Карсил», согласно инструкции, обладает мембраностабилизирующим и антигипоксическим свойствами. Кроме этого, средство препятствует жировому перерождению клеток печени и нарушению оттока желчи. Препарат способен значительно облегчить симптоматику заболеваний печени, при этом его часто назначают вместе с другими лекарствами.

Как сказано в инструкции, действующее вещество лекарственного средства снижает концентрацию холестерина в желчных протоках. Благодаря этому в желчи повышается содержание желчных кислот, которые способствуют растворению конкрементов. Помимо этого, препарат усиливает секрецию желудка и поджелудочной железы.

Согласно инструкции «Эссенциале Форте Н» регулирует процессы углеводного и жирового обмена в организме, а также усиливает дезинтоксикационные функции печени. Фосфолипиды предотвращают жировую дистрофию органа, снижают вероятность образования новых камней в протоках. Это один из немногих препаратов, которые врачи иногда назначают беременным женщинам при проблемах с пищеварением.

Препарат, в соответствии с аннотацией, оказывает выраженный гепатопротекторный и желчегонный эффект, а также умеренное антиоксидантное действие. После курса приема «Гепабене» многие пациенты отмечают избавление от дискомфорта и спазмов в животе, устранение отрыжки и изжоги.

Препарат содержит растительные экстракты расторопши, листьев артишока, витамины группы В, лецитин и другие вещества, улучшающие работу системы пищеварения. Вместе с тем «Гепатрин» не может применяться как самостоятельное лекарство, его назначают в составе комплексной терапии.
Важно! Несмотря на то, что многие перечисленные препараты изготовлены на основе натуральных растительных компонентов, их применение должно согласовываться с лечащим врачом. Бесконтрольный прием гепатопротекторных лекарств может привести к ухудшению самочувствия пациента, перенесшего операцию по удалению желчного пузыря.
Диета после удаления желчного пузыря
| Можно | Нельзя |
|---|---|
| Нежирное мясо: курица, индейка, телятина, крольчатина. | Жирное мясо и субпродукты: утка, гусь, свинина, сало, печень. |
| Супы на процеженном мясном или овощном бульоне. | Наваристые жирные бульоны. |
| Отварные и запеченные блюда, а также продукты, приготовленные на пару. | Жареное, копченое, острое, маринованное, соленое. |
| Запеченные овощи, сладкие фрукты. | Сырые овощи, кислые фрукты и ягоды. Грибы, лук, чеснок, имбирь под запретом в любом виде. |
| Кисломолочные продукты без сахара: кефир, обезжиренный творог, простокваша. | Сырое молоко, творожная масса, сладкий йогурт, мороженое, взбитые сливки, сметана. |
| Мед, зефир, мармелад, повидло. | Шоколад, выпечка, кондитерские изделия. |
| Галеты, сухое несладкое печенье, сухари, вчерашний хлеб. | Черный хлеб, свежие хлебобулочные изделия. |
| Травяные отвары, некрепкий черный или зеленый чай, соки, морсы, компоты. | Кофе, какао, крепкий чай. |
| Гречневая и перловая крупа, рис, овсянка, отруби. | Манная крупа, бобовые. |
Жизнь после удаления желчного пузыря: важные советы
Питание. Помимо дробного приема пищи, пациентам рекомендуется выпивать в день до 2 литров воды без газа. Запивать еду при этом нежелательно, чтобы не снижать концентрацию пищеварительных ферментов. Следует ограничивать употребление растительного и сливочного масла, сладостей и консервированных продуктов. Алкоголь и курение также под запретом.
Физическая активность. Несмотря на то, что интенсивные занятия спортом первые полгода не допускаются, движение необходимо для нормальной работы пищеварительной системы. Первые тренировки можно начинать на 6 неделе после операции. Сначала это может быть ходьба, затем по нарастающей легкий бег и упражнения в тренажерном зале.
Лекарства. Жить полноценно после удаления желчного пузыря помогает прием препаратов, стимулирующих выработку пищеварительных ферментов. Схему лечения должен составлять врач в соответствии с индивидуальными особенностями организма пациента. Самолечение и прием БАДов без согласования со специалистом не допускается.
Болевой синдром. Многие пациенты после холецистэктомии жалуются на боли в области печени. Этот орган лишен нервных окончаний, поэтому дискомфорт связан с операцией. Если боль не проходит, это может свидетельствовать о развитии постхолецистэктомического синдрома, или ПХЭС. Такое состояние вызвано нарушением работы билиарной системы и требует наблюдения у врача.
Помните, что даже после удаления желчного пузыря возможно образование новых камней в протоках, поскольку изначально эта проблема связана с изменением физико-химических свойств желчи. Для того чтобы не допустить осложнений, пациенту необходимо пересмотреть особенности питания и образа жизни, только в этом случае ситуацию можно взять под контроль и добиться улучшения самочувствия.
Вся информация в статье носит рекомендательный характер. Перед применением лекарств
проконсультируйтесь с врачом.
Не знаете, что выбрать?
Оставьте свои контакты, и мы поможем вам
Самовывоз через 1 час
Срок хранения 48 часов
Оплата при получении
Любая сумма заказа
Дорогие читатели, многих пугают последствия удаления желчного пузыря и жизнь после холецистэктомии. Всегда ли возникает постхолецистэктомический синдром — именно так специалисты называют комплекс симптомов, который в той или иной степени возникает у всех больных после операции.
Я сама перенесла операцию по удалению желчного пузыря и прекрасно знаю, с чем может столкнуться человек после выписки. Самый тяжелый период — первые 6-8 месяцев.
Постхолецистэктомический синдром (код по МКБ 10 — K91.5) встречается в 10-30% пациентов. Это довольно часто, при том, что учитывают именно те случаи, когда люди обращаются за помощью и жалуются на свое самочувствие после холецистэктомии. Но многие принимают болевой синдром и другие признаки за норму и предпочитают молча терпеть, даже не зная о существовании такого понятия как постхолецистэктомический синдром. Так что он из себя представляет и можно ли избежать нежелательных последствий удаления желчного пузыря? Давайте разбираться в этом непростом вопросе.
Что происходит после удаления желчного пузыря
К каким последствиям удаления желчного пузыря готовиться и как изменится жизнь после операции? Отсутствие информации пугает многих людей, и именно поэтому они и отказываются от холецистэктомии. Врачи не всегда находят время понятно объяснить, что будет после операции и какие могут быть последствия, если удалили желчный пузырь.
Холецистэктомия в той или иной степени (в зависимости от изначального состояния пищеварительного тракта) приводит к нарушениям в билиарной системы. Желчный пузырь хранит желчь, которая вырабатывается печенью. Она дозировано выделяется в двенадцатиперстную кишку во время поступления пищи.
После холецистэктомии нарушается привычный ток желчи, ее первое время не хватает для обеспечения нормального процесса пищеварения. Организм человека очень хитро устроен, и постепенно происходит адаптация к отсутствию желчного пузыря. Но этот период восстановления необходимо пережить, перетерпеть, соблюдая определенные пищевые ограничения — диету №5.
Не употребляя ничего жирного, жареного и острого, отказываясь от алкоголя, вы тем самым щадите органы ЖКТ, которым нужно время на адаптацию. Терпение и последовательное расширение режима питания делают свое дело: уже через 3-6 месяцев у многих пациентов исчезают боли и другие последствия после удаления желчного пузыря, и тогда можно потихоньку употреблять практически все продукты.
Возможные последствия холецистэктомии
Чаще всего последствия после удаления желчного пузыря с камнями напоминают симптомы желчнокаменной болезни, которые хорошо знакомы людям, перенесшим холецистэктомию:
- тупая или режущая боль в области правого подреберья;
- хроническая тошнота;
- метеоризм и постоянное урчание в животе;
- горький привкус во рту;
- изжога;
- боли в животе;
- частая диарея;
- снижение массы тела;
- раздражительность и общая слабость.
При появлении подобных симптомов многие разочаровываются и жалеют о проведенной операции. Но если у вас удален желчный пузырь, последствий в виде болей, тошноты не избежать. Они появляются у большинства пациентов, но могут быть слабо выраженными. Это зависит от многих факторов, включая строгость соблюдения диеты в первые месяцы после холецистэктомии.
Недостаток желчи, который наблюдается в первые месяцы привыкания, приводит к тому, что пища плохо переваривается. Она начинает бродить, застаиваться в кишечнике, вызывая метеоризм. Но со временем включаются адаптационные механизмы и организм приспосабливается к тому количеству желчи, которая поступает из печени.
Как правило, у женщин последствия удаления желчного пузыря появляются чаще. Но преимущественно женщины и болеют желчнокаменной болезнью, поэтому появляются такие статистические данные у специалистов. Возникает много споров в медицинской среде, которые касаются возможных последствий удаления желчного пузыря у мужчин и женщин. Некоторые специалисты считают, что эта проблема во многом надуманна и имеет психосоматическую природу.
Огромное влияние на состояние больного оказывает психологический настрой. Если пациент решает удалить желчный пузырь под давлением врачей или родственников, последствия будут ярко выраженными. Важно настраивать себя на позитив и легкий реабилитационный период, и тогда восстановление будет протекать практически без жалоб. Незначительные тупые боли и тошнота — относятся к варианту нормы. Они проходят в первые 3-6 месяцев реабилитационного периода.
Причины болевого синдрома после операции
Главная причина болевого синдрома и других последствий удаления желчного пузыря — дисфункция сфинктера Одди. Она возникает на фоне нарушения тонуса общего желчного протока. Сфинктер Одди — это мышца, которая расположена в нижней части двенадцатиперстной кишки. Она отвечает за поступление желчи и секрета поджелудочной железы в кишечник.
Сфинктер Одди выполняет функцию насоса, обеспечивая выход желчи в двенадцатиперстную кишку с участием желчного пузыря. При его сокращении мышцы сфинктера расслабляются. После удаления желчного пузыря этот сложный механизм нарушается, поэтому возникают болевой синдром и приступы тошноты.
Симптомы дисфункции сфинктера Одди после удаления желчного пузыря
Спазм сфинктера Одди появляется примерно у половины людей, которым вырезали желчный пузырь. Последствия операции вызывают рецидивирующие боли в правом подреберье и эпигастрии. Они могут отдавать в спину и под лопатку. Длительность боли составляет 20-30 минут. После этого состояние обычно самостоятельно улучшается. Болевой синдром сочетается с тошнотой и рвотой. При этом пациенты практически не переносят жирную пищу.
Спазм сфинктера Одди характеризуется появлением острой боли по ночам. Это является отличительным признаком данного состояния.
Приступ острой боли возникает преимущественно через несколько часов после плотного ужина. Обычно сами больные знают, какие продукты провоцируют болевой синдром. Прислушивайтесь к своему организму, и тогда можно избежать многих неблагоприятных последствий удаления желчного пузыря и сохранить высокое качество жизни.
Есть люди после холецистэктомии, которые очень легко перенесли и операцию, и восстановительный период. И дело здесь не только в соблюдении диеты. После холецистэктомии рекомендуется изменить весь образ жизни, и что не менее важно — настроиться на позитив и только хорошее. Пессимистический взгляд влияет на скорость восстановления и адаптации организма к новым для себя условиям.
Хронические болезни ЖКТ
Желчнокаменная болезнь возникает на фоне нарушения липидного обмена и других патологических изменений в работе органов пищеварительной системы. После холецистэктомии эти нарушения никуда не деваются, а часто даже усиливаются, особенно если больной отказывается соблюдать диету и позволяет себе регулярные погрешности в питании.
Синдром раздраженного кишечника, гастрит, дуоденит,колит, дисбактериоз — эти и многие другие патологии могут обостряться в первые годы после холецистэктомии. К этому пациент должен быть готов и делать все возможное для профилактики рецидивов. Рекомендуется обратиться к терапевту или гастроэнтерологу, чтобы врач назначил обследование, которое поможет определить истинную причину болевого синдрома и диспепсических проявлений после удаления желчного пузыря.
Диагностика
Если после операции на желчном пузыре возникают неблагоприятные последствия в виде острой и хронической боли, тошноты, рвоты, необходимо без промедления обращаться к лечащему врачу. Специалист в первую очередь назначает проведение УЗИ печени и желчевыводящих путей. Исследование позволяет выявить дисфункцию сфинктера Одди и другие осложнения, характерные для холецистэктомии.
Обязательно проводят биохимический анализ крови. Врач обращает внимания на повышение билирубина, трансаминазы, амилазы на фоне отсутствия признаков острого воспалительного процесса. С целью выявления сопутствующих патологий желудка и двенадцатиперстной кишки назначают гастроскопию и фиброгастродуоденоскопию.
Иногда приходится проводить рентгенографию желудка с использованием контраста для выявления язв и других заболеваний. Для изучения состояния протоков билиарной системы назначают эндоскопическую панкреатохолангиографию. Метод позволяет выявить нарушения в оттоке желчи, оценить состояние желчных путей, включая ампулу Фатерова сосочка.
Как устранить последствия удаления желчного пузыря
Как показал многолетний опыт специалистов, многие люди психологически не готовы к удалению желчного пузыря и возможным последствиям хирургического лечения желчнокаменной болезни. А ведь в большинстве случаев можно избежать ухудшения самочувствия. Для этого необходимо предоставить человеку понятную и достоверную информацию о работе ЖКТ после холецистэктомии и важности в первую очередь соблюдать диету и придерживаться принципов здорового образа жизни.
Некоторые люди считают, что удаление желчного пузыря делает их чуть ли не инвалидами. Они отказываются от любых физических нагрузок, тогда как лапароскопическая холецистэктомия не предполагает даже соблюдения постельного режима. Больные начинают ходить практически в день операции, и уже через несколько недель им разрешают есть обычную пищу, исключая чрезмерно жирные, острые и жареные блюда.
Соблюдение диеты
Чаще всего для устранения болевого синдрома и других последствий удаления желчного пузыря хватает коррекции режима питания. После операции необходимо соблюдать лечебную диету №5. Она исключает употребление жареных, кислых, острых и жирных блюд, которые отличаются высокой желчегонной активностью и могут раздражать слизистые оболочки пищеварительного тракта. Алкоголь запрещен в любом виде.
Есть необходимо небольшими порциями, но 5-7 раз в день. Важно исключить переедания, так как первое время желчи на переваривание пищи не хватает. Если есть большими порциями, пища будет загнивать и бродить, вызывая боли в животе и другие дискомфортные ощущения.
Медикаментозная терапия
Если в ходе обследования специалисты обнаружит дополнительные патологии, обязательно проводят их лечение. При сильной боли в правом подреберье назначают спазмолитики (мебеверин, но-шпа). Могут применяться ферментативные средства, которые улучшают пищеварение.
Иногда сильная боль возникает на фоне наличия камней в желчных протоках. В таком случае специалисты проводят эндоскопическую холедохотомию, в ходе которой конкременты удаляют, устраняя предпосылки для сохранения диспепсии и выраженного болевого синдрома.
Отзывы людей о последствиях удаления желчного пузыря
Что рассказывают люди в своих отзывах о последствиях удаления желчного пузыря? Мнения разные, но прислушиваться к ним стоит, ведь часто они помогают избежать ошибок. Заметна связь тяжести состояния после холецистэктомии с возрастом пациента. Пожилые тяжелее переносят и операцию, и сложнее адаптируются к новым изменениям в организме.
Маргарита, 45 лет
«Без желчного живу 5 лет. Первый год были тупые боли, но не так, чтобы на стенку лезть. Не привыкла ныть, всегда занимаюсь спортом. После операции еще больше занялась собой. Дети выросли, внуков пока нет. Поэтому не могу сказать, что последствия удаления желчного меня как-то расстроили. Умеренные боли, тошнота после жирного. Прошел год и я ела все подряд, но не слишком острое и жирное. Помню, как было тяжело после шашлыков, но таблетка мезима и спазмолитика помогла. Вот только лучше без таблеток — надо просто знать меру в еде».
Илья, 35 лет
«Когда мучают постоянные колики, то операцию воспринимаешь как спасение от них. После холецистэктомии и не хочется нарушать диету. Обычно боли после переедания появлялись, но я привык к ограничениям. Тем более что они действуют только первый год, а потом забываешь про то, что желчного нет и просто радуешься жизни».
Кристина, 60 лет
«Операцию провели экстренно, жалею, что долго не решалась и тянула. Последствия удаления желчного — это боль, она была первый год. Прямо как в межприступный период. Боль такая тупая, иногда сильнее, но неприятно. Тошнота была, после праздников, когда переедала, даже рвота возникала. Но через 2 года боли пошли совсем. Врач сказал, что организм адаптировался. Теперь живу как всегда, но диеты все же придерживаюсь. После жирного до сих пор тошнит»
Предлагаю посмотреть видео «Если удален желчный пузырь. Важно знать!».
Дорогие читатели, если у вас есть вопросы, как жить после удаления желчного пузыря, с какими проблемами столкнулись именно вы, задавайте их в комментариях.
Приглашаю вас почитать статьи на сайте: Диета и питание после удаления желчного пузыря Лапароскопия желчного пузыря. Как проходит операция Лапароскопия желчного пузыря. Отзывы об операции
Именно поэтому мы в GMS Hospital строго придерживаемся международных протоколов, и не удаляем желчный пузырь при бессимптомном течении желчекаменной болезни (а это 80% пациентов), когда риск осложнений самой болезни и риск негативных последствий операции одинаков, и составляет около 2%.
Подробнее о желчекаменной болезни, факторах риска и нашем подходе к ее лечению Вы можете прочитать здесь.
Да, в GMS Hospital прекрасное современное оборудование и опытные хирурги, неукоснительно соблюдающие принципы «безопасной холецистэктомии», а количество осложнений в нашей клинике на порядок меньше, чем приведенные выше данные международных исследований. Но, тем не менее, мы всегда помним о возможных негативных последствиях удаления желчного пузыря, и рекомендуем операцию только в случае симптоматического или осложненного течения желчнокаменной болезни: в этом случае риск острого холецистита, панкреатита, холангита и т. д. увеличивается примерно в 10 раз, и на порядок превышает вероятность появления проблем после операции.
Осложнения после холецистэктомии
Все осложнения холецистэктомии можно разделить на две большие группы – возникающие непосредственно во время или сразу после операции и отдаленные осложнения.
Непосредственно во время операции хирург может столкнуться с кровотечением и непреднамеренным повреждением общего желчного протока.
Кровотечение может развиться во время любой операции, собственно каждый, даже минимальный разрез ткани приводит к небольшому кровотечению. Глубокое знание анатомического строения зоны оперативного вмешательства, высококачественное изображение (а оборудование в нашей операционной – это минимум HD-класс видео), использование современных хирургических энергий (моно- и биполярная коагуляция, ультразвуковые ножницы), прецизионная работа хирургов – делают выполнение лапароскопической холецистэктомии в GMS Hospital практически бескровной.
Повреждение общего желчного протока – пожалуй, самое грозное осложнение при холецистэктомии. Мировая статистика говорит о 0,4%–4% вероятности пересечения общего желчного или одного из печеночных протоков – а это, как минимум, инвалидизация и сложные реконструктивные операции пациенту. «Легкая» травма, в том числе электротравма – причина развития стойкого сужения (стриктуры) желчных протоков, что в свою очередь приводит к другим отдаленным последствиям, в том числе холангиту и образованию камней уже в общем желчном протоке после операции.
Чтобы избежать этих негативных последствий, ведущими мировыми экспертами разработаны принципы «безопасной холецистэктомии», которые обязательны к выполнению нашими хирургами. И это не могло не дать результата: мы очень гордимся, что с момента основания в клинике не было ни одного случая повреждения желчных протоков при удалении желчного пузыря.
Тромбоэмболия легочной артерии (ТЭЛА) – еще одно потенциально жизнеугрожающее послеоперационное осложнение, которое намного проще предотвратить, чем лечить. Это формирование тромбов, чаще всего в венах голеней, которые после операции могут оторваться и попасть в сердце, а затем в сосуды легких.
Для профилактики ТЭЛА также разработаны целая система мер. Для каждого пациента в GMS Hospital определяется индивидуальный риск тромбоэмболических осложнений, исходя из планируемой операции, имеющихся факторов риска пациента (наличие онкологического заболевания, нарушения свертывающей системы крови (тромбофилии), пожилой возраст, высокий индекс массы тела и т.д.). Точно зная степень риска, мы подбираем способ профилактики. Всем пациентам без исключения проводится эластическая компрессия нижних конечностей, а при среднем и высоком риске мы используем низкомолекулярные гепарины и/или прерывистую пневмокомпрессию с помощью специального оборудования (которое у нас есть в каждой операционной). Применение лапароскопических технологий (а именно они составляют в нашей клинике 99%, и не только при заболеваниях желчного пузыря) само по себе значительно снижает риск тромбоэмболии, по сравнению с открытой холецистэктомией.
Постхолецистэктомический синдром (ПХЭС)
Отдаленные последствия холецистэктомии – это так называемый постхолецистэктомический синдром (ПХЭС).
Исходя из определения, ПХЭС – это любые проблемы с желудочно-кишечным трактом после удаления желчного пузыря. Таким образом под это понятие можно подогнать довольно много заболеваний, часть из которых (и, надо сказать, большая часть) к операции не имеют никакого отношения.
Что же может служить причиной ПХЭС?
-
Заболевания других органов: гастроэзофагеальная рефлюксная болезнь (ГЭРБ), язва желудка или 12-перстной кишки, синдром раздраженной кишки, хронический панкреатит, гепатит, мезентериальная ишемия, дивертикулярная болезнь толстой кишки, межреберная невралгия, ишемическая болезнь сердца и ряд других заболеваний.
Почему же эти заболевания относят к постхолецистэктомическому синдрому? Чаще всего это происходит следующим образом: пациент приходит к врачу с жалобами, которые обусловлены, например, язвенной болезнью 12-перстной кишки (ноющие боли в верхних отделах живота). При УЗИ находят камни в желчном пузыре – и выполняют его удаление. После операции симптомы как были, так и есть – язва ведь никуда не делась. Но теперь, когда пациент приходит к гастроэнтерологу, он называет это «постхолецистэктомическим синдромом» — ведь желчный пузырь удален. Детально разбираться с причинами болей у врача поликлиники зачастую нет ни времени, ни желания. Отсюда и большое количество ПХЭС, достигающее, по данным различных исследований 5-30%. Истинный постхолецистэктомический синдром при этом составляет не более 10%, а в нашей практике — значительно меньше (потому, что мы не оперируем, когда этого делать не надо, и ищем истинную причину болей до операции, а не после).
Вместе с тем нельзя забывать, что после холецистэктомии действительно изменяются физиологическое взаимодействие органов желудочно-кишечного тракта, нервная и гуморальная регуляция их работы. И это может приводить к увеличению частоты развития, например, гастрита или гастроэзофагеального рефлюкса.
- Истинный постхолецистэктомический синдром, то есть заболевания, которые связаны с желчевыводящей системой:
- Стриктуры (сужения) общего желчного протока, подтекание желчи в брюшную полость, хроническая билома (скопление желчи) или абсцесс подпеченочного пространства, «забытые» камни общего желчного протока, оставленный длинный пузырный проток и оставленные в брюшной полости камни при разрыве желчного пузыря во время операции, также приводящие к формированию абсцессов в послеоперационном периоде.
- Все эти проблемы – следствие технических или тактических ошибок хирурга во время операции или до нее (недостаточное обследование на предмет наличия камней в общем желчном протоке, например). Избежать (или по крайней мере свести риск их появления к минимуму) можно только одним способом – тщательная предоперационная оценка клинической ситуации и неукоснительное соблюдение принципов «безопасной холецистэктомии».
-
Дисфункция сфинктера Одди — Вызывает симптомы, схожие с желчной коликой – довольно интенсивные боли в правом подреберье. Может быть результатом рубцового стеноза (чаще всего возникает из-за многократного пассажа мелких камней через большой дуоденальный сосочек, в котором и находится этот сфинктер) или его спазма.
Для диагностики этого состояния проводится УЗИ на фоне болевого приступа, также может помочь МР-холангиография и биохимический анализ крови.
Боль при спазме сфинктера Одди снимается нитратами и блокаторами кальциевых каналов. Наиболее эффективным способом лечения на сегодня признана эндоскопическая папиллосфинктеротомия (рассечение большого дуоденального сосочка во время эндоскопического исследования). Однако следует помнить, что эта манипуляция сама по себе может приводить к довольно неприятным осложнениям – кровотечению и острому панкреатиту. Поэтому, прежде чем идти на рассечение сфинктера Одди, необходима очень тщательная диагностика, вплоть до эндоскопической манометрии (определение степени сжатия сфинктера с помощью специального датчика), что, к сожалению, не всегда технически возможно сделать в обычных клиниках.
Диарея после удаления желчного пузыря
Постхолецистэктомическая диарея – пожалуй, самое частое проявление постхолецистэктомического синдрома. В основе лежит несколько причин: нарушение обратного всасывания жирных кислот, несоблюдение диеты (прежде всего употребление большого количества жиров), применением антибиотиков при остром холецистите, манифестацией синдрома раздраженной кишки и т.д.
По данным диарея бывает у 17% пациентов после удаления желчного пузыря. Чаще всего она проходит в течение первых недель после операции, и через 3 месяца сохраняется лишь у 5.7% пациентов.
Основной контролируемый фактор риска развития диареи – это ограничение жирной пищи. Чаще всего соблюдение диеты позволяет быстро наладить стул; если же этого недостаточно – мы применяем секвестранты желчных кислот (препараты типа холестирамина), которые позволяют справиться с этой проблемой практически всегда.
Диета после удаления желчного пузыря
Чтобы понять основные принципы диеты после удаления желчного пузыря, вспомним, какие функции он выполняет.
Желчный пузырь накапливает желчь, концентрирует ее, убирая лишнюю воду, и выдает в 12-перстную кишку, когда туда поступают жиры с пищей. Основная функция желчи – эмульгация жиров, то есть она «разбивает» их на мелкие фрагменты (мицеллы). Только мицеллированный жир может быть расщеплен ферментами поджелудочной железы на триглицериды и жирные кислоты.
После удаления желчного пузыря эти функции утрачиваются (надо сказать, что исходное их нарушение уже есть у пациента с желчно-каменной болезнью). Желчь теперь течет в 12-перстную кишку постоянно, в своем изначальном, неконцетрированном виде, и в каждый момент времени ее в 12-перстной кишке относительно немного (по сравнению с человеком с нормально функционирующим желчным пузырем).
Отсюда основные принципы питания:
Желчь течет постоянно – есть нужно почаще
Она не концентрированная и в каждый момент времени ее относительно немного – малые порции и ограничение жиров. Той желчи, что сейчас в 12-перстной кишке должно хватить на их эмульгацию.
Если нарушить диету – никакой катастрофы не случится, но имеющейся желчи не хватит на эмульгацию жиров, они не смогут быть расщеплены ферментами поджелудочной железы и в непереваренном виде пропутешествуют по тонкой кишке в толстую и максимально быстро эвакуируются из организма. Это будет неприятно из-за спазма и диареи, но еще раз – никакой катастрофы не случится.
Тем не менее, соблюдение диеты – важная часть послеоперационного восстановления и профилактики того самого постхолецистэктомического синдрома, о котором мы говорили выше.
Впрочем, слухи о необходимости строго соблюдения диеты № 5, которую часто рекомендуют после холецистэктомии – сильно преувеличены. Достаточно соблюдать те принципы, которые мы обозначили выше. Самая близкая к оптимальной диета после удаления желчного пузыря – средиземноморская, но надо помнить, что режим питания не менее важен, чем те продукты, которые Вы употребляете.
- Thurley PD, Rajpal D. Laparoscopic cholecystectomy: postoperative imaging. AJR 2008;191:794–801.
- Zackria R., Lopez RA. Postcholecystectomy Syndrome. Stat Pearls, Jan 2022
- Peterli R, Merki L, Schuppisser JP, Ackermann C, Herzog U, Tondelli P. [Postcholecystectomy complaints one year after laparoscopic cholecystectomy. Results of a prospective study of 253 patients]. Chirurg. 1998 Jan;69(1):55-60.[PubMed: 9522070]
- Anand AC, Sharma R, Kapur BM, Tandon RK. Analysis of symptomatic patients after cholecystectomy: is the term post-cholecystectomy syndrome an anachronism? Trop Gastroenterol. 1995 Apr-Jun;16(2):126-31. [PubMed: 8644362]
- Jaunoo SS, Mohandas S, Almond LM. Postcholecystectomy syndrome (PCS). Int J Surg. 2010;8(1):15-7. [PubMed: 19857610]
- Schofer JM. Biliary causes of postcholecystectomy syndrome. J Emerg Med. 2010 Oct;39(4):406-10. [PubMed: 18722735]
- Fisher M, Spillas DC, Tong LK. Diarrhea after laparoscopiccholecystectomy: incidence and main determinants. ANZ JSurg. 2008;78:482e486.
- Tuan-Pin Y., Fong-Ying Ch., Tsyr-En L., Mao-Te Ch. Diarrhea after laparoscopic cholecystectomy: Associated factors and predictors. Asian Journal of Surgery (2014) 37, 171-177

Западные стандарты лечения
(evidence-based medicine)

Непрерывное повышение
квалификации персонала

Регулярное взаимодействие
с ведущими российскими и зарубежными медицинскими учреждениями
Современное медицинское оборудование
и передовые методики диагностики и лечения

Единый стандарт обслуживания

Мы работаем круглосуточно
24 / 7 / 365
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Алмасуд Р.
1
Османова А.О.
1
Михайличенко В.Ю.
1
1 Медицинская академия имени С.И. Георгиевского ФГАОУ ВО «КФУ им. В.И. Вернадского»
Хирургическая патология желчных протоков является одним из распространенных заболеваний в экономически развитых странах, по поводу которых в мире выполняется несколько миллионов операций в год. В последнее время в широкой клинической практике стали использоваться минимально инвазивные оперативные вмешательства. Лапароскопическая холецистэктомия стала золотым стандартом лечения симптоматических заболеваний желчного пузыря. Однако применение лапароскопической холецистэктомии ввело новый спектр сопутствующих осложнений при травмах желчного пузыря, желчных протоков и различных геморрагических осложнениях, отличающихся от осложнений при открытой холецистэктомии, одними из которых являются поступление желчи в брюшную полость и перитонит, стриктуры желчных протоков, рецидивирующий холангит, сепсис, вторичный билиарный цирроз печени, печеночная недостаточность и, наконец, может привести к смерти пациента при несвоевременном их обнаружении и предотвращении. Раннее выявление и лечение этих осложнений позволит свести к минимуму потенциально неблагоприятные последствия. Осложнения лапароскопической холецистэктомии могут быть предотвращены использованием правильной хирургической техники и правильным выбором случая. Постоянный анализ ошибок и осложнений, описанных в данной статье, в перспективе позволит снизить их количество до минимальных цифр.
лапароскопическая холецистэктомия
геморрагические осложнения
билиарные осложнения
ятрогенные осложнения
профилактика осложнений
1. Cosmin A.M., Roxana M.D., Florin D.U., Vladimir B. An evidence based guide to a safe intraoperative approach of avoiding iatrogenic lesions during difficult laparoscopic cholecystectomies. J Mind Med Sci. 2017. № 4 (1). Р. 49–58.
2. Joseph M., Phillips M.R., Farrell T.M., Rupp C.C. Single incision laparoscopic cholecystectomy is associated with a higher bile duct injury rate: a review and a word of caution. Ann. Surg. 2012. Vol. 256:1.
3. Сажин В.П., Юдин В.А., Сажин И.В., Нуждихин А.В., Осипов В.В., Подъяблонская И.А., Айвазян С.А. Операционные риски и их профилактика при лапароскопической холецистэктомии // Хирургия. Журнал им. Н.И. Пирогова. 2015. № 6. С. 17–20.
4. Материалы сателлитного симпозиума с международным участием «Хирургия единого лапароскопического доступа – новое направление малоинвазивной хирургии». М., 2010. 36 с.
5. McKinley S.K., Brunt L.M., Schwaitzberg, S.D. Prevention of bile injury: the case for incorporating educational theories of expertise. Surg Endosc. 2014. Vol. 28. P. 3385–3391.
6. Shamiyeh A., Wayand W. Laparoscopic cholecystectomy early and late complications and their treatment. Langenbecks Arch Surg. 2004. Vol. 389. Р. 164–171.
7. Гальперин Э.И., Чевокин А.Ю. «Свежие» повреждения желчных протоков // Хирургия. Журнал им. Н.И. Пирогова. 2010. № 10. С. 4–10.
8. Bismuth H., Majno P.E. Biliary strictures: classification based on the principles of surgical treatment. World J. Surg. 2001. Vol. 25. Р. 1241–1244.
9. Tantia O., Jain M., Khanna S., Sen B. Iatrogenic biliary injury: 13305 cholecystectomies experienced by a single surgical team over more than 13 years. Surg. Endosc. 2008. Vol. 22. Р. 1077–1086.
10. Joseph M., Phillips M.R., Farrell T.M., Rupp C.C. Single incision laparoscopic cholecystectomy is associated with a higher bile duct injury rate: a review and a word of caution. Ann. Surg. 2012. Р. 256:1.
11. Cheah S.W.L., Yuan S., Mackay S., Grigg M. Single incision laparoscopic cholecystectomy is associated with a higher bile duct injury rate: A review and word of caution Annals of Surgery. 2015. Vol. 261(2):e54.
12. Поспелов Д. Лапароскопическая холецистэктомия. Тактика и результаты лечения наиболее опасных осложнений. Укр. мед. часопсис. 2012. № 10. С. 1–3.
13. Radunovic M., Lazovic R., Popovic N., Magdelinic M., Bulajic M., Radunovic L., Vukovic M, Radunovic M. Complications of Laparoscopic Cholecystectomy: Our Experience from a Retrospective Analysis. Open Access Maced. J. Med. Sci. 2016. Vol. 4(4). Р. 641–646.
14. Virupaksha S. Consequences of spilt gallstones during laparoscopic cholecystectomy. Indian J. Surg. 2014. Vol. 76. Р. 95–99.
15. Z’graggen K., Wehrli H., Metzger A., Buehler M., Frei E., Klaiber C. Complications of laparoscopic cholecystectomy in Switzerland. A prospective 3- year study of 10174 patients. Swiss Association of Laparoscopic and Thoracoscopic Surgery. Surg Endosc. 1998. Vol. 12:1303.
16. Duca S., Bãlã O., Al-Hajjar N., Puia I.C., Munteanu D.P., Graur F. Laparoscopic cholecystectomy: incidents and complications. A retrospective analysis of 9542 consecutive laparoscopic operations. 2003. Vol. 5(3). Р. 152–158.
17. Buddingh K.T., Nieuwenhuijs V.B., van Buuren L., Hulscher J.B., de Jong J.S., van Dam G.M. Intraoperative assessment of biliary anatomy for prevention of bile duct injury: a review of current and future patient safety interventions. Surg Endosc 2011. Vol. 25:2449.
18. Stanisic V., Milicevic M., Kocev N., Stojanovic M., Vlaovic D., Babic I., Vucetic N. Prediction of difficulties in laparoscopic cholecystectomy on the base of routinely available parameters in a smaller regional hospital. Eur. Rev. Med. Pharmacol. 2014. Vol. 18. Р. 1204–1211.
19. Booij K.A, de Reuver P.R., Nijsse B., Busch O.R., van Gulik T.M., Gouma D.J. Insufficient safety measures reported in operation notes of complicated laparoscopic cholecystectomies. Surgery. 2014. Vol. 155:384.
20. Larobina M., Nottle P. Complete evidence regrading major vascular injuries during laparoscopic access. Surg laparosc Endosc Percutan Tech. 2005. Vol. 15. Р. 119–23.
21. Kaushik R. Bleeding complications in laparoscopic cholecystectomy: incidence, mechanisms, prevention and management. J. Minim Access Surg. 2010. Vol. 6. Р. 59–65.
22. Vishal G., Gaurav J. Safe laparoscopic cholecystectomy: Adoption of universal culture of safety in cholecystectomy. World J. Gastrointest Surg. 2019. Vol. 11(2). Р. 62–84.
23. Strasberg S.M., Brunt L.M. Rationale and use of the critical view of safety in laparoscopic cholecystectomy. J. Am. Coll. Surg. 2010. Vol. 211. Р. 132–138.
Лапароскопическая холецистэктомия (ЛХЭ) стала предпочтительным методом лечения желчнокаменной болезни: по сравнению с традиционной открытой холецистэктомией (ОХЭ) лапароскопия характеризуется небольшим количеством осложнений, более коротким сроком пребывания в стационаре, быстрым возвращением к активной трудовой деятельности и низким летальным исходом [1; 2].
Так, XVII съезд Российского общества эндоскопических хирургов (2014) одной из приоритетных тем выбрал «Безопасность оперирования в лапароскопической хирургии». В материалах съезда ЛХЭ посвящено 72 (29,7 %) работы. В значительной части работ содержится отчетная информация о количестве выполненных ЛХЭ при хроническом и остром холецистите. Только в небольшом числе работ – 7 (9,7 %) из 72 – приведены определенные рекомендации по безопасности выполнения ЛХЭ при остром холецистите [3].
Осложнения, возникающие при удалении желчного пузыря, общеизвестны и являются общими как для холецистэктомии, выполненной из лапаротомного доступа, так и для ЛХЭ (ятрогенные разной степени выраженности повреждения внепеченочных желчных протоков, кровотечения, перфорации полых органов). Отличием лапароскопической операции является имеющийся риск возникновения электротравмы, например термическое повреждение стенки общего желчного и правого печёночного протоков, которое проявляется развитием стриктуры через 3–4 месяца после операции. Также характерной особенностью ЛХЭ является то, что во время препаровки зоны операции хирург видит не весь орган, а его отдельные участки, при этом структура тканей и изображение анатомических элементов представлены в многократном увеличении. Особенность технологии препаровки тканей эндоинструментами при лапароскопической вмешательстве заключается в том, что ткани пересекаются малыми порциями, при этом даже незначительное кровотечение ухудшает анатомическую ориентацию хирурга. Все вышеперечисленные обстоятельства заставляют хирургов предъявлять особые требования к лапароскопической технике холецистэктомии.
Кроме того, в последние годы, казалось бы, уже давно разработанная операция холецистэктомии обрела новое развитие, связанное с разработкой и внедрением новых технологий – хирургии через естественные отверстия (NOTES) и хирургии единого доступа (однопортовые операции, трансумбиликальные лапароскопические операции, SILS). Внедрение новых технологий опять сделало актуальным вопрос соблюдения принципов безопасного оперирования и профилактики осложнений [4].
Целью данной работы является на основе литературных данных выявить и дать оценку значимости и степени ятрогенных геморрагических и билиарных осложнений во время проведения ЛХЭ, также обратить внимание на факторы, увеличивающие вероятность возникновения осложнений, и технические приемы, которые позволяют избежать этих осложнений.
Методика включала обзор и анализ отечественных, а также зарубежных источников информации по данной проблематике, включенных в наукометрические базы РИНЦ, Scopus, Web of Science.
Результаты исследования и их обсуждение
Анализируя причины, которые повлияли на возникновение ятрогенных повреждений при лапароскопической холецистэктомии, мы выделяем клинико-анатомические особенности, недостаточное индивидуальное мастерство и опыт хирурга, технические условия проведения операции. Эти причины приводят к: повреждению общего желчного протока, сосудистых и висцеральных структур при применении иглы Вереша и троакара, перфорации желчного пузыря с утечкой желчи и камней и т.д. Все эти осложнения при несвоевременном выявлении могут привести к летальному исходу [5].
Билиарные травмы являются наиболее частыми причинами осложнений при проведении ЛХЭ, к которым относят повреждение общего желчного протока, правого печеночного протока и перфорацию желчного пузыря с последующими вытекающими осложнениями.
Появлению различного рода осложнений способствуют факторы, связанные с повышенной сложностью проведения холецистэктомии. К этим факторам относятся: врожденные аномалии желчевыводящих путей, плохая экспозиция и визуализация в области треугольника Кало, острое воспаление желчного пузыря, хронический воспалительный инфильтрат в области желчного пузыря и гепатодуоденальной связки, сморщенный фиброзный желчный пузырь, наличие избыточного отложения жировой ткани в области гепатодуоденальной связки и пузырной ножки. К дополнительным трудностям можно отнести наличие синдрома системного воспалительного ответа, определяемого повышением содержания лейкоцитов и С-реактивного белка, цирроз печени и предоперационное ультразвуковое определение повышенной толщины стенки желчного пузыря [6].
На первом месте одним из самых частых серьезных хирургических осложнений является повреждение желчных путей. Так, в 1990-е и начало 2000-х гг. с увеличением частоты выполнение ЛХЭ значительно (практически более чем в два раза – от 0,5 до 1,2 %) увеличилось число повреждений желчных протоков по сравнению с традиционной открытой ХЭ [1; 2; 5; 6]. В настоящее время частота повреждений колеблется от 0,12 до 0,7 %, по данным различных авторов. Следовательно, во избежание данных осложнений необходимо точно определять степень повреждения анатомических структур, в этом могут помочь различные классификации.
В настоящее время существует множество классификаций повреждений желчных протоков. Однако большинство разработанных классификаций не определяют выбор операции, что значительно снижает их ценность для практического хирурга. Классификация, разработанная Э.И. Гальпериным по типу повреждений, как считает сам автор, позволяет восполнить этот пробел [7]. За рубежом особой популярностью пользуется классификация Bismuth, которая классифицирует повреждения внепеченочных протоков по уровню их повреждения [8].
Повреждение желчных протоков сопровождается выходом желчи в брюшную полость, что вызывает химический перитонит, а также создание благоприятной среды для размножения бактерий. С целью снижения вероятности попадания желчи в брюшную полость необходимо дренировать желчный проток, чтобы избежать появление инфекции, вызванной микроорганизмами, особенно грамотрицательными бактериями [9].
Желчь способна распространяться и без повреждения общего желчного протока. При недостаточном клипировании над пузырным протоком желчь поступает в брюшную полость. Поздними осложнениями повреждения желчных протоков являются билиарный цирроз, портальная гипертензия, заканчивающиеся печеночной недостаточностью. Тщательное препарирование, правильная интерпретация анатомии и исследование общего желчного протока любым методом позволяют избежать осложнений повреждения желчных протоков и утечки желчи при холецистэктомии [10; 11].
Контроль утечки желчи и воспаления, а также визуализация уровня поражения являются первыми шагами в ведении пациентов с травмой желчного протока. Безопасная хирургическая реконструкция желчных протоков может быть выполнена в течение 12–96 часов после возникновения травмы [12]. При всем при этом реконструкция, выполняемая через несколько дней или недель после травмы, на поврежденных желчных протоках из-за утечки желчи, и в частности воспаленной гепатодуоденальной связки с образованием абсцесса, является более сложной операцией и сопряжена с большим количеством осложнений, таких как механическая желтуха и холангит [13].
Перфорация желчного пузыря с изливанием в брюшную полость желчными камнями является частым осложнением, особенно при остром холецистите, при наличии крупных желчных камней и спаек, а также чаще встречается у мужчин, у пациентов с ожирением и пожилых людей [14]. Утечка конкрементов может происходить во время рассечения желчного пузыря из ложа печени, разрыва с помощью зажимных щипцов или во время извлечения желчного пузыря через один из участков порта [14]. Z’graggen K опубликовал исследование на 10 174 пациентах и показали, что 1,4 % осложнений были вызваны пролитыми желчными камнями [15]. Duca сообщил, что частота ятрогенной перфорации желчного пузыря составила 15,9 % среди 9542 пациентов, которым была выполнена лапароскопическая холецистэктомия [16].
Извлечение пролитых камней по возможности следует выполнять немедленно с особой осторожностью и аккуратностью. Сбор конкрементов облегчается за счет использования внутрибрюшного мешка и лапароскопического граспера, 10-мм всасывающего устройства или «челночного» каменного коллектора. В ином случае потерянные камни могут оставаться в брюшной полости или могут мигрировать в различные отдаленные места за счет комбинации пневмоперитонеума и перитонеального орошения, которые рассеивают камни в брюшной полости. Это, вероятно, объясняет необычные места этих осложнений [16]. Точная причина, почему только у части пациентов развиваются осложнения после утечки конкрементов, неизвестна. Множественные пигментные камни и наличие инфицированной желчи приводят к воспалительной реакции и образованию абсцесса. В большинстве случаев иммунные механизмы организма справляются, что приводит к самопроизвольному разрешению. Однако инфекционные осложнения чаще отмечаются у пожилых пациентов из-за более слабой иммунологической реакции [17].
В большинстве случаев эти камни обычно не вызывают беспокойства и остаются незамеченными. Через месяцы или даже годы после лапароскопической холецистэктомии могут возникнуть осложнения вследствие потерянных камней. Диагноз в основном ставится с помощью УЗИ или компьютерной томографии брюшной полости. Извлечение этих конкрементов, а также дренирование полостей абсцесса может быть выполнено интервенционным или лапароскопическим доступом [14–16]. Способ выбирается в соответствии с историей болезни пациента, расположением абсцесса и потерянных камней. Использования минимально инвазивных методов, таких как интервенционная пункция абсцесса без удаления камня, следует избегать, поскольку это часто приводит к продолжающимся клиническим осложнениям, таким как образование абсцесса [18].
Сосудистые повреждения являются второй по частоте причиной смертности при проведении ЛХЭ [16]. Кровотечения разделяют на интраоперационные и экстраоперационные. Наиболее частой причиной интраоперационных кровотечений являются: соскальзывание клипс с пузырной артерии, повреждение сосуда, кровотечение из печеночной паренхимы и прочее.
Большинство повреждений сосудов обычно происходит либо во время введения первого троакара, либо во время их пересечения. Введение иглы Вереша и первого троакара считается наиболее опасным этапом в ЛХЭ, так как это по существу «слепой» этап операции. Риск повреждения сосудов меньше при проведении вторичных троакаров, так как они находятся под наблюдением [19].
Травма основных внутрибрюшных сосудов у 0,04–0,18 % пациентов являются наиболее распространенной причиной смертности. Кроме того, правая подвздошная артерия лежит чуть ниже пупка, что также подвергает ее риску повреждения во время силового введения троакаров. А расстояние между брюшной стенкой и аортой с нижней полой веной может составлять всего от 1 до 2 см, что способствует повышению вероятности их повреждения при несоблюдении должной осторожности [20].
Повреждение правой печеночной артерии или воротной вены в пределах треугольника Кало также может привести к значительному кровотечению и риску повреждения желчных путей из-за слепых попыток его контролировать и предотвратить. Неспособность распознать степень повреждения и задержка перехода на открытую операцию в такой ситуации способствует увеличению осложнений и смертности от этой процедуры. Случаи кровотечения из-за смещения зажимов над пузырной артерией, из ложа печени, а также кровотечение из паренхиматозных повреждений внутрибрюшных органов во время ретракции также могут быть причиной для перехода в открытую операцию [21].
В постоперационном периоде после ЛХЭ геморрагические осложнения могут проявляться как внутренним кровотечением (последствия интраоперационно пропущенного повреждения сосуда, от скользящих зажимов над пузырной артерией или из ложа печени), так и внешним кровотечением (из портовых участков). Внешние кровотечения обычно проявляются после операции с замачиванием повязок или видимым кровотечением из портовых участков и могут потребовать повторной операции [20].
Опасность возникновения осложнений диктует необходимость проведения комплекса профилактических мероприятий для предотвращения осложнений и оптимизации интраоперационных процессов. Безопасное выполнение ЛХЭ включает четкое понимание анатомических ориентиров, к ним относят [22]:
1. Треугольник Кало, являющийся важным ориентиром для поиска пузырной артерии, которая в его границах отходит от собственной печеночной артерии либо является его верхней границей.
2. Лимфатический узел Кало, лежащий поверхностно по отношению к пузырной артерии в пределах одноименного треугольника.
3. Борозда Рувье – борозда присутствует на нижней поверхности правой доли печени, где ее ограничивают ниже расположенная печеночно-двенадцатиперстная связка и выше расположенный пузырь и пузырный проток.
4. Пупочная щель с лежащей в ней круглой связкой, расположенная между третьим и четвертым сегментом печени.
5. Четвертый сегмент печени, расположенный между пупочной щелью и желчным пузырем.
6. Перихоледохиальные венозные сплетения, которые всегда имеются и хорошо видны на общем желчном протоке и отсутствуют на пузырном.
Другим условием безопасного выполнения ЛХЭ является четкое понимание правильности техники и тактики проведения самой операции после выполнения доступа. К таким техникам относятся [22]:
1. Адекватная и корректная тракция желчного пузыря способствует правильной экспозиции треугольника Кало для безопасной диссекции пузырной артерии и протока без возникновения осложнений.
2. Определении линии безопасности S4FU (проведенной по борозде Рувье в сторону пупочной щели) поможет хирургу идентифицировать и сохранить безопасную зону рассечения, расположенную каудальнее от этой линии.
3. Обеспечение концепции критического взгляда на безопасность, которая представляет собой окончательный вид, который достигается после тщательной диссекции треугольника Кало от жировой ткани и фиброзных сращений, для очертания пузырного протока и пузырной артерии [23].
4. При возникновении в области треугольника Кало различных сложностей, травм (пузырных артерий и протока, общего желчного протока) некоторыми авторами было введено понятие «тайм-аут», означающее, что хирургу необходимо сделать паузу, переориентироваться, оценить ситуацию и определить дальнейшую стратегию ведения безопасной операции (например, переход в открытую операцию).
Выводы
Таким образом, проведенный анализ и изучение по данной проблематике показали, что профилактика, их лечение и своевременная диагностика осложнений при ЛХЭ, связанных с повреждением cосудов, желчных протоков, желчного пузыря и утечкой желчных конкрементов при ЛХЭ, остаются актуальными, так как являются одними из наиболее опасных и сложных видов травм, трудно поддающихся лечению и в значительной степени снижающих качество жизни пациента и приводящих к инвалидности.
Использование комплекса описанных в статье и иных профилактических мер позволяет предупредить большое количество возможных ошибок и осложнений, а также улучшить результаты хирургического лечения больных и свести к минимуму возможные неблагоприятные последствия.
Соблюдение правильной и рациональной техники оперативных хирургических вмешательств приводит к устранению и помогает избежать большинство осложнений при проведении ЛХЭ, не прибегая при этом к ОХЭ.
Однако открытая холецистэктомия хоть и ушла на второй план из-за более высокого риска интраоперационных и послеоперационных осложнений, но не была исключена из оперативных методов лечения ЖКБ, и переход к открытой холецистэктомии в надлежащее время предотвращает серьезные осложнения и означает не неспособность, а мудрое решение хирурга.
Библиографическая ссылка
Алмасуд Р., Османова А.О., Михайличенко В.Ю. ЯТРОГЕННЫЕ ОСЛОЖНЕНИЯ ВО ВРЕМЯ ПРОВЕДЕНИЯ ЛАПАРОСКОПИЧЕСКОЙ ХОЛЕЦИСТЭКТОМИИ И ИХ ПРОФИЛАКТИКА // Научное обозрение. Медицинские науки. – 2020. – № 4.
– С. 7-11;
URL: https://science-medicine.ru/ru/article/view?id=1120 (дата обращения: 06.06.2023).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)

Главная задача этого небольшого органа — накопить в себе выделяемую печенью желчь. Она нужна для переваривания жиров, поступающих в кишечник с пищей. В момент принятия пищи пузырь сокращается, через сфинктер Одди желчь поступает в двенадцатиперстную кишку, смешивается с пищей, осуществляется процесс переваривания.
Часто встречаются ситуации, когда пузырь приносит массу мучений человеку. Состояния, приводящие к холецистэктомии:
- холецистит (чаще с камнями);
- паразитарные инфекции;
- врожденные патологии (аномалии строения) и др.
Как страдает качество жизни после удаления желчного пузыря? Послеоперационный период носит название постхолецистэктомического синдрома.
Как изменяется работа пищеварительной системы?

- повышенное давление в протоках;
- спазм сфинктера Одди;
- нарушения обменных процессов и пищеварения;
- повреждающее действие желчи на кишечник;
- развитие болезней в соседних органах (поджелудочной железе, 12-перстной кишке, желудке).
Главный механизм возникновения симптомов в жизни без желчного пузыря — повышение давления в желчных протоках печени. Вслед за этим возникает застой желчи из-за спазма сфинктера Одди. При этом желчи становится очень много в протоках, сфинктер не может ее удержать, и она самопроизвольно истекает в кишечник.
Желчь в чистом виде обладает сильным повреждающим действием на слизистую кишечника. Она может вызвать образование язвенных дефектов на стенке кишки и даже рак. Поэтому так важно после холецистэктомии питаться часто и небольшими порциями, чтобы нивелировать агрессивное влияние желчи на слизистую кишечника.
Из нарушений обмена нужно отметить нарушения всасывания жиров, желчных кислот, что само по себе еще больше ухудшает состояние человека.
Из-за спазма сфинктера Одди возможно возникновение воспаления поджелудочной железы — панкреатита из-за общности анатомического строения протоков.
Нарушается моторика и самого кишечника, что также приведет к обратному забросу содержимого кишки в протоки поджелудочной железы и тому же панкреатиту.
Следует помнить, что холецистэктомия является шагом отчаяния, когда невозможно вылечить заболевание другими способами. Например, желчнокаменная болезнь — системное заболевание всего организма, холецистит — лишь одно из проявлений данной патологии.
Часто задают вопрос: «Мне удалили желчный пузырь, как жить теперь? Неужели ничего нельзя сделать?». Хотя причин для развития постхолецистэктомического синдрома много, развивается он не так часто, как принято думать.
Особенности послеоперационного периода

Самым частым симптомом является боль, умеренная или выраженная, локализуется в области правого бока или под ложечкой. В зависимости от охвата органов патологическим процессом, боль бывает в левом боку или опоясывающей, то есть охватывать половину тела, т. к. вовлекается поджелудочная железа.
Болевые ощущения могут отсутствовать, а могут продолжаться долгое время. Часто наблюдается связь боли с приемом пищи. Это обусловлено тем, что пища вызывает усиленную выработку желчи, и давление в протоках печени повышается, что вызывает их растяжение и боль.
Возможна тошнота, рвота. Эти симптомы возникают всегда, такова жизнь после удаления желчного пузыря. Лапароскопия в этом случае не исключает появления этих симптомов. Однако чаще появление боли связано со временем суток (ночью, раннее утро).
Как же жить, если удалили желчный пузырь?
Как лечить постхолецистэктомический синдром?
- изменение образа жизни;
- особое питание;
- медикаментозные препараты;
- физические упражнения.
Как нужно изменить образ жизни?
В изменении образа жизни после удаления желчного пузыря следует упомянуть о необходимости медленного снижения массы тела. Здесь помогут специалисты-диетологи, кроме этого, после выписки лечащий врач обязательно даст вам рекомендации по питанию.
Какой режим соблюдать?
Основой режима после удаления желчного пузыря должно стать частое питание. Прием пищи необходимо обеспечить небольшими порциями не менее 6 раз в сутки в одни и те же часы. Организм приспособится накапливать желчь в условиях удаленного желчного пузыря и полностью выводить ее в кишечник вместе с пищей.
Необходимо также исключить психоэмоциональный стресс, провоцирующий множество заболеваний в нашем организме. Желудочно-кишечный тракт не исключение: стресс вызывает неправильную моторику кишечника и протоков печени, что формирует боли и другие симптомы после удаления желчного пузыря.
Чем можно питаться и что следует ограничить?
- Дальше в питание следует включить отварные мясо, птицу или рыбу, котлеты на пару, творог с низкой жирностью.
- Рацион со временем расширяется, но диета должна быть максимально щадящей как для желчных протоков, так и для других отделов пищеварительного тракта, потому как после холецистэктомии страдает все пищеварение в целом.
- На что особенно нужно обратить внимание, если вам удалили желчный пузырь:
- снижается (не путать с полным исключением!) потребление жиров;
- исключается сало, жирное мясо (свинина, баранина), жареные и копченые блюда;
- непригодны в пищу приправы, консервы, маринады, торты, пирожки.
Все эти продукты стимулируют выработку желчи, а ее избыток может привести к застою в оставшихся желчных протоках, нарушению моторики желчных путей.
Следует выпивать 1,5 литра воды в день. Жидкость необходима для уменьшения концентрации желчи и снижения ее повреждающего действия на кишечник, однако обильное питье вызывает увеличение объема желчи, что нежелательно.
Несмотря на ограничения, рацион должен быть разнообразным, сбалансированным и, как ни странно, вкусным. Возможны различные варианты блюд:
- отварное и паровое мясо, рыба, птица;
- творог, различные запеканки;
- компоты из свежих ягод и сухофруктов, кисели.
Рекомендуется увеличить в рационе долю клетчатки и пищевых волокон. Это способствует нормализации моторики кишечника, а также обеспечивает регулярный стул.

Какие препараты назначаются после операции?
Главная цель медикаментозного лечения — нормализовать моторику кишечника и расслабить сфинктер Одди. Строго противопоказаны препараты желчегонного действия и препараты, вызывающие спазм сфинктера.
- спазмолитические средства;
- прокинетики;
- антибактериальные средства;
- пребиотики и пробиотики;
- антациды.
Сейчас в лечении постхолецистэктомического синдрома отлично себя зарекомендовали такие препараты как спазмолитики (Но-шпа, Метеоспазмил, Триган-Д). Эти препараты действуют так же и на другие системы организма, поэтому могут вызывать побочные явления. Этого лишен избирательный препарат Одестон.
Из группы прокинетиков, или средств, нормализующих моторику кишечника, успешно применяются Бускопан, Мотилиум. Подобный эффект оказывает и Эспумизан за счет снижения газообразования в кишечнике и нормализации его двигательной активности.
Антибактериальные препараты типа Метронидазола назначаются для уменьшения обсемененности кишечника бактериями и снижения гнилостных процессов в нем.
Параллельно с антибиотиками назначаются пребиотики (Хилак-форте) до нормализации стула.
После окончания курса антибактериальной терапии применяют пробиотики (Бифиформ, Бифидумбактерин), которые содержат нормальные кишечные бактерии и развивают собственную микрофлору кишечника.
Антацидных препараты (Альмагель, Маалокс) используются для уменьшения раздражающего действия желудочного сока и желчи на слизистую кишечника. При болевом синдроме применяются и обезболивающие препараты.
Препараты назначаются индивидуально каждому человеку, все аспекты проведения медикаментозной терапии следует обговаривать с лечащим врачом. Самовольное применение указанных средств может, как минимум, не оказать эффекта, а как максимум — привести к развитию побочных реакций.
Нужно ли заниматься физкультурой?
В современном мире данная операция считается не очень травматичной. Сейчас удаление желчного пузыря проводится лапароскопически, то есть через несколько проколов в брюшной стенке. Выписка из стационара — на 3–5 сутки.
Казалось бы, раз все так просто и быстро, что может помешать вести привычную физическую активность? Тем не менее на протоки печени и другие органы накладываются швы, а швы на коже снимаются примерно через неделю. Поэтому если выписка произошла на 3 день, швы, скорее всего, придется снимать в поликлинике по месту жительства.
Снятие швов еще не означает, что процесс зарастания разрезов завершился. Поэтому при малейшем физическом перенапряжении, будь то бег с препятствиями или тяжелая сумка из супермаркета, может повлечь за собой расхождение швов. Одно дело, когда швы разошлись на коже, это видно сразу. А если такое произошло внутри брюшной полости?
Поэтому как минимум полгода после операции следует избегать:
- поднятия тяжестей;
- длительной ходьбы;
- бега;
- падений;
- копания грядок и прочего.
Однако уже после 1 месяца такого щадящего режима Вам непременно нужно будет укреплять мышцы брюшной стенки с помощью лечебной физкультуры. Кроме этого, лечебная гимнастика помогает нормализовать отток желчи из желчных протоков.
Что делать после удаления желчного пузыря? Упражнения не являются сложными или трудоемкими, выполнять их следует по 10–15 раз. Но если вы почувствуете усталость, следует уменьшить количество упражнений.
Вариации упражнений различны:
- лежать на спине и согнутые в коленях ноги наклонять в стороны;
- стоя выполнять наклоны туловища или махи ногами в стороны;
- при дыхании положить небольшой груз на живот и пытаться его опустить или приподнять как можно больше.
Как долго и полноценно можно прожить без желчного пузыря?
Несмотря на то, что желчный пузырь играет не последнюю роль в пищеварительной системе, жить без него можно. Нужно только соблюдать рекомендации врачей и дать своему организму приспособиться к изменениям.
Первые пару месяцев следует периодически проходить обследования, чтобы не допустить серьезных осложнений и вовремя выявить риски при необходимости. Если не отклоняться от советов по восстановлению, то можно прожить долгую и полноценную жизнь.
Однако не стоит забывать, что есть много факторов, которые влияют на дальнейшее развитие событий. Например, общее состояние здоровья, последующий образ жизни, наличие или отсутствие вредных привычек. Поэтому к вопросу о том, сколько можно прожить после холецистэкомии, нужно подходить индивидуально.
Как меняется работа организма?

Что же происходит в организме после операции и как начинает работать система пищеварения лишенная желчного пузыря? Чтобы избежать осложнений, нужно понимать процессы, которые следуют изменениям в организме.
Адаптация происходит следующим образом:
- Теперь желчь непрерывно поступает в кишечник, так как ей больше негде накапливаться. Со временем она начинает вырабатываться меньше.
- Пище теперь сложнее перевариться
- Вскоре организм привыкает к изменениям. Желчь в меньших количествах находится в желчевыводящий путях.
От чего зависит результат холецистэкомии?
Все мы знаем, что органы делятся на жизненно важные и на те, без которых можно жить. Желчный пузырь как раз относится ко второй категории. Есть люди, которые с самого рождения живут без него, так как этот орган попросту не сформировался вообще.
Без оснований холецистэкомию не проводят. А значит, что тому последовала какая-то причина или даже не одна. Например, неправильное питание или вредные привычки.
Естественно, что чтобы прожить долгую жизнь после операции, следует отказаться от причин, которые привели к тому, что потребовалось удаление органа.
Существует ряд факторов, которые воздействуют на дальнейшую жизнь:
- Общие физические показатели пациента;
- Возрастная категория;
- Сопровождающие болезни;
- Опыт и профессиональные качества хирурга;
- Реабилитационная терапия;
- Образ жизни до и после операции.
Последствия удаления желчного пузыря

Удаление желчного пузыря – не сложная и распространенная операция, которая не стоит серьезных опасений. Организм адаптируется полноценно функционировать без вырезанного органа в течение 6-12 месяцев.
Если спустя год после операции не возникли осложнения и прочие недуги, то можно уже не беспокоится насчет отсутствия желчного пузыря. Однако следует быть готовым к последствиям операции:
- Самый сложный период – это первые недели после операции. Мучают боли, спазмы, тошнота. Могут обостриться уже существующие болезни ЖКТ. Это время нужно пережить и дальше будет легче.
- Ухудшается качество растворения жиров и других тяжелых элементов, так как желчь сразу попадает в кишечник и становиться менее концентрированной. Это означает, что полезные вещества станут хуже усваиваться организмом. Существует риск развития сахарного диабета. Может быть тошнота, рвота и диарея. Данные симптомы пройдут, но на это понадобится время.
- Печень также будет страдать первое время, так как она обязана будет взять на себя часть функций желчного пузыря. А так как к холецистэкомии чаще всего приводит именно плохая работа фильтрующего органа, то может даже развиться жировой гепатоз. Поэтому нужно соблюдать диету и прочие рекомендации врача, тогда со временем и печень приспособится без последствий.
- После удаления желчного пузыря женщинам не стоит планировать беременность, пока организм полностью не восстановится. Понадобится минимум год, чтобы можно было начать принимать витаминные комплексы, которые необходимы беременным, и перейти на надлежащий рацион.
- Могут возникать запоры, так как неконцентрированной желчи сложно справляться с волокнистой пищей. Поэтому лучше отдавать предпочтение еде, которая легко перерабатывается. Однако если запор уже настиг, то можно сделать клизму. Повторять процедуру не чаще одного раза в неделю.
Возможные осложнения

В редких случаях могут возникнуть следующие осложнения:
- Если не придерживаться диеты, то могут воспалиться желчевыводящие пути.
- Если в организм попала инфекция, то могут появиться абсцессы, а внутренние органы могут воспалиться.
- Может возникнуть желчеистечение. Это когда желчь вытекает в брюшную полость.
- Могут повредиться стенки желчных путей.
Основной задачей пациента после операции является следование рекомендаций врача и четкое изложение своего состояния при плановых обследованиях. Это поможет предотвратить осложнения или вовремя их идентифицировать.
Как жить без желчного пузыря? Рекомендации врачей
Навсегда необходимо отказаться от вредных привычек, таких как курение и употребление спиртосодержащих напитков.
Правильное питание
Первый день после операции нельзя даже пить, можно только смачивать немного губы. Потом можно будет только пить и только простую воду. Затем, около месяца после удаления желчного пузыря следует соблюдать строгий режим употребления пищи.
Нужно учитывать много нюансов: способы приготовления, консистенция, температура еды, частота приема пищи и её объемы. После холецистэкомии назначают лечебную диету «стол №5».

Запрещено к употреблению:
- Сало;
- Колбасы;
- Жиры животного происхождения;
- Жирное мясо;
- Копчености;
- Соленья;
- Красная рыба и икра;
- Жареное;
- Синтетические блюда;
- Алкоголь;
- Соусы;
- Сладости;
- Кофе, какао, шоколад;
- Мучное.
Первое время придется питаться отварными протертыми овощами и печеными фруктами. Со временем список разрешенных продуктов увеличивается. Можно добавлять в рацион нежирный творог, кефиры, йогурты, пудинги и запеканки.
Позже можно будет постепенно вводить в рацион более твердую еду: отварное нежирное мяско, сухарики без специй и соли.
После холецистэкомии приходится принимать много лекарственных средств, поэтому не стоит нагружать организм еще и тяжелой пищей. Также нужно питаться дробно, то есть часто (5-7 раз в день), но маленькими (не больше 200г.) порциями.
Не стоит забывать и про употребление достаточного количества жидкости. Однако это ни в коем случае не должны быть сладкие газировки. Чистой воды нужно выпивать в день не менее двух литров. 1-2 стакана за полчаса до еды и через час после еды полстакана.
Пренебрегать рекомендациям по питанию никак нельзя. Ведь именно неправильное питание привело пациента на хирургический стол. А сейчас, когда организм еще ослаблен, нам не нужны осложнения.

Физические нагрузки
На время придется отказаться от занятий спортом и снизить нагрузку на мышцы живота. Особенно если операция была не лапароскопическая, а полостная. Однако когда за швы уже можно будет не переживать, можно и даже нужно будет подключить легкие физические нагрузки. Это важно для выздоровления.
Приступать к зарядке можно уже через месяц после лапароскопии. Период восстановления после традиционной операции будет дольше и определяется у каждого индивидуально.
Пешие прогулки очень хорошо отразятся на вашем здоровье. И вообще желательно двигаться больше. Через 1-2 месяца можно заняться плаванием. Также результативна будет гимнастика для передней брюшной стенки. Польза будет ощутимой:
- Профилактика от спаек, которые могут появиться после операции;
- Стимуляция перистальтики кишечника;
- Улучшает обращение крови, работу сердца и сосудов.
От лишнего веса необходимо избавиться и пытаться удерживать его в норме. Ведь именно неправильное питание в 99% случаев приводит к проблемам с желчным пузырем и жировому накоплению.
И помните, что активные образ жизни улучшает моторику органов пищеварения.
Медикаментозное лечение
| Гепатопротекторы для поддержки печени | Урсофальк, Гепабене, Эссенциале, Овесол. |
| Для повышения качества состава желчи | Аллохол, Холензим, Лиобил. |
| Спазмолитики для снятия болевых синдромов | Дротаверин, Папаверин, Спазмалгон. |
Заключение
Однозначно можно прожить длительную и совершенно полноценную жизнь без желчного пузыря. И наполненность жизни зависит исключительно от Вас самих. Живите счастливо, соблюдая все советы лечащего врача!
- Для полного восстановления после операции понадобится около года.
- Организм адаптируется к работе без желчного пузыря.
- Неприятные симптомы после операции со временем проходят.
- Возможны осложнения, однако их можно вовремя предотвратить.
- Важно соблюдать три основных правила восстановления: медикаментозная поддержка, правильное питание, физические нагрузки.
- От вредных привычек нужно отказаться навсегда, чтобы прожить долгую жизнь.
Смотрите видео о реабилитации после удаления желчного пузыря:
Как жить после удаления желчного пузыря
статьи:
Дорогие читатели, последствия и жизнь после удаления желчного пузыря многих пугают. Неизвестность является главной причиной отказа от операции, хотя сохранять забитый камнями орган, утративший основные функции, может быть не только бессмысленно, но и опасно.
Я сама прошла все. Операцию на желчном пузыре сделали мне почти 20 лет назад. Тоже были свои страхи, сомнения, Поэтому я вас очень и очень понимаю.
Не стоит пугаться, страшиться, Не советую вам ходить по форумам – ведь начитаешься всего, и потом часто на себя все примеряешь.
Помните, что сейчас нам всем, беспузырникам, как часто нас называют, просто нужен правильный настрой с позитивными мыслями, что все будет хорошо и соблюдение простых правил. Жизнь после удаления желчного пузыря не заканчивается!
Часто на почту мне приходят письма, где люди пишут о депрессии, причем, очень сильной после операции.
Что можно здесь сказать? Дорогие мои читатели, надо понимать, что только от нас, от нашего настроя зависит дальше жизнь. Если вы сами не справляетесь, то лучше всего обратиться к грамотному психологу.
Он поможет решить эти проблемы. Сегодня мы с вами обсудим, как жить после удаления желчного пузыря.
Лапароскопическое удаление желчного проходит достаточно легко и не требует длительной реабилитации. Главное — первые несколько месяцев соблюдать диету и ограничения нагрузок. И тогда жизнь без желчного пузыря будет намного лучше, чем с больным органом.
Итак, что происходит в организме после холецистэктомии, и какие последствия может иметь операция? Давайте разбираться в этом вопросе.
Естественные изменения в организме после удаления желчного пузыря
Желчный пузырь является резервуаром для хранения желчи, которая вырабатывается печенью и участвует в переваривании пищи и многих других внутренних процессах.
Желчнокаменная болезнь сопровождается образованием конкрементов.
Заболевание вызывает повышение литогенных свойств желчи, которая становится чрезмерно густой, застаивается внутри органа и нарушает тем самым работу желудочно-кишечного тракта.
Длительное течение калькулезного холецистита, желчнокаменной болезни, холангита и других инфекционно-воспалительных заболеваний, спровоцированных наличием конкрементов, приводит к частичной или полной утрате функциональности желчного пузыря. Операция — единственно правильный вариант в этом случае.
После удаления пораженного органа желчь больше не хранится, а небольшими порциями выбрасывается сразу в двенадцатиперстную кишку. Первое время органы пищеварительного тракта адаптируются к этим изменениям. На восстановление функций ЖКТ уходит несколько месяцев.
Постепенно жизнь после удаления желчного пузыря восстанавливает утраченное качество:
- полностью исчезают тупые хронические боли в правом подреберье и животе;
- нормализуется стул;
- сокращается количество рецидивов хронических заболеваний ЖКТ, возникающих на фоне длительного течения желчнокаменной болезни и холецистита;
- улучшается общее самочувствие, появляется легкость.
Но жизнь после удаления желчного улучшается не сразу. Первые недели и месяцы самочувствие может периодами ухудшаться, особенно при нарушении рекомендованной диеты. Важно набраться терпения и дать своему организму время на восстановление.
Другим естественным изменением является появление вздутия живота и уменьшение количество полезных микроорганизмов, образующих микрофлору кишечника. Когда у человека есть желчный пузырь, желчь в определенное время попадает в кишечник в концентрированном виде, что предупреждает рост условно патогенных бактерий.
После холецистэктомии антисептическая функция желчи проявляется не так активно (из-за низкой концентрации), что может вызывать рост микроорганизмов, провоцирующих дисбактериоз и кишечные инфекции. Но со временем соотношение полезных и условно патогенных бактерий восстанавливается, боли в животе и метеоризм исчезают.
Неблагоприятные последствия
Неблагоприятные последствия удаления желчного пузыря отрицательно влияют на жизнь человека, перенесшего холецистэктомию, но если вас что-то беспокоит, сохраняются боли и другие дискомфортные ощущения, не спешите корить лечащего врача.
В первые месяцы у многих людей после таких операций возникает постхолецистэктомический синдром, который сопровождается следующими признаками:
- появление ноющих болей в области правого подреберья и живота;
- метеоризм;
- неустойчивость стула, чередование запоров с поносами;
- общая физическая слабость;
- иногда может возникать рвота.
При подобных проявлениях необходимо пройти дополнительные обследования, чтобы убедиться в отсутствии конкрементов в желчных протоках и обострении хронических заболеваний ЖКТ.
Если дополнительные проблемы со здоровьем не подтвердятся, ищите причину неблагоприятных последствий удаления желчного пузыря в собственном образе жизни и характере питания.
Почему так важно соблюдать диету
После удаления желчного обязательно соблюдают диету — лечебный стол №5. В раннем послеоперационном периоде ограничения в питании достаточно строгие: разрешаются протертые блюда, слизистые супы, нежирный бульон (на второй воде), отвар шиповника, компот из сухофруктов. При этом полностью запрещены жирные и жареные продукты, алкоголь, газированные напитки, кислые соки.
Пока организм не привыкнет к ограничениям в количестве желчи, не перестроится на новую работу, рекомендуется есть небольшими порциями, но часто. Запрет на жирные и жареные продукты сохраняется пожизненно.
Некоторым людям из-за этого жизнь без желчного кажется неполноценной. Но животные жиры и жареные блюда нельзя употреблять и при сохраненном больном желчном.
В противном случае не избежать острых болей, колики и прочих неблагоприятных последствий для здоровья.
Поэтому холецистэктомия по большому счету не должна отрицательно повлиять на рацион и его разнообразие — скорее, наоборот: при соблюдении диеты уже через 2-4 месяца можно вернуться к обычному режиму и даже иногда позволять себе запрещенные продукты, но в небольшом количестве.
Основные принципы питания
Если вы только раздумываете о необходимости проведения операции, оцениваете плюсы и минусы жизни без желчного пузыря, просматривая информацию на форумах, особое внимание уделяйте именно правилам питания и отзывам людей, которые соблюдают или, наоборот, нарушают диету в этот ответственный период. Если первые месяцы не употреблять ничего жирного и жареного, риск появления постхолецистэктомического синдрома и других неблагоприятных последствий будет минимальным.
Основные принципы питания без желчного пузыря:
- ешьте небольшими порциями, чтобы количество желчи и пищеварительных ферментов хватало для переваривания съеденных продуктов;
- пейте в день не менее 1,5 -2 литров жидкости без газа;
- откажитесь от привычки запивать продукты питания, так как это снижает концентрацию пищеварительного сока и желчи, может приводить к повышенному газообразованию и появлению болей в животе;
- ограничивайте не только жирные и жареные продукты, но и сладости — простые углеводы повышают рост условно патогенных микроорганизмов в кишечнике;
- избегайте употребления фастфуда, консервированных блюд, полуфабрикатов;
- под запретом чрезмерно острые и пряные блюда, во время приготовления пищи не перчите еду и используйте приправы по минимуму, а лучше — полностью от них откажитесь и замените на зелень.
Более подробно о питании на разных сроках после операции можно прочитать в статье Диета и питание после удаления желчного пузыря
В целом жизнь без желчного пузыря похожа на жизнь обычного человека, который придерживается принципов здорового питания. Вернуться к привычным физическим нагрузкам можно через 2-3 месяца после холецистэктомии. Примерно этого срока реабилитации хватает, чтобы полностью адаптироваться к возникшим изменениям и чувствовать себя полноценным человеком.
Запрет на алкогольные напитки
Запрет на алкоголь помогает избежать болей, горечи во рту, тошноты и обострения заболеваний ЖКТ. Алкогольные напитки повышают нагрузку на печень, заставляют органы ЖКТ работать на износ, что ведет к хроническим патологиям. Кроме того, этиловый спирт раздражает слизистую пищеварительного тракта, вызывает гастрит, колит и другие патологии.
Алкогольные напитки запрещены на год после полостной операции или лапароскопической холецистэктомии. Крепкий алкоголь нельзя пить вообще, даже через несколько лет после удаления желчного, а вот бокал вина на праздник — не принесет никакого время. Несколько раз в год разрешается употреблять некрепкие алкогольные напитки в небольшом количестве.
Образ жизни после операции
На вопрос «Можно ли жить без желчного пузыря» только один ответ: да, и жизнь будет полноценной. Но многое зависит от вас самих. Первые месяцы после холецистэктомии самые ответственные.
Внимательно прислушивайтесь к рекомендациям врача, который проводил операцию и занимался вашим лечением.
Специалист, имея за плечами многолетний практический опыт, подскажет, как жить без желчного пузыря с максимальным сохранением здоровья и без неприятных симптомов (тошнота, горечь во рту, боли).
Образ жизни должен быть разнообразным. Физические нагрузки ограничивают только на первые несколько месяцев, а затем рекомендуется заниматься спортом, гулять на свежем воздухе, можно путешествовать, заниматься йогой и саморазвитием. Но во время выполнения каких-либо упражнений старайтесь не переутомляться, особенно в первые 6 месяцев после холецистэктомии.
Как видите, жить после удаления желчного пузыря можно легко и просто, и жизнь может быть легкой, интересной и разнообразной. Главное — не зацикливаться на операции и на том, что больной орган пришлось удалить.
- Предлагаем посмотреть видео, в котором человек, перенесший холецистэктомию, рассказывает о своих впечатлениях и делится ценными советами.
- Вам могут быть интересны следующие темы:
Последствия удаления желчного пузыря
Сон после удаления желчного пузыря
Горечь во рту после удаления желчного пузыря
Можно ли после удаления желчного пузыря пить алкоголь
Лапароскопия желчного пузыря. Отзывы об операции
Как жить без желчного пузыря. Советы гастроэнтеролога
Сегодня малотравматичные и быстрые операции по удалению желчного пузыря получили широкое распространение во всем мире. Однако последствия хирургического вмешательства нередко вызывают проблемы со здоровьем.Часто пациентов беспокоит вопрос, как жить без желчного пузыря.
Ниже публикую свои ответы на вопросы корреспондента «ЗОЖ» Юлии Кирилловой, которой я рассказала об особенностях перестройки организма, лишенного одного из звеньев пищеварительной системы, и преодолении проблем, с ней связанных.
Чем плохо, если желчный пузырь удаляют, чтобы освободить организм от желчных камней?
Конечно, избавиться от желчнокаменной болезни наиболее простым способом – мечта и пациента, и гастроэнтеролога. Но при этом надо предусматривать все возможные последствия такого шага.
Ведь еще на стадии подготовки к операции и при ее проведении возникает опасность недооценки множества факторов. Это диагностические ошибки, когда за камни принимают более мягкие сгустки желчи — сладж, а удаление желчного пузыря вообще без камней неизбежно влечет осложнения.
Возможность повреждения желчных протоков, которая не зависит иногда даже от искусности хирурга, может потребовать повторной операции и длительной реабилитации. Кроме того, незамеченные камни могут остаться в протоках и стать причиной острого холангита (воспаления протоков) и механической желтухи.
Вырабатываемая печенью желчь поступает в желчный пузырь, где концентрируется, и оттуда следует в 12-перстную кишку, участвуя в переваривании жиров и белков пищи.
Лишенная в результате холецистоэктомии – операции по ликвидации естественного хранилища желчи (желчного пузыря) c камнями — регулярность движения желчи нарушается.
И теперь желчь участвует не только в пищеварении, но может забрасываться в желудок, обжигая слизистую, грозя гастритом, эзофагитом, желчными поносами.
За анатомическими изменениями следуют биохимические. И функциональные сбои ЖКТ – наиболее распространенные.
Расскажите об этих нарушениях подробнее
Образование и выведение желчи происходит в новых анатомических условиях. Адаптация к ним в случае успешной операции занимает около года.
Но нередко после операции обостряются существовавшие до нее болезни (дуоденит, язва, рефлюкс-эзофагит, синдром раздраженного кишечника) и хронический билиарный панкреатит – состояние поджелудочной железы, больше всего страдающей при наличии камней и нарушении функции в желчном пузыре.
Из-за потери пузырного резервуара, вырабатываемая печенью желчь в большом количестве (до 1,5 литра в сутки) сразу же попадает в протоки. Давление в них увеличивается, возникает воспаление, а с ним – боль и диспепсия (понос).
К тому же патологически повышен тонус сфинктера Одди – гладкой кольцевой мышцы, которая управляет поступлением желчи в 12-перстную кишку.
Словом, хронический панкреатит, считайте, обеспечен, а с ним – нарушение ферментативной активности поджелудочной железы, переваривания пищи и обмена веществ.
И как вы предлагаете спасаться от всех этих неприятностей?
Все дело в том, что удаление желчного пузыря от появления новых камней не защищает, т.е. желчнокаменная болезнь сохраняется. Ведь печень продолжает продуцировать все ту же «камнеобразующую» желчь. И регуляторы тока желчи – система желчных протоков и сфинктеров могут обнаруживать свою недостаточность спазмами и болевыми приступами в животе.
При этом в течение 1-3-6 месяцев необходимо проводить:
- биохимические исследования крови для определения сахара крови,
- рентген или гастроскопию желудка (по показаниям),
- УЗИ поджелудочной железы и желчных протоков,
- копрологический анализ кала (на переваривание пищи),
- современное лабораторное исследование Эластазы панкреатической в кале. Простейший диагностический тест, разработанный отечественными учеными биофака МГУ указывает на ферментативную недостаточность поджелудочной железы (менее 200 мкг) и требует длительной заместительной ферментной терапии.
Каким образом можно исправить операционные последствия?
Если операция прошла успешно и отсутствуют хронические заболевания ЖКТ, то специфическое лечение после удаления желчного пузыря не нужно.
Чтобы желчь не застаивалась в протоках, вполне достаточно регулярно питаться, небольшими порциями, пить достаточно чистой воды между едой, периодически заваривать шиповник в виде чая.
Есть надо понемногу, но часто (6-7 раз в день), не забывая, что каждая трапеза способствует активному выбросу желчи в 12-перстную кишку.
Щадящая диета с отварными, протертыми блюдами рекомендуется только в первый месяц после операции с ограничением (но не исключением!) жиров. Возвращение к нормальному рациону должно произойти в течение 3-6 месяцев. Это залог успешной адаптации.
Полноценное питание включает достаточное количество белков (мясо, рыба, сыр, творог) и углеводов (белый хлеб, каши, фрукты, овощи).
Очень полезны богатые клетчаткой салаты. Например, простейшие: из шинкованой и отжатой капусты и томатов (1:1) или измельченной на крупной терке моркови и репы (поровну) с добавкой салата, заправленных сметаной или растительным маслом.
Отличное подспорье для нормализации стула и улучшения качества желчи – добавление в любое блюдо пшеничных отрубей. Их можно принимать и отдельно, залив 200 г кипятка 2-3 столовые ложки, дать настояться не менее 2 часов (или в течение ночи) и принимать — сначала по 1 ч. ложке в каждый прием пищи, запивая водой или добавляя их к пище.
Дробное питание надо сочетать с частым питьем чистой воды. Между едой стоит выпивать по стакану воды. Относительно минеральной воды единого мнения у гастроэнтерологов нет. Я полагаю, что не помешает слабоминерализованная негазированная щелочная вода (вроде «Белинска киселка» из Славакии, Донат из Словении, Славяновская, Боржоми, Ессентуки №4 20-дневным курсом через 6 месяцев после операции.
Что скажете о лекарствах?
Самое распространенное среди назначений – улучшающая качество желчи и работу печеночных клеток урсодезоксихолиевая кислота (по 250-500 мг на ночь). Хенотерапия («хено» означает желчь) – лечение желчными кислотами животных и птиц обычно предполагает использование Урсосана и Урсофалька, положительное действие оказывает отечественный препарат Энтеросан.
Для связывания желчных излишков в кишечном тракте (особенно при поносах) обычно прописывают сорбенты — активированный уголь (по 5-10 таблеток на ночь), смекту (по 1 пакетику 1-3 раза в день), Гевискон, а также обладающие сорбирующими свойствами нейтрализующие соляную кислоту антацидные препараты Маалокс, Альмагель, Фосфалюгель. Универсальным сорбентом является семя льна. Суточная норма -1-2 ч. ложки на стакан горячей воды при послаблении и 3-4 ч. ложки при задержке стула, выдержанные примерно 8-10 часов.
При спазмах гладкой мускулатуры сфинктера Одди человека преследует боль. Проблему расслабления решают с помощью спазмолитиков. Хорошо зарекомендовали себя в этом отношении Дюспаталин (по 200 мг 2 раза в день курсом 10 дней) и Дицетел (по 1 таблетке 3 раза в день 3-6 недель, Одестон по 1 табл. 3 раза в день перед едой (снимает боли, является мягким желчегонным).
При появлении поносов, метеоризма, или запоров, что часто сопровождается нарушением микрофлоры кишечника назначаются кишечные антипептики (Интетрикс или Эрцефурил по 1 капсуле 3 раза в день после еды 5-7 дней, Фуразалидон (по 1 таблетке 3-4 раза после еды курсом 10 дней), Бисептола.
Если же для лечения требуются противовоспалительные и спазмолитические средства одновременно, используют целебную силу растений. Скажем, 3 ст. ложки цветов ромашки заваривают 0,5 л кипятка и, выдержав 15 минут на водяной бане, пьют по 1/3 стакана 3 раза в день с добавкой пары ст. ложек меда.
Кажется, пора уже поговорить о растительных средствах лечения
Их великое множество и не только аптечных, вроде желчегонных чаев, сиропа шиповника холосас, экстракта кукурузных рыльцев, но особенно — рецептов фитотерпевтов и народных целителей.
При расстройстве желудка:
От послабления выручают богатые пищевыми волокнами ягоды черемухи (3 части) и черники (2 части).
Залив на 20 минут 2 ст.
ложки смеси сорбентов с вяжущим вкусом, пьют настой по ¼ стакана натощак утром и между приемами пищи. Аналогичным эффектом обладает 30-минутный настой 2 ч.
ложек соплодий ольхи (2 части) и корневища змеевика (1 часть), залитых стаканом кипятка. Эту порцию пьют в три приема.
При стойких запорах:
До и после операции помогает варенье из провернутых через мясорубку кураги, чернослива, инжира по 300 г с добавкой александрийского листа-сены (50 г) и меда (200 г). Варенье едят по 1 ч. ложке за ужином или в течение дня 1-3 раза с чаем или запивая водой.
Обезболивающий и сорбирующий сбор:
В своей многолетней практике при всех нарушениях, связанных с ликвидацией желчного пузыря, я обычно прописываю оптимально составленный и весьма эффективный сбор владимирского травника С.И. Михальченко.
В него входят растения с обезболивающим и сорбирующими свойствами — корни лопуха, листья шалфея и подорожника, побеги черники, травы спорыш, мята, череда и зверобой, цветы календулы и ромашки. Берут поровну – 50-100г.
Залив 1 десертную ложку (10 г) смеси 0,5 л кипятка в термосе на ночь, и затем процедив, настой принимают по 150 мл за час до еды 2- 3 раза в день.
Хранят снадобье в холодильнике, перед употреблением разогревают, добавляя горячей воды.
Курс 3-4 месяца 10 дней прием и 2 дня перерыв.
Как жить после удаления желчного пузыря?
Одна из самых частых операций в хирургии – холецистэктомия – удаление желчного пузыря. Любое оперативное вмешательство – стресс для организма, а если оно сопровождается удалением органа – двойной стресс, так как организму приходится приспосабливаться к жизни в новых условиях. Как помочь ему адаптироваться?
- Мы не станем подробно рассказывать об анатомическом строении желчевыделительной системы, поскольку это было подробно описано ранее в статье «Желчный пузырь и поджелудочная железа или теория «общего канала»».
- Функции желчного пузыря в организме человека
- Желчный пузырь в организме человека выполняет ряд функций:
- Депонирующая (в нём скапливается желчь, продуцируемая печенью);
- Эвакуаторная (сократительная деятельность желчного пузыря обеспечивает выброс желчи в двенадцатиперстную кишку во время пищеварения);
- Концентрационная (в желчном пузыре желчь концентрируется и становится более густой – при сниженной эвакуаторной функции концентрация желчи приводит к камнеобразованию);
- Всасывающая (через стенку желчного пузыря могут всасываться компоненты желчи);
- Вентильная (обеспечивает (не)поступление желчи в кишечник) и другие.
Жизнь после удаления желчного пузыря
Все органы человека обеспечивают бесперебойную и слаженную работу всего организма, и после удаления хотя бы одного из них жизнь человека меняется.
Часто после удаления желчного пузыря может возникнуть так называемый постхолецистэктомический (холецистэктомический) синдром – синдром функциональной перестройки желчевыделительной системы после холецистэктомии. Другими словами, жизнь после удаления желчного пузыря меняется: организм перестраивается на работу в новых для него условиях.
Адаптация связана с исключением пузырной желчи из процессов пищеварения и изменением внешнесекреторной функции печени. Эта перестройка может пройти незамеченной, а может доставить человеку беспокойство.
Понятие постхолецистэктомического синдрома (ПХЭС) появилось в американской медицинской литературе в 30-е годы XX века и заняло во врачебной терминологии прочное место. Несмотря на длительное существование точного понимания этого синдрома нет, он до сих пор критикуется как слишком общий и неконкретный.
В настоящее время термином «постхолецистэктомический синдром» обозначают гипертонус сфинктера Одди после удаления желчного пузыря, обусловленный нарушением его сократимости и препятствующий нормальному оттоку желчи и панкратического секрета в двенадцатиперстную кишку.
Клиника ПХЭС
Один из первых симптомов – жидкий стул, вызванный повышенным поступлением желчи в двенадцатиперстную кишку (поскольку резервуара для хранения желчи больше не существует) – холагенная диарея. Далее рефлекторно происходит сокращение сфинктера Одди с целью уменьшения оттока желчи.
Из-за нарушенного оттока в желчных путях развивается застой и гипертензия; они растягиваются, что клинически проявляется приступами боли в правом подреберье, а иногда и симптомами панкреатита. Основным признаком ПХЭС являются повторяющиеся приступы печёночной колики.
К прочим симптомам относят непереносимость жирной пищи, вздутие живота, отрыжку, тошноту.
Лечение
Неотложная помощь при печёночной колике заключается в назначении спазмолитических лекарственных препаратов (дротаверин, но-шпа) для уменьшения гипертонуса сфинктера Одди. Далее проводят консервативную терапию, направленную на восстановление нормального биохимического состава желчи, адекватного оттока желчи и панкреатического сока.
Пожалуй, самой эффективной мерой для скорейшей адаптации организма после холецистэктомии является диетотерапия, поскольку жизнь после удаления желчного пузыря значительно меняется. Разработаны диетические рекомендации по питанию после удаления желчного пузыря.
Диета должна быть физиологически полноценной, механически, химически, термически щадящей. Все блюда отварные, паровые, исключаются жаренные, тушёные, пассерованные.
Принцип дробного питания (5-6 раз в день)!
Состав: белки 85-90 г (животных 40-45 г), жиры 70-80 г (растительных 25-30 г), углеводы 300-450 г. (легкоусвояемых 50-60 г), энергетическая ценность 2170-2480 ккал, свободная жидкость 1,5 л., поваренная соль 6-8 г.
Хлеб: белый, подсушенный, сухое несдобное печенье.
Супы: вегетарианские, молочные, с протёртыми овощами и крупами.
Блюда из нежирного мяса, птицы, рыбы в виде суфле, кнели, котлет. Курица без кожи, не жирная рыба отварным куском.
- Овощные блюда: картофель, морковь, свёкла, кабачки, тыква, цветная капуста в виде пюре, паровых суфле.
- Крупяные, макаронные изделия: жидкие протёртые и вязкие каши овсяной, гречневой, рисовой и манных круп, отварная вермишель.
- Блюда из яиц: белковые паровые омлеты.
- Молоко и молочные продукты: молоко, кефир, простокваша, ацидофилин, творог, сыр с низким содержанием жира.
- Фрукты, ягоды: в виде пюре, соков, киселей, а также протёртые компоты, желе, мусс, суфле из сладких сортов ягод и фруктов, печеные яблоки.
- Напитки: чай, отвар шиповника.
- Жиры: растительное и сливочное масло добавляются в готовые блюда.
В фазу ремиссии (затихания) : используют те же продукты и блюда, но в непротёртом виде. Расширяется ассортимент продуктов (свежие фрукты, овощные салаты, винегреты), яйца 2-3 раза в неделю. Кулинарная обработка более разнообразна: допускается тушение, запекание в духовке после отваривания.
Не рекомендуется: свинина, баранина, утка, гусь, жирные сорта рыб (палтус, сёмга, осетрина и т.д.
), кондитерские изделия с кремом и сдобой, мороженое, кофе, какао, шоколад, специи, маринады, соления, кислые ягоды, фрукты, бобовые, щавель, шпинат, редька, редис, лук, чеснок, грибы, белокочанная капуста, орехи, семечки, мясные бульоны, мясные и рыбные консервы, пшено, черный хлеб, майонез, алкоголь, газированные напитки.


















