«Подводные камни» в ультразвуковой диагностике патологии сонной артерии
Beverly E. Hashimoto, MD
Каждый год около у 800 000 человек развивается либо новый или повторный инсульт и около 135000 умирают от данной патологии. Около 20% случаев инсультов приписывают стенозу экстракраниального отдела сонных артерий. Ультразвуковая диагностика сонных артерий уже давно был принята в качестве эффективного скринингового исследования для оценки патологии экстракраниального отдела сонной артерии. Три мета-анализа, которые были посвящены оценке опубликованных данных, сделали вывод о том, что диапазон чувствительности ультразвукового метода составляет от 86% до 94%, а специфичность варьирует от 87% до 94%.
Несмотря на хорошие показатели опубликованных результатов ультрасонографии сонных артерий, точность исследования в различных лабораторных условиях может быть ниже. Обзорный мета-анализ опубликованных работ и личные данные выявил более низкие результаты: чувствительность – 83%, специфичность – 54% . Исследователи связывают более низкие показатели точности с меньшими диапазонами системной ошибки и введением данных, которые отражают повседневную клиническую практику. Для получения данных, исследователи популяризировали себя в профессиональных сообществах и обращались в частном порядке к коллегам профессионалам. И только около одной трети пациентов в этом мета-анализе были обнаружены в опубликованных исследованиях. Остальные данные стали результатом неопубликованных данных отдельных исследователей или организаций, в которых сонография сонной артерии непосредственно сравнивалась либо с ангиографией, либо с другим неинвазивными исследованиями, такими как компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) ангиография. Эта более низкая степень точности в рутинной практике предполагает, что выполнение и интерпретация ультрасонографии сонной артерии не всегда является простым заданием. Была показана неизбежная вариабельность между ультразвуковыми и другими методами, что вызвано различиями между физиологическими (доплеровскими) данными и анатомическими (контрастная ангиография, МР-ангиография, КТ-ангиография) структурами. С учетом этой вариабельности, стандартизированные протоколы включают в себя взаимосвязь между диапазоном анатомических стенозов и различными спектральными значениями внутренней сонной артерии (ВСА). Доплеровские критерии стеноза ВСА были опубликованы в междисциплинарном консенсусе соответствующего форума.
Однако, несмотря на широкое распространение критериев выполнения и интерпретации сонографии сонной артерии, техника выполнения исследования варьирует. Даже исследователи с большим опытом работы допускают ошибки. Радиологи и сонографисты, которые выполняют исследования сосудов, как правило, знакомы с ультрасонографией в серой шкале и цветной доплерографией, но менее знакомы с выполнением импульсно-волновой доплерографией. В связи с тем, что значительная часть интерпретации сонографии сонной артерии происходит на основе анализа спектрального сигнала, тщательное получение точного сигнала имеет решающее значение для проведения обследования. В данной статье рассматриваются наиболее распространенные причины неправильной интерпретации спектрального сигнала сонной артерии.
ТЕХНИЧЕСКИЕ ТРУДНОСТИ
«Подводные камни» технического исполнения являются результатом либо неоптимальной техники оператора или из-за трудностей, связанных с пациентом или анатомии тела пациента. Потенциальные технические проблемы включают в себя: (1) плохая подготовка специалистов, (2) ненадежность оборудования, (3) неадекватная частота, или сам датчик, (4) неадекватное сонографическое усиление, (5) большой объем исследуемого поля, (6) большой допплеровский угол, (7) значительно кальцинированные артерии, (8) извилистость артерий, (9) когда наружную сонную артерию (НСА) принимают за ВСА.
Подобно другим сонографическим методам, ультразвуковое исследование сонной артерии сильно зависит от оператора. Оптимальный способ избежать ошибок интерпретации заключается в допуске к работе только хорошо обученных сосудистых специалистов. Неадекватное обследование системы сонной артерии недостаточно подготовленными специалистами может привести к серьезным ошибкам в интерпретации. Эта неадекватная оценка, как правило, является результатом либо отсутствия тщательной оценки артерий, либо плохой сонографической техники, что приводит к неоптимальной визуализации участков сосудов. Для того, чтобы не пропустить участок стеноза, сонографист должен рутинно сканировать артерии на систематической основе, например, начиная снизу в области проксимального участка общей сонной артерии (ОСА), затем смещаясь кверху к дистальному отрезку ВСА. Сонографист не должен пропускать ни одного участка сосуда. Кроме того, следует расширять ультразвуковое исследование, настолько дистально, насколько это возможно.
Даже если специалист достаточно квалифицирован, плохое оборудование дает плохие спектральные данные. Многочисленные исследования показали, что оборудование разных производителей производит несколько различный результат. Хотя сосудистые лаборатории, как правило, осторожны и аккуратны в оценке и техническом обслуживании оборудования, проверка результатов работы оборудования проводится обычно не достаточно регулярно. Без периодической поверки, плохое оборудование не может быть идентифицировано. Исследование бессимптомного атеросклероза сонных артерий (Asymptomatic Carotid Atherosclerosis Study (ACAS)) показало, что около 20% из 63 устройств из 27 центров ACAS не показывали статистическую связь между допплеровской скоростью и процентом стеноза. Это исследование дополнительно показало, что репутация производителя не была напрямую связана с хорошей производительностью оборудования для диагностики сосудов. Из 4-х производителей, которые имели, по крайней мере, по 8 устройств в исследовании, каждый имел, как минимум, 1 машину с отличной чувствительностью, и 1 – с плохой чувствительностью. Поэтому, как часть контроля качества ультрасонографии сонной артерии, специалист должен тщательно оценить эффективность работы всего сосудистого оборудования. Кроме определения расхождения между данными ультрасонографии сонной артерии и другими методами, специалист должен также вести учет каждого отдельного устройства, связанного с каждым несоответствием. Если одна машина замечена в непропорциональном расхождении результатов, то специалист может сосредоточить больше внимания на работоспособности машины с помощью тестирования бок о бок с другими машинами, или связаться с продавцом для проведения оценки. В общем случае, если лаборатория оснащена современным оборудованием, то не должно быть каких-либо существенных различий в точности оборудования.
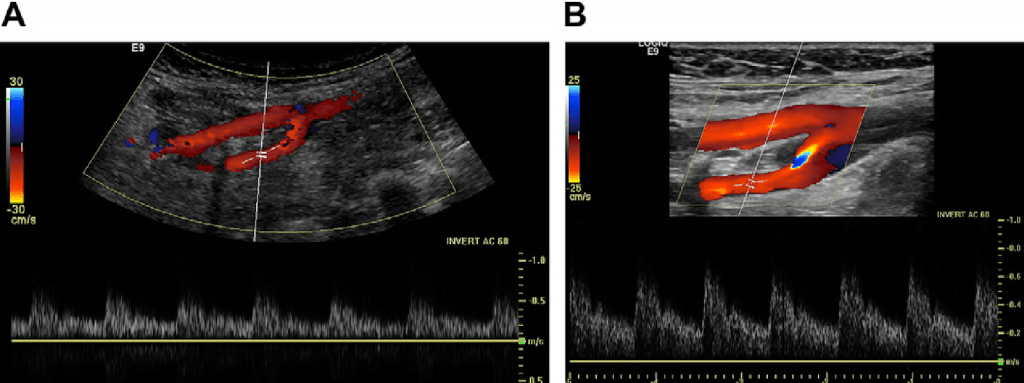
Каротидная ультрасонография выполняется с помощью линейного датчика с промежуточными доплеровскими частотами (такими как 8-4 МГц), в то же время, изображения сонных артерий в оттенках серого могут потребовать более высоких частот, поскольку сонные артерии расположены поверхностно в области шеи. Сигналы допплеровского сдвига слабее, так что промежуточные частоты, как правило, обеспечивают оптимальную силу сигнала для получения спектральных волн. Если используются датчики с крайне низкими (<3 МГц) частотами или датчики с небольшим окном, то доплеровский сигнал может быть искажен, что приводит к неточностям в измерениях скорости (рис. 1).
Рис.1. Дуплексная доплерография нормальной ВСА. (А) Когда используется конвексный датчик от 1 до 5 МГц для дуплексного обследования сонной артерии, форма сигнала искажается. (В) Дуплексная доплерография сонной артерии иллюстрирует сигнал ВСА того же больного, что и в (А), но с подходящим датчиком (линейный, 6-9 МГц).
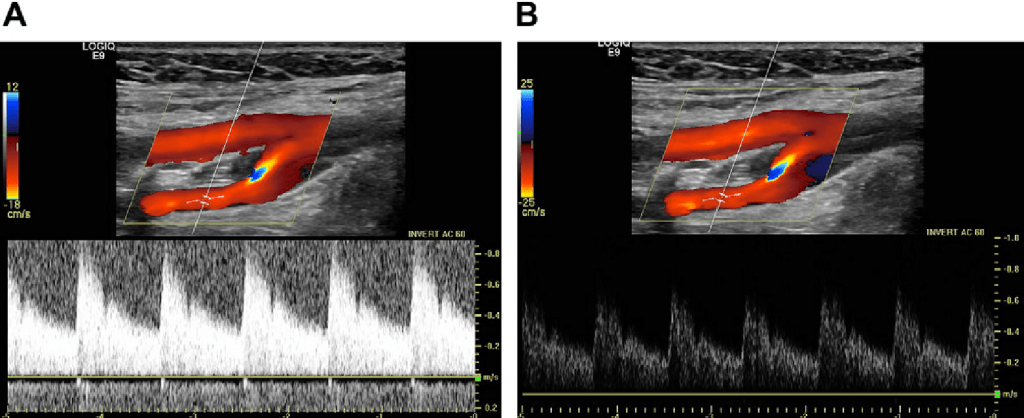
При документировании спектрального сигнала, сосудистые специалисты должны быть обучены правильной регулировке усиления доплеровского сигнала. Если коэффициент усиления слишком низкий, то форма сигнала будет слишком слабой и ее будет трудно измерить. Если коэффициент усиления слишком велик, то будет определяться повышенный шум в спектральном изображении и оператор может допустить ошибку, как результат увеличения широты спектра или турбулентности. Если врач отмечает серьезное спектральное расширение, а изображения в оттенках серого и цветная доплерограмма не указывают на причину турбулентности, то оператору следует пересмотреть установку усиления пульсовой доплерографии, которая, как правило, показана на изображении (рис. 2).
Рис.2. Дуплексная доплерография нормальной ВСА. (A) Когда усиление сигнала при импульсной доплерографии было неадекватно повышено, то увеличилось количество артефактов по всему спектральному сигналу. (B) Дуплексный сигнал ВСА того же пациента, что на (А), но с подходящей установкой усиления.
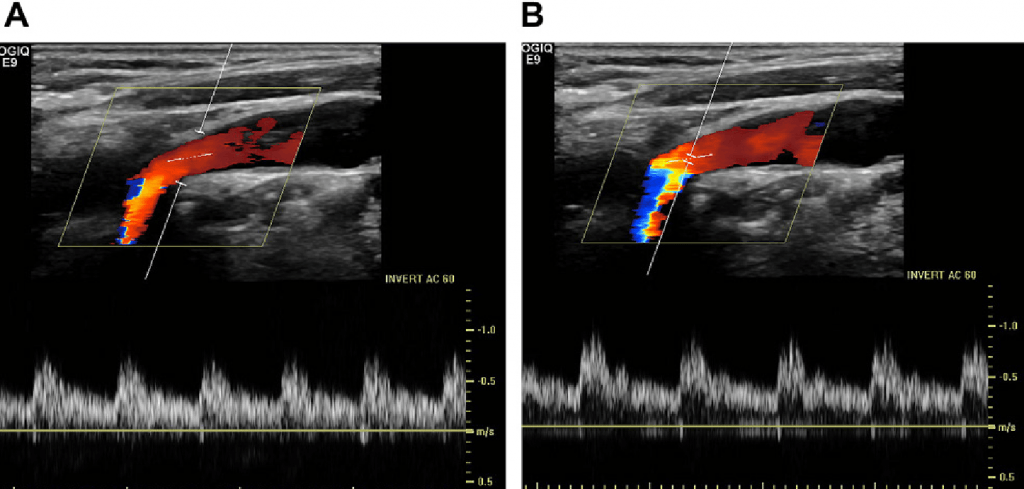
При проведении ультрасонографии сонной артерии, специалисту следует использовать небольшой объем объекта для доплерографии, как правило, самый маленький объем, доступный на данной машине. В нормальном сосуде, небольшой объем образца производит тонкий спектральный сигнал. Если объем образца непреднамеренно увеличивается, то это увеличение объема исследуемой ткани позволяет зарегистрировать более широкий диапазон скоростей эритроцитов, и, таким образом, утолщается волна и может расширяться спектральное окно (рис. 3).
Рис.3. Дуплексная доплерография нормальной ВСА. (А) Большой объем исследуемого образца стал причиной получения сигнала со спектральным расширением и симуляцией турбулентности. (В) Дуплексный сигнал одного и того же больного, что и в (А) с небольшим объемом исследуемого образца.
Применение небольшого доплеровского угла имеет большое значение в получении точных результатов. Значение доплеровского угла проявляется доплеровским уравнением: F=AVcosθ,
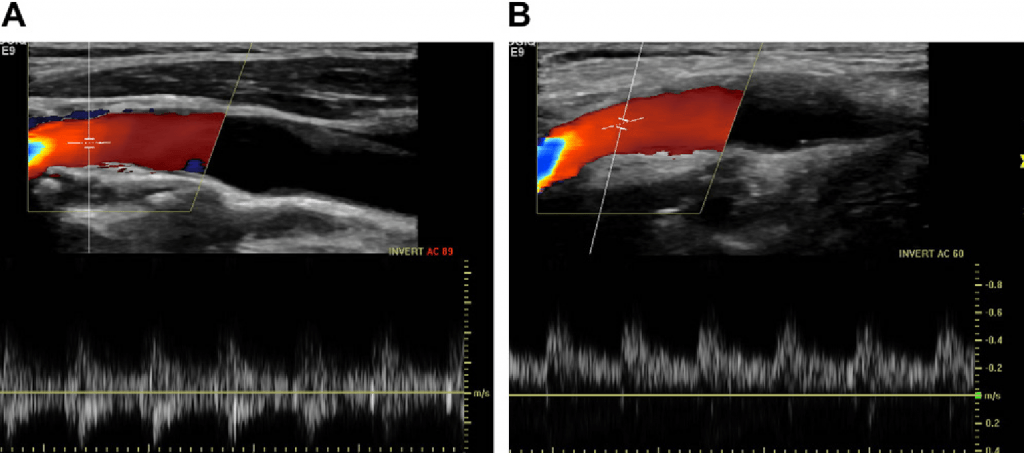
где F является частотой доплеровского сдвига; А является константой; V является скорость эритроцитов; θ – угол между эритроцитами и углом доплеровского пучка. По мере того, как доплеровский угол приближается к 90º, доплеровский сигнал уменьшается до нуля. Таким образом, большие доплеровские углы производят неточные, низкоспектральные формы волны (рис. 4).
Рис.4. Дуплексная допплерографии нормальной ВСА. (A) Когда угол при импульсной доплерографии 88º, доплеровский сигнал низкий. (В) Дуплексный сигнал ВСА одного и того же больного, что и в (А), но с углом 60º.
Для достижения наилучших результатов, доплеровский угол должен быть меньше или равен 60°. Тем не менее для того, чтобы наилучшим образом количественно оценить нестандартный стеноз или извилистый сосуд, применяются меньшие углы по мере необходимости. Доплеровский угол всегда задокументирован на изображении, что позволяет сравнить данные, если определяется расхождение при контрольном исследовании. Исследователи, изучающие влияние производимых вариаций угла на измерения скорости отметили, что если настройки датчика, такие как: размер объема образца, стенки фильтра и усиление доплеровского сигнала сохраняются постоянными между измерениями, то небольшие изменения угла не являются существенными.
…
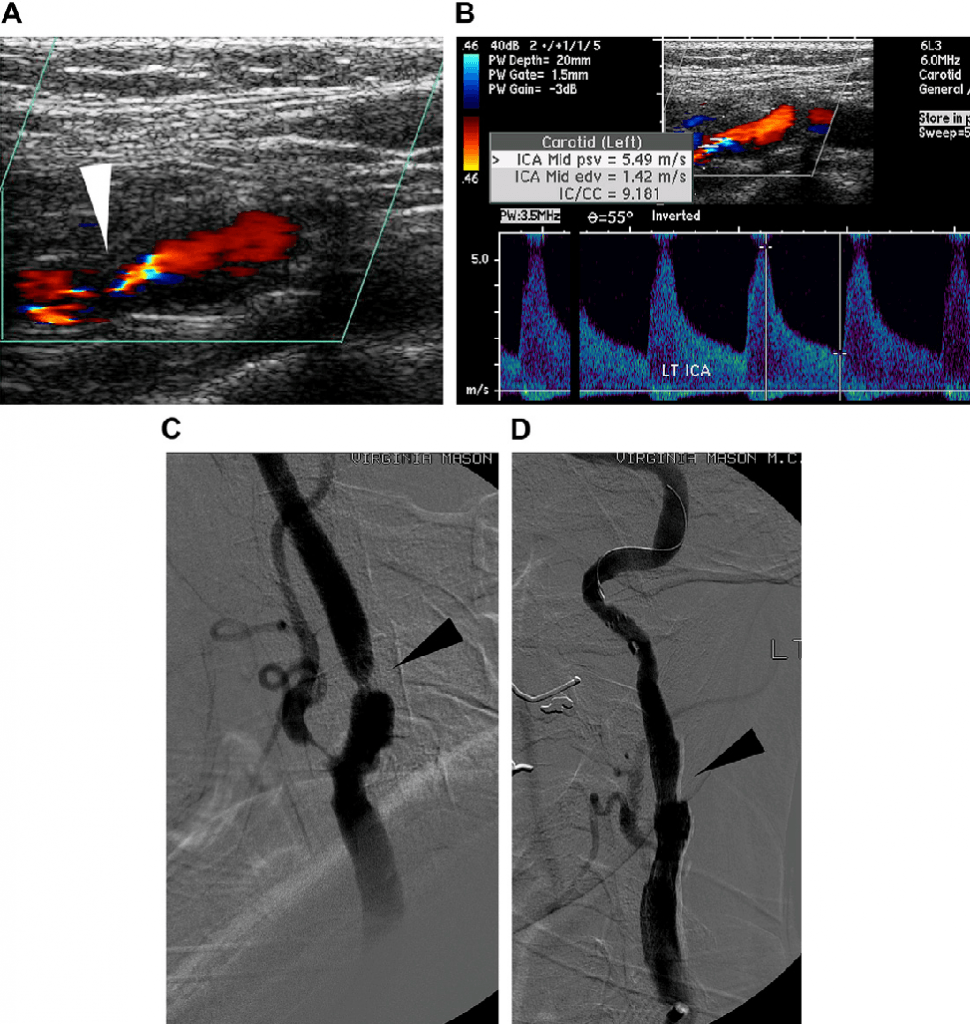
Чтобы избежать ошибок интерпретации, сонографист должен быть в курсе об обычных сосудистых изменениях, которые развиваются после интервенционных процедур на сонных артериях, таких как: каротидная эндартерэктомия (КЭА) или каротидная ангиопластика и стентирование (КАС) (рис 13.).
Рис. 13. Каротидная ультрасонография 78-летнего мужчины с правосторонней слабостью. (А) Цветная доплерография и (B) дуплексная ультрасонография показывают более чем 70% стеноз. (C) Ангиограмма подтвердила выраженный стеноз (наконечники стрелок) и (D) впоследствии выполняется КАС. (E) После того, как выполнено КАС, цветная доплерография и (F) дуплексная ультрасонография показывают незначительный стеноз.
После того, как КЭА, в 10%-15% пост-КЭА сонных артерий развивается рестеноз (>50%) по спектральным критериям скорости. Две трети никогда не становятся клинически значимыми; большинство этих так называемых стенозов регрессирует. В пост-КЭА сосудах, которые действительно показали регресс, кажущийся стеноз, по-видимому, представляет собой обычные послеоперационные сосудистые изменения. Вскоре после проведения КЭА, отсутствие интимализации приводит к более высокой турбулентности (спектральному расширению). Если есть извитость сосуда, то эта турбулентность может быть связана с увеличением PSV и имитировать стеноз. Если повышенные скорости определяется в сонной артерии после эндартерэктомии, цветная доплерография является эффективным методом подтверждения точности спектральной информации. После установки КАС, было проанализировано, что рестеноз развивается в 4% случаев после 1 года и в 6% – после 2-х лет, для исследований, которые использованием пороговое значение рестеноза от 50% до 70%, и в 6% случаев – после 1 года и 7,5% после 2-х лет для порогового значения рестеноза – от 70 % до 80%. После установки КАС, многочисленные исследователи обнаружили увеличение PSV сонной артерии в стентированном нестенозированном сегменте. Увеличение скорости в стентированном сегменте было приписано к повышению плотности стенки.
В сочетании с увеличенными скоростями в стентированном нестенозированном сегменте сосуда, поэтому исследователи подтвердили, что скорость ВСА и соотношение ВСА/ОСА для стентированного стеноза выше, по сравнению с аналогичными нестентированными стенозированными сосудами. Исследователи сообщают, что скорости ВСА больше, чем 175-240 см/с и соотношение ВСА/ОСА от 2,5 до 3,8 соответствуют стентированному стенозу с вероятностью от 50% до 70%. Более того, показатели скорости ВСА от 300 до 450 см/с и соотношение ВСА/ОСА от 3,8 до 4,75, соответствуют стентированному стенозу с вероятностью больше или равной 70%. Хотя различные исследователи сообщают о пороговых значениях стентспецифической скорости и коэффициентах для их собственных лабораторий, не существует никакого конкретного текущего консенсуса, который бы определял клинический протокол. До тех пор пока не будет достигнут консенсус, каждая лаборатория проводит сонографический мониторинг данных своих пациентов со стентироваными сонными артериями на основе внутреннего протокола.
РЕЗЮМЕ
Большинство ошибок в интерпретации ультрасонографических данных исследования сонных артерий можно избежать, если каждая сосудистая лаборатория будет тщательно нанимать хорошо обученных сосудистых специалистов, контролировать технические навыки, а также покупать и поддерживать в должной форме высококачественное сонографическое сосудистое оборудование. Более того, сонографист должен быть знаком с формами волны ВСА и НСА, проводить дифференциальную диагностику между этими сосудами, когда они аномальные образцы кровотока. Цветная доплерография является важным методом, который позволяет избежать ошибок из-за нормального физиологического повышения скорости ВСА и ОСА.
Источник: https://rh.ua/ru/statti/podvodnye-kamni-v-ultrazvu…
Понравилась запись? Считаете ее полезной или интересной? Поддержите автора!
Необходимо войти на сайт
Интересно
23
Какую точность имеет ультразвуковое исследование сосудов? Диагностическая точность УЗИ сосудов шеи показывает, что для выявления значимых стенозов внутренней сонной артерии она составляет около 95%. Точность измерений во время дуплексного сканирования, выполненных с цветным допплеровским картированием чуть меньше 97%, а диагностическая специфичность возрастает если исследование проводится опытным врачом.
Сумма повышения точности диагностики с помощью цветового допплеровского картирования трудно измерить, поскольку существует неопределенность в способности определить класс стеноза «золотым стандартом» с использованием ангиограммы сонной артерии. Ограничения на воспроизводимость дуплексного сканирования связаны с коррекцией допплеровского угла и неопределенности в визуализации поражения при присутствии крупных кальцинированных бляшек, которые способствуют снижению диагностической точности теста.
Распространенная ошибка при проведении дуплексного сканирования сосудов шеи, это когда неопытный врач во время обследование путает ветви наружной и внутренней сонных артерий. Простая перкуссия по височной ветви околоушной артерии вызывает колебания профиля потока в наружной сонной артерии. Это легче воспринимается, когда есть тяжелые поражения в пределах наружных или внутренних сонных ветвей. Однако, если стенозированы наружные и внутренние сонные артерии, то эти колебания могут передаваться по внутренней сонной артерии через проходимую общую сонную артерию. При значительных стенозах, сопровождающихся устьем наружной сонной артерии, этот маневр вызывает заметную амплитуду колебаний по допплеровского спектра наружной сонной артерии и колебания вряд ли могут быть переданы назад в общую и внутреннюю сонную артерии. Этот маневр на УЗИ сосудов шеи лучше всего выполнять, когда это наиболее необходимо (т. е., случаи стеноза наружной сонной, который имитирует сужение внутренней сонных артерий).
Какие изменения показывает ультразвуковое исследование сосудов шеи?
Диагностическая точность дуплексного сканирования сосудов и цветовая допплерография сталкивается с двумя типами поражений. Первый — это изъязвление бляшки, и второй, высокий класс или субтотальная окклюзия внутренней сонной артерии. Язва определяется как полость 2 мм шириной, по меньшей мере 2 мм глубиной в бляшке сонной артерии. Чувствительность для обнаружения присутствия изъязвленных бляшек во внутренней сонной артерии первоначально был описан выше 80%. По нашему опыту, B-режим УЗИ сосудов шеи вероятно, обнаруживает изъязвления бляшки с чувствительностью около 40%, но цветовое допплеровское картирование и B-поток изображений, кажется, значительно улучшает обнаружение язв. Чувствительность каротидной ангиографии оценивается от 60% до 70%. Конечным «золотым стандартом» обследования является патологоанатомическая экспертиза образца бляшки. Трудности с получением и надлежащим образом подготовить образцы бляшек сонных артерий после хирургического удаления ограничивает количество исследований, в которых оценивали точность УЗИ сосудов шеи и ангиографии для обнаружения язв.
Для чего необходима точность при дуплексном сканировании?
Чрезвычайно высокий класс стенотических поражений внутренних сонных артерий на ультразвуковом исследовании, так называемые псевдо-окклюзии, трудно оценить. Они могут быть ошибочно приняты за окклюзии. Причины того, что они неправильно принимаются за окклюзии, кроются из-за минимального остаточного просвета, когда скорость кровотока становиться настолько низкая, что его сигналы не могут быть обнаружены с помощью допплерографии. Способность обнаруживать этот тип поражения улучшилась с применением цветного допплеровского картирования потока и энергетического допплеровского картирования. Появление остаточного просвета на УЗИ сосудов шеи при цветном или энергетическом допплеровском картированием, как правило, называют «ручеек» потока. Точность дуплексного сканирования сосудов для выделения полной закупорки от субтотальной окклюзии внутренней сонной артерии трудно определить. Точность максимально при сравнении данных после хирургического исследования, которое и в самом деле, лучше, чем, когда применяется артериография в качестве «золотого стандарта». Надлежащую оценку при артериографии требует длительной инъекции контраста в артерии и длительных съемок. Различие между окклюзией внутренней сонной артерии и псевдо-окклюзией является важным, поскольку хирургическое восстановление и восстановление артерия при окклюзии, как правило, обречено на неудачу, в то время как хирургическая эндартерэктомия из субтотальной окклюзии сонной артерии, имеет большую вероятность, чтобы быть успешной.
Серьезные повреждения или полная окклюзия общей сонной артерии на УЗИ сосудов редки. Выраженный стеноз общей сонной артерии может нарушить закономерности кровотока во внутренней и наружной сонных артериях. Чаще, всего ветви наружной сонной артерии снабжают кровью бифуркацию. Поток крови направляется в ретроградном направлении через коллатерали присоединенных к наружной сонной артерии. Они включают в себя крупные ветви щитовидной железы, которая соединяется с бифуркацией общей и наружной сонной артерии, а также лицевые и височные ветви, которые соединяют основной ствол наружной сонной артерии и ветви внутренней сонной артерии. Гораздо реже, внутренняя сонная артерия может иметь возможность поставки кровотока в наружную сонную артерию через эти ветви.
Полная окклюзия общей сонной артерии может быть трудной задачей обработки полученных изображений. На УЗИ сосудов шеи мы должны подтвердить восстановление кровотока в бифуркации сонной артерии. Если просвет внутренней сонной открыт, вероятность успешного хирургического шунтирования высок. Внутренняя сонная артерия обычно остается открытой за счет заполнения по коллатеральному кровотоку через ветви наружной сонной артерии.
УЗИ сосудов шеи показывает, что размер просвета цветового потока видимый на энергетическом допплеровском картировании также может быть использован для субъективной оценки степени тяжести и класса стеноза. Это может помочь охарактеризовать атеросклеротическую бляшку. Данный подход зависит от настроек алгоритма дуплексного сканирования сосудов и зависит от устройства визуализации, который используется, поскольку настройка чувствительного цветового допплеровского картирования крайне важна.
Назад
УЗИ диагностика – почему результаты процедуры могут быть недостоверными
Могут ли результаты УЗИ быть неточными, и зависит ли достоверность диагностики от самого пациента? Ультразвуковое исследование считается одним из самых информативных и безопасных методов обследования. Процедуру назначают детям и взрослым, ослабленным больным. По результатам диагностики выставляют диагноз и назначают лечение, поэтому необходимо, чтобы ошибки при проведении исследования были исключены по максимуму.
Типичные причины ошибок при проведении УЗИ
Разработка ультразвуковой диагностики позволила значительно улучшить качество лечения. При помощи ультразвуковых волн патологические изменения можно обнаружить на самой ранней стадии развития и, исходя из результатов, назначить ту терапию, которая предотвратит развитие осложнений.
УЗИ диагностика часто назначается из-за ее безопасности для здоровья и возможности получения данных в течение нескольких минут. Однако не всегда написанное заключение является достоверным. Ошибки в исследовании объясняются самыми разными причинами, к их числу в первую очередь относят:
- Устаревшее оборудование. Старые аппараты выдают далеко не идеально четкое изображение и создают картинку с помехами, это мешает проведению обследования и не позволяет получить достоверные данные о внутренних органах. В итоге врач может не увидеть патологические изменения, камни и те нарушения, которые требуют немедленного хирургического вмешательства;
- Отсутствие у врача необходимых знаний и опыта. УЗИ диагностика считается операторзависимой процедурой. Если врач не владеет основными алгоритмами, не имеет преставлений об особенностях исследования, не повышает своевременно квалификацию, то велика вероятность с его стороны пропустить те моменты, которые являются значимыми для постановки диагноза. Иногда врачебные ошибки объясняются обычной усталостью специалиста.
- Неправильную подготовку. Ультразвуковое обследование органов мочевыделения, брюшной полости и ряда других систем требуют предварительной подготовки. Она может заключаться в соблюдении диеты, в наполнении мочевого пузыря, в отказе от курения на несколько часов. Правила подготовки каждому пациенту должен объяснить врач или медсестра. Если рекомендации больным игнорируются, то изображение может получиться нечетким или недостоверным;
- Неверную информацию со стороны пациента. Например, гинекологическое УЗИ должно приводиться на определенный день менструального цикла. Если женщина даст врачу неверную информацию о сроках цикла, то ему будет трудно правильно оценить видимые при диагностике нарушения.
Может ли УЗИ ошибиться, если пациент скроет информацию о принимаемых препаратах? Это одна из вероятных причин ошибок при проведении ультразвуковой диагностики. Медикаменты могут влиять на скорость кровотока, на перистальтику и иные процессы в организме. Если больной скажет обо всех принимаемых препаратах, то врач функциональной диагностики сможет выполнить процедуру с учетом влияния лекарств на работу внутренних органов.
Как получить достоверные результаты
Часто ли ошибается УЗИ-диагностика, и как сделать так, чтобы результат был достоверным? Это волнует не только пациентов, но и врачей, так как им необходимо выбрать соответствующее патологии лечение. Вероятность ошибок будет минимальной, если диагностику выполнит квалифицированный врач функциональной диагностики на современном оборудовании и с соблюдением протокола процедуры. Лучше всего на УЗИ записываться в частные медицинские центры, так как именно в таких клиниках используются инновационные аппараты, а врачи заинтересованы в оказании качественной помощи клиентам.
Центр «Нейропсихолог» располагает самыми лучшими аппаратами для УЗИ диагностики, а наши врачи имеют достаточный опыт для того, чтобы определить сложные патологии. Записаться на ультразвуковое обследование можно на любое удобное время по телефону.
- 1 Брахиоцефальные сосуды
- 1.1 Опасности нарушения мозгового кровообращения
- 2 Дуплексное сканирование БЦС
- 3 Показания к УЗДС
- 4 Противопоказания
- 5 Особенности проведения УЗИ сосудов шеи
- 6 Расшифровка результатов
- 7 Дополнительные исследования и методы лечения
Ультразвуковое исследование или УЗИ уже давно прочно вошло в медицинскую практику и широко используется для диагностики самых разных патологических изменений, в том числе в кровеносных сосудах. Оно отличается высокой информативностью и абсолютной безопасностью. Поэтому процедура может проводиться столько раз, сколько требуется без опасений нанести вред организму, в том числе детям и беременным женщинам. Одним из направлений ультразвуковой диагностики сосудов является исследование кровеносных сосудов шеи и головы – брахиоцефальных сосудов.
Брахиоцефальные сосуды
Брахиоцефальными сосудами (БЦС) называют артерии, которые отвечают за кровоснабжение головного мозга, тканей головы, шеи и плечевого пояса. Это:
- 2 сонные артерии;
- 2 позвоночные артерии, которые у основания ствола головного мозга сливаются в одну артерию – базилярную;
- брахиоцефальный ствол;
- 2 подключичные артерии.
Все они образуют так называемый Виллизиев круг у основания головного мозга, благодаря которому кровь равномерно распределяется по всем отделам головного мозга. Поэтому возникновение патологических изменений в любом из брахиоцефальных сосудов приводит к нарушению кровоснабжения мозга.
Виллизиев круг получил свое название в честь английского врача и анатома Томаса Виллизия, ставшим первым, кто его описал еще в XVII веке.
Достаточно часто страдают одна или обе позвоночные артерии, которые проходят вдоль боковых поверхностей шейных позвонков в специальном костном канале. Основной причиной нарушения кровотока в них являются патобиомеханические изменений в шейном отделе позвоночника. Они могут приводить к механическому сдавливанию позвоночных артерий и тем самым создавать затруднения для поступления крови по ним в Виллизиев круг и, соответственно, головной мозг. Также при патологиях шейного отдела позвоночника может раздражаться шейное симпатическое нервное сплетение. Это вызывает спазм стенок сосудов и так же вызывает уменьшение их просвета, а значит, и снижение количества крови, поступающей в головной мозг. Кроме того, при раздражении нервов шейного сплетения наблюдается ограничение подвижности шеи и острая боль. Все это в комплексе называют синдромом позвоночной артерии.
Таким образом, причиной уменьшения просвета одной или обеих позвоночных артерий могут выступать:
- функциональные блоки, т. е. возникновение незначительного ограничения подвижности позвоночника, в том числе при остеохондрозе;
- нестабильность в позвоночно-двигательных сегментах разной локализации шейного отдела позвоночника;
- напряжение отдельных мышц шеи, в особенности передней лестничной и косой мышцы головы;
- протрузия и грыжа межпозвоночного диска;
- утолщение атланто-окципитальной мембраны;
- костные разрастания, в том числе обусловленные унковертебральным артрозом;
- спондилоартроз (хроническое заболевание, сопровождающееся дегенеративными процессами в фасеточных межпозвонковых суставах).
Также причиной нарушения кровообращения в брахиоцефальных сосудах может выступать атеросклероз, т. е. образование бляшек разного размера в стенках сосудов, что также приводит к уменьшению их просвета. В таких случаях у пациентов обнаруживается высокий уровень холестерина в крови. Но нередко это сочетается с нарушениями в шейном отделе позвоночника.
В любом случае при нарушении кровотока в БЦС и развитии вертебробазилярной недостаточности могут возникать:
- головные боли в затылочной, теменной и височных областях;
- головокружение при поворотах головы;
- неустойчивость походки;
- зрительные расстройства;
- шум в ушах;
- онемение одной половины лица;
- слабость, онемение одной или обеих рук;
- нарушения сна;
- колебания артериального давления;
- тяжесть в голове после сна;
- ухудшение памяти, способности к концентрации внимания.
Нередко позвоночные артерии ущемляются в момент движения, в частности поворота или запрокидывания головы. Поэтому и симптомы нарушения мозгового кровообращения часто возникают после выполнения триггерного движения.
Опасности нарушения мозгового кровообращения
Для нормальной работы головного мозга необходимо большое количество энергии, которую он получает из питательных веществ и кислорода, доставляемых в его клетки кровью. Она поступает в мозг по 4-м основным или магистральным артериям: 2-м сонным и 2-м позвоночным. Поэтому при ухудшении кровотока в одном из них возможно компенсирование этого за счет работы оставшихся трех кровеносных сосудов. Но компенсаторные возможности организма не безграничны.
Изначально при снижении кровоснабжения головного мозга возникают головные боли, головокружения, снижение памяти и повышение утомляемости, что приводит к ухудшению работоспособности. Спустя какое-то время у больных возникают более выраженные неврологические симптомы, которые уже говорят о множественном поражении головного мозга. А причина подобных явлений заключается в хронической недостаточности мозгового кровообращения, что еще называют дисциркуляторной энцефалопатией.
Нарушения кровообращения провоцируют постепенное отмирание нейронов (нервных клеток) в разных участках головного мозга, что и вызывает развитие неврологической симптоматики с преобладанием астенических проявлений: слабость, раздражительность, нарушения сна. Это нередко сопровождается депрессивными состояниями, которые впоследствии могут сменяться апатией.
Однажды начавшись и не будучи вовремя диагностированным, нарушение мозгового кровообращения прогрессирует. В его течении могут отмечаться периоды резкого ухудшения состояния и плавного усугубления симптомов. Основная опасность подобных явлений заключается в резком увеличении риска развития тяжелейших заболеваний, одним из которых является инсульт или острое нарушение кровоснабжение мозга.
Ежегодно инсульты диагностируются более чем у 400 000 жителей России, причем 35% больных умирает в течение первых 3-х недель, и только 50% живут дольше года после перенесения инсульта.
Дуплексное сканирование БЦС
Для оценки состояния брахиоцефальных сосудов и качества их функционирования используется ультразвуковая диагностика, а именно ультразвуковая доплерография (УЗДГ). В основе метода лежит эффект, обнаруженный физиком Кристианом Доплером. Суть диагностической процедуры состоит в том, что ультразвуковая волна отражается от разных тканей с разной интенсивностью. Это позволяет определять плотность и однородность изучаемого участка тела или отдельного органа по выводимому на монитор аппарата УЗИ изображению. На основании этого оценивается правильность строения конкретной ткани или органа и качество его функционирования.
Доплер же сумел разработать специальные программы, который умели распознавать отражающиеся от движущихся объектов ультразвуковые волны, а именно от эритроцитов, т. е. красных кровяных телец. Это открытие существенно расширило возможности УЗИ-диагностики и позволило анализировать скорость, направление кровотока, а также давать данные о качестве кровоснабжения исследуемых тканей и органов.
Первым и наиболее важным достижением стала разработка ультразвуковой доплерографии или УЗДГ. Она используется для оценки, определения особенностей кровообращения и позволяет получить двухмерное изображение кровотока в обследуемой области, оценить его скорость, наличие дефицита кровотока, характер сосудистого сопротивления. Недостатком метода является невозможность оценить состояние стенок сосудов, поэтому его обычно назначают для определения эффективности лечения при уже установленном диагнозе.
Более широкие возможности имеет уже дуплексное сканирование сосудов шеи (УЗДС), поэтому этот вид диагностики используют чаще всего. С его помощью уже можно изучить строение стенок брахиоцефальных сосудов, их ход, а также особенности кровотока в динамике в режиме реального времени. Поэтому дуплексное сканирование дает возможность с высокой точностью обнаруживать различные нарушения кровообращения в БЦС на ранних стадиях развития и подбирать наиболее эффективное их лечение. Хотя в последнее время понятия УЗДГ и УЗДС уже сливаются в единое и сами врачи, назначая УЗИ сосудов шеи, ошибочно указывают УЗДГ, подразумевая УЗДС.
УЗДС часто применяется для исследования артерий и вен шеи в сочетании с триплексным сканированием сосудов. Последний метод позволяет изучить направление кровотока, окрашивая его в красный и синий цвет в зависимости от направления движения: к или от УЗ-датчика.
Ультразвуковое исследование сосудов шеи и головы, в частности брахиоцефальных, позволяет обнаружить:
- стенооклюзирующие патологии кровеносных сосудов, т. е. приводящие к уменьшению их просвета или полному перекрытию;
- уровень и степень нарушения проходимости просвета сосудов;
- деформации, извитость, аномалии развития кровеносных сосудов;
- аневризмы (выпячивание стенок) и спазм сосудов;
- нарушения венозного кровотока;
- изменения в состоянии, эластичности сосудов и их гемодинамической значимости.
Также назначается проведение рентгенологического исследования шейного отдела позвоночника.
Результаты исследования позволяют точно определить причину нарушения кровоснабжения головного мозга и появления других беспокоящих больного симптомов, оценить тяжесть имеющихся изменений и подобрать оптимальную тактику лечения. В дальнейшем УЗДГ назначается с целью контроля динамики происходящих изменений и оценки эффективности проводимой терапии.
Показания к УЗДС
Проведение ультразвукового дуплексного сканирования брахиоцефальных сосудов показано при:
- частых головных болях;
- возникновении признаков острой или хронической вертебробазилярной недостаточности, т. е. транзиторной ишемической атаки или дисциркуляторной энцефалопатии (головокружения, нистагм, нарушения равновесия, онемение лица, конечностей, боли в шейно-затылочной области, шум в ушах, когнитивные нарушения);
- системных заболеваниях, в частности васкулитах или воспалении стенок кровеносных сосудов;
- наличии факторов, способствующих развитию цереброваскулярных заболеваний (курение, малоподвижный образ жизни, ожирение, атеросклероз, сахарный диабет и артериальная гипертензия);
- получении черепно-мозговой травмы, повреждений шейного отдела позвоночника.
Пройти процедуру стоит каждому человеку после 40—45 лет, особенно при наличии случаев инсульта у кровных родственников, а затем повторять раз в год в профилактических целях.
Также УЗДГ брахиоцефальных сосудов обязательно проводится для оценки эффективности назначенного лечения ранее обнаруженных заболеваний.
Противопоказания
Ультразвуковая диагностика является абсолютно безопасной и не способна нанести вред организму. Поэтому абсолютных противопоказаний для ее проведения не существует.
Специалисты могут порекомендовать повременить с проведением исследования при наличии на коже в области обследования:
- высыпаний;
- ожогов;
- повреждений различного характера.
Также относительным противопоказанием для выполнения УЗДС брахиоцефальных сосудов выступает тяжелое состояние пациента. Но при необходимости процедура так же может быть проведена.
Особенности проведения УЗИ сосудов шеи
Исследование не требует специальной подготовки. Хотя для повышения его точности и информативности стоит:
- отказаться от употребления чая, кофе, алкоголя и энергетических напитков в день проведения УЗДГ;
- за 2—3 часа до диагностики необходимо отказаться от курения и тепловых процедур;
- согласовать с лечащим врачом прием лекарств.
Некоторые специалисты рекомендуют делать УЗИ сосудов шеи натощак, так как после приема пищи наблюдается активный приток крови к органам ЖКТ и ее отток от головного мозга. Поэтому это может сказаться на точности диагностики.
Непосредственно ультразвуковая диагностика осуществляется в специальном кабинете. Пациенту необходимо прилечь на кушетку на спину, подняв подбородок и запрокинув немного назад голову. Врач нанесен на шею специальный проводниковый гель, который создаст оптимальную среду для передачи и считывания УЗ-волн. Затем он приложит к исследуемой области датчик. Выполняя плавные скользящие движения датчиком по ходу движения крови, доктор исследует все крупные кровеносные сосуды шеи, точно измеряет величину их стенки, диаметр, степень сужения, оценивает скорость кровотока и другие параметры. В это время пациенту запрещено поворачивать голову, разговаривать.
В отдельных случаях врач УЗИ может попросить пациента встать, задержать дыхание или наоборот глубоко дышать. Иногда врач может при этом пальцем или датчиком пережать исследуемый сосуд и оценить характер кровообращения в таком состоянии. Обнаруженные при этом изменениями помогут точнее понять особенности кровотока и оценить степень его нарушения, что повысит информативность исследования.
Одним из важнейших этапов УЗДГ является изучение экстракраниального отдела БЦС, поскольку он нередко сдавливается при чрезмерном напряжении мышц шеи. Это может быть обусловлено спазмом, становящимся рефлекторным ответом на болевые импульсы от межпозвоночных дисков, в которых происходят дегенеративно-дистрофические изменения, т. е. развивается остеохондроз. Поэтому подробное исследование экстракраниального отдела брахиоцефальных сосудов позволяет не только обнаружить признаки ряда хронических заболеваний, но и оценить вероятность наступления ишемического инсульта, обусловленного нарушением питания мозга.
В целом длительность процедуры составляет 30—50 минут, что зависит от того, с какой целью проводится исследование (первичное или для оценки результатов лечения), какие патологические изменения обнаруживаются, их выраженность и т. д.
Расшифровка результатов
После проведения УЗИ сосудов шеи пациент получает на руки протокол исследования. В нем указываются все полученные в ходе обследования параметры и заключение специалиста. На основании этих данных лечащий врач, принимая во внимание особенности имеющихся у пациента жалоб, его пол, возраст, а также результаты других исследований, уже может установить диагноз и подобрать лечение.
Исключительно по результатам УЗДС диагноз не может быть установлен.
Нормальными показателями БЦС являются:
- отсутствие патологических изменений и аномалий строения магистральных сосудов шеи, их утолщения, компрессии окружающими анатомическими структурами;
- полная проходимость;
- отсутствие турбулентности кровотока в участках с отсутствующими капиллярами;
- толщина стенок артерий – не менее 10 мм;
- систолическая скорость движения крови – не менее 50 см/с, диастолическая – 9—36 см/с;
- одинаковый диаметр позвоночных артерий, который составляет не менее 3 мм;
- локализация сонной артерии слева от дуги аорты;
- диаметр общей сонной артерии в пределах 4,2—6,9 мм, наружной сонной – 3—6 мм, внутренней – 3—6,3 мм.
Даже при полном отсутствии патологических изменений некоторые показатели могут отличаться от нормы. В таких ситуациях подобное расценивается в качестве индивидуальной особенности. Поэтому самостоятельно ставить себе диагноз и тем более начинать лечение только на основании результатов УЗИ нельзя.
Дополнительные исследования и методы лечения
УЗИ сосудов шеи дает много важных диагностических данных, но для максимально полного понимания причин возникновения обнаруженных с его помощью изменений, а значит и подбора оптимальной тактики лечения нередко требуется провести дополнительные исследования. Их подбор осуществляется в индивидуальном порядке на основании особенностей клинической картины и характера нарушений кровотока в брахиоцефальных артериях.
Поэтому пациентам дополнительно могут назначаться:
- лабораторные анализы крови, в частности на уровень сахара и ЛПНП, что позволяет диагностировать сахарных диабет и атеросклероз;
- ЭКГ с нагрузкой и суточный мониторинг работы сердца;
- ангиография, представляющая собой разновидность рентгенодиагностики, использующейся для оценки длительности и последовательности заполнения сосудов кровью;
- ЭЭГ, являющаяся методом диагностики органических изменений в головном мозге;
- рентген или КТ шейного отдела позвоночника, позволяющие обнаружить патологические изменения в позвонках и косвенные признаки дегенеративно-дистрофических изменений в межпозвоночных дисках;
- МРТ шейного отдела позвоночника и головного мозга, дающие исчерпывающие данные о состоянии мягкотканых структур шеи, включая межпозвоночные диски, и особенностях мозгового кровообращения.
Результаты такого комплексного обследования позволяют с высокой точностью установить причину возникновения нарушения мозгового кровообращения, в том числе вертеброгенной (позвоночной) природы. В последнем случае, что достаточно часто имеет место, пациентам показано обратиться к неврологу для назначения лечения. Оно обязательно будет носить комплексный характер и включать медикаментозную терапию, ЛФК и мануальную терапию.
Именно мануальная терапия или глубокая проработка мышц спины и шеи, а также непосредственно позвоночника является одним из наиболее эффективных методов лечения патологий шейного отдела и дает наилучшие результаты по восстановлению нормального кровотока в брахиоцефальных артериях в таком случае. При этом результаты дуплексного сканирования БЦА и рентгенологического исследования шейного отдела позвоночника дают нужные для выбора тактики лечения мануальной терапии и контроля состояния пациента в процессе лечения.
Медикаментозная терапия таких нарушений всегда комплексная, подбирается индивидуально и может включать:
- ноотропы;
- антикоагулянты;
- гипотензивные препараты;
- хондропротекторы;
- НПВС;
- миорелаксанты;
- витамины группы В и т. д.
Всем пациентам, особенно с выраженным ожирением, показано принять меры для снижения веса и перейти на здоровое питание.
Что же касается ЛФК, то занятия лечебной физкультурой должны проводиться регулярно с постепенным повышением нагрузки. При этом характер упражнений, количество повторений подбираются строго индивидуально с учетом характера обнаруженных патологических изменений в брахиоцефальных артериях, а также сопутствующих заболеваний. Поэтому лучше всего изначально заниматься с инструктором по ЛФК и только после полного освоения программы занятий, методики выполнения каждого упражнения переходить к самостоятельной работе в домашних условиях. При этом большое значение в результативности лечебной физкультуре имеет регулярность занятий. Поэтому ежедневно им нужно посвящать время, в среднем 30 минут.
Таким образом, привычные для многих из нас головные боли и другие нарушения, которые многие не воспринимают всерьез, могут указывать на развитие нарушения кровообращения в брахиоцефальных сосудах и головном мозге в целом. Этим и объясняется высокая смертность от инсультов в нашей и других странах. При этом своевременная диагностика, в том числе за счет проведения простого и доступного дуплексного сканирования сосудов шеи и головы, позволяет обнаружить патологические изменения на ранней стадии развития и сразу же начать лечение. В таком случае вероятность наступления острого нарушения мозгового кровообращения резко снижается. Именно поэтому эту диагностическую процедуру рекомендуется раз в год проходить каждому, кому уже более 40 лет, особенно при наличии предрасполагающих развитию проблем с сосудами факторов: курении, ожирении, генетической предрасположенности и т. д.
Автор статьи

Заварухина Юлия Александровна
Врач ультразвуковой диагностики
Стаж: 29 лет
Член Профсоюза врачей УЗИ. Специализация: ультразвуковая диагностика сердца, артерий, вен, внутренних органов.
Записаться к врачу
УЗИ шеи — это неинвазивная диагностическая манипуляция, позволяющая изучить состояние сосудов, мягких тканей и лимфатических узлов этой области. УЗИ шейных вен — востребованная процедура, во время которой определяют места сужения этих эластичных трубчатых образований, состояние их стенок, направление кровотока и его скорость.
Как работает диагностика и ее виды
Ультразвуковые волны глубоко проникают в ткани и отражаются от образований с различной плотностью. Специальные УЗ-датчики способны это фиксировать. Поступающий сигнал обрабатывается компьютерной программой и на мониторе визуализируется состояние обследуемых органов и смежных тканей.
При выполнении ультразвуковой диагностики шеи, датчики устанавливают в точках проекции самых крупных артерий и вен. Популярными и информативными являются 3 метода УЗИ: допплерография, дуплексное и триплексное сканирование.
Допплерография
Ультразвуковая допплерография шеи (также диагностика называется УЗДГ) — это исследование в двухмерной плоскости. Метод основан на эффекте Допплера. При отражении ультразвуковых волн от клеток крови, частота излучения меняется. Все изменения фиксируются, а после детального анализа позволяют определить характеристики кровотока данной зоны.
УЗДГ сосудов шеи не отличается от стандартного УЗИ. На датчик и кожные покровы наносится звукопроводящий гель. УЗ-датчик располагают на коже в проекции крупных сосудов и исследуют ток крови. Специальной подготовки манипуляция не требует.
Дуплексное УЗИ шеи
Дуплексное сканирование вен и артерий шейного отдела позвоночника позволяет изучить как качество тока крови, так и геометрию сосудистого просвета, извилистость русла, наличие анатомических или послеоперационных отклонений от нормы, толщину стенок. А также дуплекс эффективно выявляет наличие тромбов или атеросклеротических бляшек в зоне шеи.
Триплексное УЗИ шеи
Триплексное сканирование — это комплексная ультразвуковая диагностика. Исследование осуществляется в трех режимах:
- серошкальное сканирование (В-режим);
- цветовое допплеровское картирование (ЦДК);
- спектральная допплерография (УЗДГ).
Этот способ сочетает цветовую визуализацию кровотока и дуплексное сканирование.
Показания и противопоказания
УЗДГ сосудов шеи назначают при следующих симптомах:
- распирающая или мигренеподобная головная боль;
- нарушение пространственной ориентации при смене положения тела или запрокидывании головы;
- мелькание мушек и потемнение перед глазами;
- приступы кратковременной утраты сознания;
- рассеянность внимания, прогрессирующая потеря памяти;
- тиннитус (шум или звон в ушах);
- слабость в конечностях, ощущение онемения и покалывания;
- отсутствие стабильности артериального давления при измерении его на обеих руках.
Некоторые системные заболевания протекают с сосудистыми повреждениями и ухудшением циркуляции крови. Для оценки эффективности проводимой терапии и прогресса заболевания также может быть назначено УЗИ шеи.
УЗИ шеи не имеет противопоказаний. Метод абсолютно безопасный, подходит для женщин, вынашивающих ребенка, и пациентов с тяжелыми сопутствующими патологиями. Сложность может возникнуть только в том случае, если больной по объективным причинам не способен спокойно пребывать в лежачем положении во время проведения УЗИ.
Подготовка
Перед проведением УЗДГ шейных сосудов от пациента не требуется специфической подготовки. Но для получения достоверных результатов больной должен придерживаться определенных рекомендаций. Диагносты советуют:
- В день намеченной процедуры избегать употребления напитков, расширяющих сосуды: кофе, черного чая, спиртных напитков, а также тех, что содержат имбирь, гуарану или женьшень.
- За 4-5 часов до УЗИ шеи не принимать пищу, поскольку после еды приток крови к голове уменьшается и картина может исказиться.
- За 2-3 часа до исследования воздерживаться от табакокурения, поскольку никотин изменяет гемодинамику сосудов.
Уже в кабинете, непосредственно перед процедурой УЗИ, пациент снимает верхнюю одежду и аксессуары (сережки, цепочки). Если у больного длинные волосы, их собирают в пучок. Шея должна быть полностью освобождена для крепления датчика.
Ход процедуры

Как делают УЗИ шеи? Последовательность процедуры следующая:
- При исследовании пациент ложится на кушетку, под шею ему подкладывают валик для лучшего доступа к сосудам. Голову больной запрокидывает назад.
- На области исследования и на УЗ-датчик наносят специальный гель.
- Для исследования шейных сосудов специалист ультразвуковой диагностики прижимает конвексный датчик к боковой поверхности шеи.
- Во время функциональных проб диагност надавливает на шейные сосуды, а также просит покрутить головой или выполнить дыхательные манипуляции (набрать воздуха в грудную клетку или затаить дыхание).
Без разрешения врача менять положение головы или разговаривать во время процедуры УЗИ нельзя. Болезненные ощущения во время исследования человек не испытывает. В среднем манипуляция занимает 20-30 минут.
Расшифровка результатов
В стандартном протоколе УЗИ сосудов шеи указывается: проходимость (при наличии стеноза описывается его размер и влияние на ток крови), соннографический маркер раннего атеросклероза (толщина КИМ), состояние сосудистой стенки, тип артериального кровотока, показатели скорости и индексы пульсации, косвенно отражающие состояние сопротивления кровотоку.
Расшифровка показателей с нормами
При расшифровке результатов УЗИ учитывают такие характеристики сосудов в норме:
- В-режим: просвет сосуда равномерного диаметра ниже эхогенности тканей. Отчетливо видна ровная внутренняя поверхность интимы сонных артерий. Толщина КИМ менее 1 мм.
- ЦДК: равномерное окрашивание, возможно с небольшой физиологической турбуленцией в синусе общей сонной артерии.
- Допплер: типичная двухфазная кривая с пиками, соответствующими максимальным систолической и диастолической скоростям и выемкой при закрытии аортального клапана в диастолу. Монофазный спектр внутренней сонной артерии без отчетливой выемки.
В норме на УЗИ контур сосудистых стенок шеи должен быть четким, ровным, с эхонепроницаемым просветом.
Признаки распространенных патологий
УЗИ сосудов шеи показывает следующие патологические изменения:
- Атеросклеротические бляшки. Они имеют различную эмбологенность. Бляшки классифицируются по различным ультразвуковым характеристикам. Прежде всего, обращают внимание на их структуру и эхогенность.
- Патологическое удлинение и извитость брахиоцефальных артерий чаще всего возникает на фоне поражения стенок вен у гипертоников, реже объясняется врожденной неполноценностью строения артериальной стенки.
- Стенозы. Наряду с атеросклерозом вызывать стенозирование брахиоцефальных артерий может болезнь Такаясу (неспецифический аорто-артериит).
- Для васкулитов характерны диффузные изменения и утолщения сосудистых стенок, отсутствие дифференциация слоев, гетерогенность, шероховатость поверхности.
- Если при сахарном диабете у больного во время ультразвукового исследования выявляют признаки макроангиопатий или микроангиопатий, то говорят о декомпенсации процесса.
Грамотный специалист без УЗИ шеи не станет назначать массаж, мануальную терапию и не будет выполнять операцию на сердце. УЗИ — это высокоинформативная диагностика, которая не причиняет вреда пациенту, но при этом позволяет подобрать качественную терапию.