Ежегодно в России тысячи лабораторий выполняют миллиарды анализов. Но есть ли гарантия, что результаты ваших лабораторных исследований правдивы?
Ошибки бывают разные: от неправильно определенного уровня гемоглобина до неверной интерпретации цитологического материала. Достоянием гласности становятся только ошибки, повлекшие очень серьезные последствия. Так, например, у 33-летней женщины в результате ошибки лаборанта не было установлено наличие злокачественной опухоли на ранней стадии, хотя она сделала все рекомендованные врачом исследования. Она успокоилась, но, когда опухоль обнаружили, было уже поздно… Большинство ошибок, к счастью, не влечет сколько-нибудь серьезных последствий. Вы можете и не догадаться об ошибке. Например, если результат анализа показывает низкий уровень гемоглобина, вы просто включаете в рацион богатые железом продукты и железосодержащие пищевые добавки, и повторный анализ показывает, что гемоглобин — в норме. Но даже если результат первого анализа был ошибочным, вы просто съели лишнего «железа».
Где подстерегают ошибки
Лабораторное исследование состоит из трех частей: преаналитической (от подготовки пациента до момента поступления биоматериала в работу), собственно аналитической и постаналитической (от момента, когда материал покидает прибор, до выдачи результатов пациенту). И на каждом из этих этапов может случиться ошибка.
1. Ошибка может быть заложена уже вначале, при оформлении заказа на исследования. Нa этот этап приходится более половины всех ошибок. Медсестра может неправильно или неразборчиво написать фамилию пациента, перепутать направления на анализы или пробирки.
2. Ошибка может случиться непосредственно во время проведения анализа. В лабораториях, где используют устаревшие методы исследований, вероятность таких ошибок выше. Они не предполагают использования одноразовой лабораторной посуды, многие операции выполняются вручную. Но в оснащенных современными приборами лабораториях вероятность ошибки при проведении исследований практически исключена.
3. Ошибка возможна при интерпретации исследований цитологических и гистологических материалов. В этих случаях применяется исключительно экспертная опенка, то есть врач изучает материал под микроскопом. Есть вероятность, что он «не разглядит» те или иные изменения в клетках или тканях пациента или неверно истолкует их.
4. Виновниками ошибок могут стать сбои в работе приборов.
5. Существует вероятность переноса микроскопических частиц биоматериала из одной пробы в другую, хотя она и очень мала.
Как себя обезопасить
— Проходите лабораторные исследования только в государственных медицинских учреждениях или коммерческих лабораториях, имеющих лицензию на медицинскую деятельность. Если она не вывешена в рамочке в приемном отделении, попросите показать ее. О высоком качестве работы учреждения свидетельствует и его многолетнее присутствие на рынке медицинских услуг.
— Не стесняйтесь проверять, правильно ли медсестра написала вашу фамилию, инициалы, дату рождения. Проследите, чтобы именно ваши фамилия и имя, идентификационный номер или уникальный штрих-код были нанесены на вашу пробирку.
— Если исследования проводились в рамках диспансеризации или, например, для получения медицинской справки, а результаты показали отклонения от нормы, стоит обратиться к врачу. Он оценит, насколько существенны эти отклонения, и направит на повторные исследования через семь-десять дней. Если отклонения будут зафиксированы вновь, он назначит углубленные исследования.
— Если у вас обнаружены клинические признаки того или иного заболевания, а лабораторные исследования не подтверждают это, то вы можете в индивидуальном порядке вновь провести исследование из того же материала.
— Особый случай — гистологические и цитологические исследования, требующие экспертной оценки. В одних материалы исследуют два врача, в других — один врач, но все сложные и сомнительные случаи отправляются на версификацию в медицинское учреждение, с которым у лаборатории заключен договор.
— Если обнаружен положительный результат на такие социально значимые инфекции, как ВИЧ или гепатит, лаборатория, согласно действующему законодательству, обязана провести подтверждающий тест из того же материала. Пациенту должны сообщать о результатах исследований только после того, как получен окончательно подтвержденный ответ.
Наш эксперт Елена Анатольевна Кондрашова, директор технологического департамента лаборатории INVITRO:
Больше всего ошибок случается при оформлении заказа на исследование. Автоматизация этого процесса может свести такого рода ошибки практически к нулю. На этом этапе сотрудник лаборатории формирует заказ и присваивает ему уникальный штрих-код. Все данные о клиенте тут же в его присутствии вносятся в информационную систему. Штрих-код приклеивается к пробирке и с этой пробиркой клиент идет в процедурный кабинет. В дальнейшем во все приборы пробирка попадает с этим штрих-кодом. Современное оборудование позволяет в 99% случаев использовать «первичную пробирку», т.е. биоматериал, например кровь, не переливается из одной большой пробирки, как было раньше, по нескольким маленьким. Все автоматизировано: пробирка «переезжает» в приборе от одного анализатора к другому, который считывает штрих-код. Таким образом, изначально правильно оформленные пробирки перепутать уже невозможно.
Научный редактор
докт. мед. наук, доц. А.Ф. Завалко
Ежедневно в Москве проводятся сотни тысяч лабораторных исследований. В структуре Департамента здравоохранения города Москвы (ДЗМ) насчитывается 235 лабораторий, в которые поступают на анализ пробы из всех городских поликлиник и стационаров. Тысячи врачей получают результаты исследований как в бумажном, так и в электронном виде. В работу Московской лабораторной службы заложена многоступенчатая система контроля качества, практически исключающая вероятность ошибки. Однако зачастую пациенты приходят к выводу, что «в лаборатории что-то перепутали» и «анализы с ошибками». Попробуем разобраться, как анализы москвичей защищены от ошибок и на каком этапе может произойти сбой.
Какой путь проходит каждый анализ
Этап №1 – сбор или взятие биоматериала. К самостоятельно собранному биоматериалу относятся кал, моча и мокрота. Их пациент собирает сам, соблюдая при этом все правила и требования (в противном случае неправильный сбор материала может послужить причиной ошибки в результатах анализов).
Кровь берется у пациента в условиях поликлиники, стационара или на дому лаборантом или медицинской сестрой, при этом соблюдаются определенный порядок и правила, нарушение которых тоже ведет к ошибке в анализе.
Для анализа используется кровь из вены или из пальца. Анализ из венозной крови считается более точным.
Чтобы сдать более сложные биоматериалы, такие как ликвор и выпотную жидкость, пациент должен на короткий срок поступить в стационар.
Этап №2 – транспортировка. Только некоторые, самые простые анализы выполняются в лабораториях при поликлиниках. Большинство же взятых на анализ биоматериалов отправляются в окружные лаборатории.
Этап №3 – анализ. Пробы исследуются на специальных анализаторах, результаты готовы чаще всего в течение 24 часов после доставки проб
в лабораторию (за исключением особых трудоемких анализов, подготовка результатов которых может занять 10–14 суток).
Этап № 4 – получение результатов лечащим врачом (в
бумажной или электронной форме). В первом случае результаты на бумажном носителе привозят в поликлинику, где их отдают врачу, назначившему исследование, во втором – после подписания полученных результатов в лаборатории он автоматически поступают в электронную карту пациента и становятся доступны для просмотра любым врачом. На 2022 год информатизация клинико-лабораторной службы в большей части завершена, поэтому большинство заключений поступает в электронную медицинскую карту пациента и в ЕМИАС, где они становятся доступны для врача.
Полученные результаты анализов врач использует для подтверждения диагноза и назначения пациенту лечения.
Этап №5 – пациент на приеме у врача может ознакомиться с результатами исследования и получить надлежащую помощь. Пациент также может ознакомиться с результатами исследования в своей электронной медицинской карте через портал mos.ru и затем получить назначения врача.
Итак, отследив путь проб, которые собираются для анализа, мы можем сказать: вероятность ошибки есть на каждом из этапов.
Как исследование вашего биоматериала защищено от возможных ошибок
Лабораторный этап исследования – самый защищенный от ошибок. При доставке биоматериала они принимаются специалистом лаборатории (биоматериал может быть не принят, если лаборант заметит нарушение правил маркировки, транспортировки и т.д.). Затем биоматериал оказывается в ведении специалиста, который проверяет работу аппаратуры, контролирует автоматизированные процессы и, в целом, почти не прикасается к пробиркам.
В клинико-диагностических лабораториях системы ДЗМ действует отработанная система контроля качества и исключения ошибок. Анализ проб проводится только при помощи автоматических высокотехнологичных анализаторов, которые проходят систематическую проверку, – в начале каждого рабочего дня и перед каждой загрузкой приборов. Все реагенты и расходные материалы проверятся анализатором на пригодность к работе. При наличии малейшего подозрения на ошибку анализатор останавливает работу.
Всю информацию анализатор передает в базу данных лабораторной информационной системы. Если, несмотря на все меры предосторожности, специалист лаборатории замечает в базе сомнительные результаты, он проводит повторный анализ имеющейся пробы.
На каком этапе возможны ошибки
Согласно статистике, в настоящее время не менее 65 % всех ошибок, связанных с лабораторными исследованиями, происходит на долабораторном этапе. Какими они бывают?
-
Пациент не был надлежащим образом подготовлен к сдаче биоматериала. Например, курил, не соблюдал диету, сдавал кровь не натощак и т. д. Все эти условия отражаются на результатах исследования.
-
Погрешности сбора и хранения биоматериала. Например: немедицинский контейнер, нестерильная тара (для определенных анализов, например, бактериальный посев), слишком длительная транспортировка, неверный температурный режим в холодильнике, где хранились пробы, нарушения условий при перевозке и т. д.
-
Была допущена ошибка при оформлении проб или сопроводительных бумаг. Например: несоответствие номера пробы и номера направления, фамилии на пробе и на направлении, опечатка в фамилии, отсутствие фамилии врача или неточное указание медицинской организации, в которую следует доставить результаты, несовпадение номера страхового полиса с фамилией пациента и т. д.
Точность и педантичность при оформлении проб и документов для проведения исследования – задача сотрудников медицинской организации, которая заказывает анализ.
Что обычно настораживает пациента
Разница в результатах. Например, вы сдали анализы вчера и сегодня, и в показателях есть разница. Или – вы сдали биоматериал в городской лаборатории и в коммерческой лаборатории, и результаты снова разнятся.
Подобные отличия не говорят об ошибке: человеческий организм – это живая система, в ней постоянно происходят изменения. Если пациент болен – заболевание развивается, меняется состав крови.
Лабораторный показатель не должен быть стабилен даже в течение дня, не говоря уже о разнице в 1–2 дня. Лаборатории тоже не работают одинаково: разные приборы, разные реагенты, разные технологии выполнения одних и тех же тестов, у всех свой протокол, поэтому результаты анализов в разных лабораториях отличаются в рамках допустимого значения.
Как сократить вероятность ошибки в лабораторных исследованиях:
Внимательно отнеситесь к правилам подготовки к анализу, соблюдайте все предписания.
-
Правильно собирайте биоматериал, используйте только специальные медицинские контейнеры (при назначении определенных анализов – только стерильные).
-
Если вам выдали направление в бумажном виде, тщательно проверяйте записи на анализ: как написаны ваша фамилия и имя, возраст, номер страхового полиса. Эти ошибки в настоящий момент тоже встречаются редко, однако не лишним будет проявить бдительность.
-
Если вы сдаете повторный анализ в частной лаборатории, учтите, что точное совпадение результатов – скорее неадекватная ситуация. Хороший результат работы обеих лабораторий – небольшие отклонения в рамках допустимого диапазона значений.
-
Не пытайтесь самостоятельно прочесть результат анализа. Если у врача будут трудности с интерпретацией результатов, он всегда может обратиться за консультацией к специалисту лаборатории. Диагноз может поставить только ваш лечащий врач.
-
Никогда не просите медицинского работника трактовать результаты анализа по телефону или поставить диагноз только по одному результату анализа: это просто невозможно.
Следует помнить, что на основании анализов выставлять диагноз неверно! Клинический диагноз выставляется врачом с опорой на клинику, результаты инструментальных исследований и результаты лабораторных исследований.
Никогда не ставьте себе сами диагнозы, не пытайтесь делать выводы только по результатам лабораторных заключений. Позвольте врачу сделать свое дело и диагностировать заболевание в соответствии со всеми принятыми правилами.
Будьте здоровы!
Список литературы:
-
Ибрагимова Э.И., Аимбетова Г.Е., Байсугурова В.Ю. [и др.]. Ошибки в лабораторной медицине: обзор литературы // Наука о жизни и здоровье. 2020. № 1. С. 103–110. DOI:10.24411/1995-5871-2020-10072.
-
Бражникова О.В., Гавеля Н.В., Майкова И.Д. Типичные ошибки на преаналитическом этапе проведения лабораторных исследований // Педиатрия. Приложение к журналу Consilium Medicum. 2017. №. 4. С. 84–90.
Общий анализ мочи. Нормы общего анализа мочи. Общий анализ мочи, расшифровка. Нормы мочи у взрослых, женщин и мужчин. Норма мочи у детей.
В статье Вы прочитаете, какие показатели входят в общий анализ мочи, какие референсные интервалы этих показателей, какая норма лейкоцитов и эритроцитов в моче, сколько может быть в моче белка и сахара, какие клетки эпителия встречаются в анализе.
Информация подготовлена врачами лабораторий и клиник ЦИР.
Общеклиническое исследование мочи (общий анализ мочи, ОАМ) включает определение физических свойств, химического состава и микроскопического изучения осадка.
Физические свойства мочи
Основные физические свойства мочи, определяемые при ОАМ:
- цвет
- прозрачность
- удельный вес
- рН (реакция мочи)
Цвет мочи
Цвет мочи в норме колеблется от светло-желтого до насыщенного желтого и обусловлен содержащимися в ней пигментами (урохром А, урохром Б, уроэтрин, урорезин и др.).
Референсные значения:
| Дети | Различные оттенки желтого цвета |
| Мужчины | Различные оттенки желтого цвета |
| Женщины | Различные оттенки желтого цвета |
Интерпретация
Интенсивность цвета мочи зависит от количества выделенной мочи и ее удельного веса. Моча насыщенного желтого цвета обычно концентрированная, выделяется в небольшом количестве и имеет высокий удельный вес. Очень светлая моча мало концентрированная, имеет низкий удельный вес и выделяется в большом количестве.
Изменение цвета может быть результатом патологического процесса в мочевой системе, воздействием компонентов рациона питания, принимавшихся лекарств.
Прозрачность (мутность)
Нормальная моча прозрачна. Помутнение мочи может быть результатом наличия эритроцитов, лейкоцитов, эпителия, бактерий, жировых капель, выпадения в осадок солей, рН, слизи, температуры хранения мочи (низкая температура способствует выпадению солей).
В случаях, когда моча бывает мутной, следует выяснить, выделяется ли она сразу же мутной, или же это помутнение наступает через некоторое время после стояния.
| Дети | Полная прозрачность |
| Мужчины | Полная прозрачность |
| Женщины | Полная прозрачность |
Удельный вес мочи (г/л)
У здорового человека на протяжении суток может колебаться в довольно широком диапазоне, что связано с периодическим приемом пищи и потерей жидкости с потом и выдыхаемым воздухом.
| Дети до 1 месяца | 1002-1020 |
| Дети 2 — 12 месяцев | 1002-1030 |
| Дети 1 год — 6 лет | 1002-1030 |
| Дети 7 — 14 лет | 1001-1040 |
| Дети 15 — 18 лет | 1001-1030 |
| Мужчины | 1010-1025 |
| Женщины | 1010-1025 |
Интерпретация
Удельный вес мочи зависит от количества растворенных в ней веществ: мочевины, мочевой кислоты, креатинина, солей.
- Уменьшение удельного веса мочи (гипостенурия) до 1005-1010 г/л указывает на снижение концентрационной способности почек, увеличение количества выделяемой мочи, обильное питье.
- Повышение удельного веса мочи (гиперстенурия) более 1030 г/л наблюдается при уменьшении количества выделяемой мочи, у больных с острым гломерулонефритом, системными заболеваниями, при сердечно-сосудистой недостаточности, может быть связано с появлением или нарастанием отеков, большой потерей жидкости (рвота, понос), токсикозом беременных.
Реакция мочи (pH)
pH мочи у здорового человека, находящегося на смешанном пищевом режиме, кислая или слабокислая.
| Дети до 1 месяца | 5,4 — 5,9 |
| Дети 2 — 12 месяцев | 6,9 — 7,8 |
| Дети 1 год — 6 лет | 5,0 — 7,0 |
| Дети 7 — 14 лет | 4,7 — 7,5 |
| Дети 15 — 18 лет | 4,7 — 7,5 |
| Мужчины | 5,3 — 6,5 |
| Женщины | 5,3 — 6,5 |
Интерпретация
Реакция мочи может меняться в зависимости от характера пищи. Преобладание в пищевом рационе белков животного происхождения приводит к резко кислой реакции, при овощной диете реакция мочи щелочная.
- Кислая реакция мочи наблюдается при лихорадках различного генеза, сахарном диабете в стадии декомпенсации, голодании, почечной недостаточности.
- Щелочная реакция мочи характерна для цистита, пиелонефрита, значительной гематурии, после рвоты, поноса, употребления щелочной минеральной воды.
Химическое исследование мочи
В настоящее время химическое исследование мочи проводят на автоматических анализаторах с использованием метода сухой химии.
Химическое исследование включает в себя определение в моче:
- белка
- глюкозы
- кетоновых тел
Белок в моче, норма белка в моче
В нормальной моче содержится очень незначительное количество белка (менее 0,002 г/л), которое не обнаруживается качественными пробами, поэтому считается, что белка в моче нет. Появление белка в моче называется протеинурией.
| Дети до 1 месяца | отсутствует |
| Дети 2 — 12 месяцев | отсутствует |
| Дети 1 год — 6 лет | отсутствует |
| Дети 7 — 14 лет | отсутствует |
| Дети 15 — 18 лет | отсутствует |
| Мужчины | < 0,1 |
| Женщины | < 0,1 |
Интерпретация
К физиологической протеинурии относят случаи временного появления белка в моче, не связанные с заболеваниями. Такая протеинурия возможна у здоровых людей после приёма большого количества пищи, богатой белками, после сильных физических напряжений, эмоциональных переживаний, эпилептических приступов.
Функциональная протеинурия, связанная с гемодинамическим стрессом, возможна у детей на фоне лихорадки, эмоционального стресса, застойной сердечной недостаточности или артериальной гипертензии, а также после охлаждения.
Патологические протеинурии разделяют на почечные (преренальные) и внепочечные (постренальные):
- Внепочечные протеинурии обусловлены примесью белка, выделяющегося мочевыводящими путями и половыми органами; их наблюдают при циститах, пиелитах, простатитах, уретритах, вульвовагинитах. Такие протеинурии редко превышают 1 г/л (кроме случаев выраженной пиурии — обнаружение в моче большого количества лейкоцитов).
- Почечная протеинурия наиболее часто связана с острыми и хроническими гломерулонефритом и пиелонефритом, нефропатией беременных, лихорадочными состояниями, выраженной хронической сердечной недостаточностью, амилоидозом почек, липоидным нефрозом, туберкулёзом почки, геморрагическими лихорадками, геморрагическим васкулитом, гипертонической болезнью.
Ложноположительные результаты при использовании тест-полосок могут быть обусловлены выраженной гематурией, повышенной плотностью (более 1,025) и рН (выше 8,0) мочи.
Определение глюкозы (сахара). Норма глюкозы в моче.
Также в норме моча содержит глюкозу в виде следов, не прeвышающих 0,02 %, что также, как и белок, обычными качественными пробами не выявляется.
| Дети до 1 месяца | отсутствует |
| Дети 2 — 12 месяцев | отсутствует |
| Дети 1 год — 6 лет | отсутствует |
| Дети 7 — 14 лет | отсутствует |
| Дети 15 — 18 лет | отсутствует |
| Мужчины | 0 – 1,6 |
| Женщины | 0 – 1,6 |
Интерпретация
Появление глюкозы в моче (глюкозурия) может быть физиологическим и патологическим.
- Физиологическая глюкозурия наблюдается при употреблении в пищу большого количества углеводов (алиментарная глюкозурия), после эмоционального напряжения (эмоциональная глюкозурия), после приема некоторых лекарственных препаратов (кофеин, глюкокортикоиды), при отравлении морфином, хлороформом, фосфором.
- Патологическая глюкозурия может быть панкреатического происхождения (сахарный диабет), тиреогенного (гипертиреоз), гипофизарного (синдром Ищенко-Кушинга), печеночного (бронзовый диабет). Для правильной оценки глюкозурии необходимо определять количество сахара в суточной моче, что особенно важно у больных сахарным диабетом.
Кетоновые тела в моче
Кетоновые тела (ацетон, ацетоуксусная кислота, (В-оксимасляная кислота)) в моче здорового человека могут иногда обнаруживаться при очень малом употреблении в пищу углеводов и в большом объеме — жиров и белков.
| Дети до 1 месяца | отсутствуют |
| Дети 2 — 12 месяцев | отсутствуют |
| Дети 1 год — 6 лет | отсутствуют |
| Дети 7 — 14 лет | отсутствуют |
| Дети 15 — 18 лет | отсутствуют |
| Мужчины | отсутствуют |
| Женщины | отсутствуют |
Интерпретация
Кетоновые тела появляются в моче при голодании, алкогольной интоксикации, сахарном диабете, у детей при рвоте и поносе, нервно-артритическом диатезе, а также при тяжело протекающих инфекционных процессах, сопровождающихся длительным повышением температуры.
Микроскопическое исследование мочи
Микроскопическое исследование осадка мочи проводят после определения физических и химических свойств мочи. Осадок для исследования получают путем центрифугирования мочи.
Различают два типа осадка мочи:
- организованный (эритроциты, лейкоциты, эпителиальные клетки, цилиндры) осадок
- неорганизованный осадок (соли, слизь).
Организованный осадок
Организованный осадок представлен:
| Клетки крови | Эпителиальные клетки | Цилиндры |
| эритроциты | плоский эпителий | гиалиновые цилиндры |
| лейкоциты | клетки переходного эпителия | зернистые цилиндры |
| клетки Штернгеймера-Мальбина (активные лейкоциты) | почечный эпителий | восковидные цилиндры |
| эпителиальные цилиндры | ||
| эритроцитарные цилиндры |
Кроме того, в осадке могут быть: сперматозоиды, бактерии, дрожжевые и другие грибки.
Референсные значения (в поле зрения):
| элемент осадка | от 0 до 18 лет | старше 18 лет | ||
|---|---|---|---|---|
| мальчики | девочки | мужчины | женщины | |
| эритроциты | единичные в препарате | 0 — 2 | ||
| лейкоциты | 0 — 5 | 0 — 7 | 0 — 3 | 0 — 5 |
| измененные лейкоциты | отсутствуют | |||
| клетки эпителия | плоского | единичные в препарате | 0 — 3 | 0 — 5 |
| переходного | 0 — 1 | |||
| почечного | отсутствуют | |||
| цилиндры | гиалиновые | отсутствуют | ||
| зернистые | ||||
| восковидные | ||||
| эпителиальные | ||||
| эритроцитарные |
Интерпретация
Эритроциты в моче
В норме в осадке мочи эритроциты отсутствуют, или единичные в препарате. Наиболее часто гематурия связана с патологическим процессом различной этиологии (аутоиммунное, инфекционное, органическое поражение) непосредственно в почках. При обнаружении в моче эритроцитов даже в небольшом количестве всегда необходимы дальнейшее наблюдение и повторные исследования.
Лейкоциты в моче
В норме лейкоциты в моче отсутствуют, либо выявляются единичные в препарате и в поле зрения. Лейкоцитурия (свыше 5 лейкоцитов в поле зрения) может быть инфекционной (бактериальные воспалительные процессы мочевого тракта) и асептической (при гломерулонефрите, амилоидозе, хроническом отторжении почечного трансплантата, хроническом интерстициальном нефрите). Пиурией считают обнаружение в осадке при микроскопии 10 и более лейкоцитов в поле зрения.
Активные лейкоциты (клетки Штернгеймера−Мальбина) в норме отсутствуют. Обнаружение в моче активных лейкоцитов свидетельствует о воспалительном процессе в мочевой системе, но не указывает на его локализацию.
Эпителий в моче
У здоровых людей в осадке мочи обнаруживаются единичные в поле зрения клетки плоского (уретра) и переходного эпителия (лоханки, мочеточник, мочевой пузырь). Почечный (канальцы) эпителий у здоровых людей отсутствует.
Плоский эпителий: у мужчин в норме выявляют только единичные клетки, их количество увеличивается при уретритах и простатитах. В моче женщин клетки плоского эпителия присутствуют в большем количестве.
Клетки переходного эпителия: могут присутствовать в значительном количестве при острых воспалительных процессах в мочевом пузыре и почечных лоханках, интоксикациях, мочекаменной болезни и новообразованиях мочевыводящих путей.
Клетки почечного эпителия: появляются при нефритах, интоксикациях, недостаточности кровообращения. Появление почечного эпителия в очень большом количестве наблюдают при некротическом нефрозе (например, при отравлении сулемой, антифризом, дихлорэтаном и др.).
Цилиндры в моче
В норме в осадке мочи могут быть гиалиновые цилиндры (единичные в препарате). Зернистые, восковидные, эпителиальные, эритроцитарные, лейкоцитарные цилиндры и цилиндроиды в норме отсутствуют. Наличие цилиндров в моче (цилиндрурия) — первый признак реакции со стороны почек на общую инфекцию, интоксикацию или на наличие изменений в самих почках.
Бактерии в моче
Бактерии в норме отсутствуют или их количество не превышает 2000 клеток в 1 мл. Бактериурия — не абсолютно достоверное свидетельство воспалительного процесса в мочевыводящей системе. Решающее значение имеет содержание микроорганизмов. При исследовании общего анализа мочи констатируется только сам факт наличия бактериурии.
Неорганизованный осадок
К неорганизованному осадку относятся кристаллы солей, а также слизь и встречающиеся в патологической моче кристаллы цистина, тирозина и лецитина. Выпадение солей в осадок зависит, в основном от свойств мочи, в частности от её рН. Данный параметр имеет небольшое диагностическое значение. Повышение содержания неорганических солей в моче косвенно свидетельствует о мочекаменной болезни с камнями соответствующего состава.
В кислой моче встречаются:
- мочевая кислота;
- ураты (мочекислые соли, в состав которых входит мочекислый натрий, кальций, калий, магний);
- оксалаты (щавелевокислый кальций, углекислый кальций).
В щелочной моче встречаются:
- трипельфосфаты (фосфорнокислая аммиак-магнезия);
- фосфаты;
- мочекислый аммоний.
Другие статьи раздела
-
«Лаборатории ЦИР» получили отличные результаты федерального контроля качества лабораторных исследований по разделу «Онкомаркеры».
-
Для контроля качества лабораторных исследований, выявления и оценки погрешностей (систематических и случайных) результатов измерений, производимых в лаборатории, осуществляют внутрилабораторный и внелабораторный контроль качества лабораторных исследований.
-
В этой статье описано, что такое нормы анализов, как проводится расшифровка анализов, почему говорить «норма» несовременно и что такое референсные значения и референсный интервал.
-
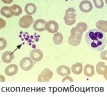
Тромбоцит (PLT, platelet) – безъядерная дискообразная клетка крови, активирующая каскад свертывания крови при повреждении. Анализ тромбоцитов — важный анализ для диагностики большого числа нарушений. Тромбоциты по Фонио — метод для оценки числа тромбоцитов под микроскопом.
-
В современных лабораториях можно провести десятки разных анализов, которые помогают оценить многие процессы в организме и играют огромную роль в диагностике большинства заболеваний. По статистике, 70% решений, которые принимают врачи, опираются на данные лабораторных тестов.
За последние десятилетия…
Лабораторные исследования — более ранний и намного более чувствительный показатель состояния человека, чем его самочувствие. Результаты анализов отражают физико-химические свойства исследуемой пробы и дают объективную диагностическую информацию. Важные решения по тактике лечения врач зачастую принимает даже при небольших изменениях лабораторных показателей. Поэтому лабораторные исследования для диагностики и лечения заболеваний так важны. Однако результаты анализов далеко не всегда бывают правильными! Это связано с большим количеством факторов, способных оказать влияние на конечные результаты лабораторного тестирования.
Результаты лабораторных исследований подвержены влиянию биологической и аналитической вариации.
Биологическая вариация обусловлена внутрииндивидуальной вариацией, наблюдаемой у одного и того же человека, и межиндивидуальной вариацией, связанной с различиями между людьми.
К факторам, обуславливающим биологическую вариацию, относят:
-
Физиологические закономерности (влияние расы, пола, возраста, телосложения, характера физической активности и питания);
-
Влияние окружающей среды (климат, геомагнитные факторы, время года и суток, состав воздуха, воды и почвы в месте обитания, социально-бытовая среда);
-
Воздействие производственных и бытовых (алкоголь, никотин, наркотики) токсичных веществ, ятрогенных влияний (диагностические и лечебные процедуры, прием лекарственных средств);
-
Условия, предваряющие или сопровождающие взятие пробы (приём пищи и воды, физическая нагрузка, положение тела при взятии пробы, стрессорные и прочие факторы);
-
Время забора пробы, связанное с влиянием циркадных (суточных) ритмов и времени года;
-
Аналитическая вариация зависит от технологии анализа и используемого оборудования. Также к факторам, обуславливающим аналитическую вариацию, относят:
-
Методику взятия пробы (способ и погрешности процедуры, используемые средства, оборудование и консерванты);
-
Условия окружающей среды (температура, вибрации, тряска, интенсивность освещения) и продолжительность транспортировки биоматериала для исследования в лабораторию.
Недостоверные результаты могут быть вызваны ошибками, допущенными на разных этапах лабораторного исследования, затрудняя постановку диагноза и проведение адекватного лечения. Наиболее часто получение ошибочных результатов связано с внелабораторным (т.н. преаналитическим) этапом. Он включает в себя все стадии от назначения анализов врачом до поступления пробы в лабораторию. Именно с этим этапом связано 2/3 всех ошибочных результатов, которые могут обесценить проведенные исследования. Поэтому правильная организация преаналитического этапа – важнейший элемент обеспечения качества лабораторной диагностики.
Факторы, влияющие на правильность лабораторных исследований на преаналитическом этапе
Прием пищи
Режим питания, состав пищи, перерывы в её приёме оказывают существенное влияние на многие лабораторные показатели. После приема пищи содержание отдельных веществ в крови может повышаться или подвергаться изменениям в результате последующих гормональных эффектов. Наиболее значительно прием пищи повышает содержание в крови триглицеридов и глюкозы. Увеличивается также содержание лейкоцитов (т.н. постпрандиальный лейкоцитоз). Определение многих веществ может затрудняться мутностью, вызванной появлением в крови после приема пищи мельчайших жировых частиц (хиломикронов). Их концентрация достигает максимума через 2-2,5 часа после приема пищи, а, затем, постепенно снижается до незначительной в течение 8-10 часов. В это время целый ряд лабораторных исследований крови может быть невозможен. Голодание, тоже, может искажать результаты исследований. У здоровых людей после двух дней голодания увеличивается концентрация билирубина в крови, после еды его содержание в крови, наоборот, снижается. 3-х дневное голодание в 2-3 раза снижает концентрацию глюкозы в крови, увеличивает концентрацию триглицеридов. После 2-4-недельного голодания в крови снижается концентрация общего белка, холестерина, триглицеридов, мочевины и липопротеинов, повышается выведение почками креатинина и мочевой кислоты. На фоне длительного голодания организм переходит в режим экономии энергии, для чего снижает концентрацию в крови гормонов щитовидной железы – тироксина и трийодтиронина. Одновременно, голодание ведет к увеличению содержания в крови кортизола и дегидроэпиандростерона.
Некоторые продукты и режим питания могут влиять на результаты биохимического исследования крови и мочи. Употребление жирной пищи может повысить в крови концентрацию калия, триглицеридов и активность щелочной фосфатазы. Потребление большого количества мяса, то есть пищи с высоким содержанием белка, может увеличить концентрацию в крови мочевины, аммиака и солей кальция в моче. Пища с высоким содержанием ненасыщенных жирных кислот может вызвать снижение в крови концентрации холестерина. Бананы, ананасы, томаты, авокадо богаты серотонином. При их употреблении за 2-3 дня до исследования мочи на содержание 5-оксииндолуксусной кислоты даже у здорового человека её концентрация может стать повышенной. Диета с низким содержанием соли может приводить к повышению уровня альдостерона в 3-5 раз. Напитки, богатые кофеином, увеличивают концентрацию в крови свободных жирных кислот, стимулируют выброс надпочечниками катехоламинов и повышают активность ренина.
Прием алкоголя
Алкоголь снижает в крови концентрацию глюкозы, повышает концентрацию молочной кислоты, мочевой кислоты и триглицеридов. Прямое токсическое воздействие алкоголя на печень повышает активность в крови печеночных ферментов. Повышенное содержание в крови углевод-дефицитного трансферрина, холестерина, мочевой кислоты, активности гамма-глутамилтрансферазы (ГГТ) и увеличение среднего объема эритроцитов свидетельствует о хроническом алкоголизме.
Физическая нагрузка
Может оказывать как временное, так и продолжительное влияние. Преходящие изменения вначале проявляются снижением, а затем увеличением концентрации свободных жирных кислот в крови, двухкратным повышением концентрации аммиака и трехкратным — молочной кислоты. 1-2 часовые активные занятий в спортзале или 1-2 часовая игра в футбол приводит к временным изменениям активности креатинфосфокиназы (КФК), которые наблюдаются при обширных трансмуральных инфарктах. В меньшей степени повышается активность аспартатаминотрансферазы (АСТ) и лактатдегидрогеназы (ЛДГ). Эта ферментативная активность остается повышенной в течение суток. Физические упражнения влияют на показатели гемостаза: активируют свертывание крови и функциональную активность тромбоцитов. Длительная физическая нагрузка увеличивает концентрацию в крови половых гормонов, таких как тестостерон, андростендион и лютеинизирующий гормон (ЛГ).
При длительном постельном режиме, иммобилизации, малоподвижном образе жизни и ограничении физической активности повышается протромботический потенциал крови, возрастает риск спонтанного тромбообразования. Также, при длительной иммобилизации увеличивается выделение с мочой норадреналина, кальция, хлора, фосфатов, аммиака, в крови возрастает активность щелочной фосфатазы.
Курение
Никотин и другие содержащиеся в табачной продукции вещества (их более 2000) изменяют секрецию некоторых биологически активных веществ. Курение приводит к увеличению концентрации гемоглобина, количества и объёма эритроцитов, снижает количество лейкоцитов. У курильщиков повышается концентрация карбоксигемоглобина, катехоламинов и кортизола. Изменение концентрации этих гормонов приводит к снижению количества эозинофилов; содержание нейтрофилов, моноцитов и свободных жирных кислот увеличивается. Потребление большого количества сигарет сопровождается также повышением активности гамма-глутамилтрансферазы (ГГТ).
Эмоциональный стресс
Страх, испуг в момент взятия крови, боязнь операции, волнение перед визитом к врачу может влиять на результаты лабораторных исследований. Стрессорные воздействия сопровождаются временным лейкоцитозом; в крови снижается концентрация железа; увеличивается уровень катехоламинов, альдостерона, кортизола, инсулина, пролактина, ангиотензина, ренина, соматотропного гормона, тиреотропного гормона (ТТГ), повышается концентрация альбумина, глюкозы, холестерина, фибриногена. Сильное беспокойство, сопровождаемое глубоким и учащенным дыханием, вызывает дисбаланс кислотно-щелочного равновесия со снижением концентрации в крови молочной и жирных кислот.
Пол пациента
Практически для всех лабораторных показателей установлены достоверные половые различия. В большей степени это относится к содержанию в крови гормонов (прогестерона, эстрадиола, тестостерона, 17-ОН прогестерона, лютеинизирующего гормона, фолликулостимулирующего гормона, пролактина), транспортных белков и биологически активных соединений. В меньшей степени это относится к другим соединениям и форменным элементам крови, но и там различия могут быть существенны.
Возраст пациента
Содержание в крови большинства диагностически значимых веществ зависит от возраста и может значительно изменяться от рождения до старости. Наиболее ярко возрастные изменения проявляются в содержании гемоглобина, билирубина, активности щелочной фосфатазы, показателей липидного обмена, половых гормонов, адренокортикотропного гормона (АКТГ), альдостерона, ренина, гормон роста, паратгормона, дегидроэпиандростерона. С возрастом может меняться содержание маркеров онкологической настороженности, например простатаспецифического антигена (ПСА).
Расовая принадлежность
Для некоторых лабораторных показателей установлены различия нормальных значений между людьми отдельных рас. В сложных клинических ситуациях эти различия нужно учитывать при оценке результатов лабораторных исследований.
Индивидуальные уровни нормальных значений
Установленные нормальные (референтные) значения лабораторных показателей, дифференцированные в зависимости от пола, возраста и технологии анализа, характеризуют группу людей в целом. Однако, внутри любой возрастно-половой группы между отдельными здоровыми людьми наблюдаются также индивидуальные различия. Для некоторых лабораторных показателей эти различия между людьми одного пола и возраста могут быть многократными. С развитием лабораторных технологий, повышением точности исследований, накоплением медицинских знаний таким различиям придается все большее значение. Причина в том, что результаты исследований, присущие одному здоровому человеку, могут говорить о патологическом процессе в организме другого человека, особенно при рассмотрении их в динамике.
Беременность
Беременность является нормальным физиологическим процессом, который сопровождается перестройкой работы многих органов, значительными изменениями выработки половых и тиреоидных гормонов, транспортных белков, адренокортикотропного гормона (АКТГ), ренина, а также целого ряда биохимических и гематологических показателей. Для правильной интерпретации результатов нужно знать срок беременности, когда была взята исследуемая проба крови.
Менструальный цикл
Содержание женских половых гормонов изменяется в широком диапазоне в зависимости от фазы менструального цикла. Оценка результата таких исследований возможна только с привязкой к фазам цикла, для каждой из которых характерны свои диапазоны нормальных значений. Перед исследованием следует уточнить у врача оптимальные дни для взятия крови на анализ уровня фолликулостимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ), пролактина, прогестерона, эстрадиола, 17-ОН-прогестерона, андростендиона, ингибина и антимюллерова гормона (АМГ). Изменения гормонального фона могут также отражаться на результатах биохимических и гематологических лабораторных исследований. Для правильной интерпретации результатов важно точно указать день менструального цикла, когда была взята исследуемая проба крови.
Биологические ритмы
Все процессы в организме человека подвержены циклическим ритмам, таким, как циркадные и сезонные. Их влияние отражается на результатах лабораторных исследований. Циркадные (суточные) ритмы наиболее выражены для кортизола, адренокортикотропного гормона (АКТГ), альдостерона, пролактина, ренина, тиреотропного гормона (ТТГ), паратгормона и тестостерона. Отклонения их концентрации от среднесуточных значений могут достигать 400%, что обязательно должно приниматься во внимание. Например, циркадный ритм кортизола может быть причиной недостоверных результатов теста на толерантность к глюкозе, если он проводится во второй половине дня. Определяя индивидуальный циркадный ритм секреции гормона, когда в течение суток берется несколько проб анализируемого материала, в сопроводительных документах необходимо указывать точное время взятия каждой из них.
На циркадные ритмы, общие для всех людей, могут накладываться индивидуальные ритмы сна, еды и физической активности. В некоторых случаях следует учитывать сезонные влияния. Например, содержание гормона щитовидной железы трийодтиронина летом на 20% ниже, чем зимой. Содержание тестостерона, наоборот, несколько возрастает в теплое время года.
Прием лекарственных препаратов
Влияние лекарственных препаратов на результаты лабораторных тестов может быть двояким. Нужно различать действие препаратов:
а) Прием которых ожидаемо приводит к изменению результатов лабораторных исследований и действие которых контролируется по этим результатам. При проведении такого мониторинга точное время взятия крови является очень важным параметром для правильной интерпретации результатов.
б) Лабораторный контроль за действием которых не предусмотрен, но которые способны повлиять на правильность результатов лабораторных исследований. Эти препараты и их метаболиты могут привести к получению неправильных результатов лабораторных исследований, оказывая незапланированное влияние на физиологические процессы или негативно воздействовать на технологии лабораторного анализа. Например, уровень тиреотропного гормона (ТТГ) снижается при лечении допамином, концентрация тиреоидных гормонов тироксина и трийодтиронина изменяется при введении фуросемида, даназола, амиодарона и салицилатов, а применение некоторых антиантацидных препаратов может повышать уровень пролактина у мужчин. Присутствие в биологическом материале контрацептивов, салицилатов, андрогенов может специфически (перекрестные реакции) или не специфически (интерференция) влиять на результаты лабораторных исследований при определении стероидных и тиреоидных гормонов, а также связывающих белков крови. Это лишь краткая иллюстрация множества возможных воздействий. Проведение медикаментозной терапии, могущей искажать результаты анализа, следует обязательно учитывать при назначении лабораторных исследований.
По этим причинам лекарства, мешающие лабораторному анализу, если они назначены не по жизненным показаниям; принимают после взятия биоматериала. Это относится и к любым внутривенным инфузиям. Загрязнение лабораторных проб инфузионными растворами — обычная и часто встречающаяся причина получения неправильных результатов лабораторных исследований. Для исключения этого пробы следует брать из другой руки, из вены, в которую не проводится вливание. Рекомендуется информировать лабораторию о том, когда и какое вливание было проведено пациенту и когда была взята проба крови.
Диагностические и лечебные мероприятия
На результаты лабораторных исследований могут повлиять оперативные вмешательства, эндоскопия, диализ, внутривенные инфузии, пункции, инъекции, биопсии, пальпация, общий массаж, тепловые процедуры, эргометрия, функциональные тесты, введение рентгеноконтрастных веществ, лучевая и химиотерапия. Например, уровень простатаспецифического антигена (ПСА) может быть повышен в течение нескольких дней после массажа простаты, пальцевого исследования прямой кишки или катетеризации мочевого пузыря. Любые манипуляции с молочной железой или тепловые процедуры (например, сауна) приводят к увеличению уровня пролактина. Чтобы предотвратить такое влияние, пробы необходимо забирать до выполнения диагностических процедур, способных исказить результаты теста.
Прочие факторы
Среди прочих факторов, влияющих на результаты лабораторных исследований, имеют значение географическое положение местности, высота над уровнем моря и температура окружающей среды.
Положение тела при заборе крови
Положение тела пациента также влияет на ряд показателей. Переход из положения лёжа в положение сидя или стоя приводит к гидростатическому проникновению воды и фильтрующихся веществ из внутрисосудистого пространства в межклеточное (т.н. интерстициальное), составляющее 1/6 общего объема тела. Клетки крови, вещества, имеющие большую молекулярную массу и связанные с ними не могут проникнуть в ткани и остаются в сосудистом русле. Поэтому их концентрация в крови повышается, в среднем на 5-15%. С этим связана стандартизация положения пациента при взятии крови.
Способ и место забора крови
Участок тела пациента, используемый для взятия крови и техника забора также могут оказать существенное влияние на результаты лабораторных исследований. Лучшее место для забора крови на анализы — локтевая вена. Венозная кровь — лучший материал не только для определения биохимических, гормональных, серологических, иммунологических показателей, но и для общеклинического исследования. Это обусловлено тем, что применяемые в настоящее время гематологические анализаторы, с помощью которых проводят общеклинические исследования, предназначены для работы с венозной кровью. В странах, где их производят, они сертифицированы и стандартизированы для работы только с венозной кровью. Выпускаемые калибровочные и контрольные материалы также предназначены для работы гематологических анализаторов именно с венозной кровью. Помимо этого, при заборе крови из пальца есть методические особенности, которые стандартизировать очень трудно: попадание в образец значительных количеств тканевой (межклеточной) жидкости, нарушение периферического кровотока, необходимость в разведении образца и др., что приводит к ошибкам, низкой точности и воспроизводимости результатов.
Использование капиллярной крови для исследований свертывающей системы (системы гемостаза) не приемлемо в принципе. Это связано с неизбежным попаданием в образец значительных количеств тканевой (межклеточной) жидкости. Тканевая жидкость содержит тканевый тромбопластин, активирующий свертывающую систему, что приведет к получению совершенно неправильных результатов.
Важны также способ и продолжительность наложения жгута на руку при заборе крови. Наложение жгута на период более 2 мин при заборе крови из вены может привести к увеличению концентрации в пробе белков, факторов коагуляции и клеточных элементов.
Капиллярную кровь из пальца для лабораторных исследований допустимо использовать лишь в следующих случаях:
-
При ожогах, занимающих большую площадь поверхности тела пациента.
-
При наличии у пациента очень мелких вен или их плохой доступности.
-
При выраженном ожирении пациента с затрудненным доступом к венам.
-
При установленной склонности к венозному тромбозу.
-
У новорождённых.
Пункцию артерий для забора крови используют редко (преимущественно для исследования газового состава артериальной крови).
Хранение и транспортировка биологических материалов
Чувствительность компонентов биологических материалов, имеющих диагностическое значение и изучаемых в лабораториях, очень различна. Некоторые из этих компонентов способны выдерживать хранение и транспортировку при соблюдении определенных условий, другие – нет. По экономическим соображениям принято считать, что с использованием современных систем забора, методов консервации, соблюдении температурных режимов, хранение и транспортировка биологических материалов в течение ограниченного времени допустимы.
В ряде случаев это так. Тем не менее, известно, что многие важнейшие лабораторные показатели допускают очень ограниченную задержку между забором биологического материала и началом исследования. Ситуация еще больше осложняется тем, что одни компоненты лучше сохраняются при охлаждении, тогда как другие, наоборот, в таких условиях претерпевают ускоренную деградацию. Как очевидно, это значительно затрудняет хранение и транспортировку биологических материалов, учитывая, что компоненты с такими разными свойствами зачастую содержатся в одной пробирке. Нужно также учитывать различие между декларируемыми и реальными условиями сбора, хранения и доставки биологических материалов. При этом, стабильность многих компонентов крови и мочи в условиях лабораторной практики остается неизвестной.
Согласно ГОСТ Р 53079.4-2008 «Обеспечение качества клинических лабораторных исследований. Часть 4. Правила ведения преаналитического этапа», время доставки образцов в лабораторию не должно превышать 30-60 минут (для мочи – 90 минут), время от забора крови до ее центрифугирования (обязательный этап биохимических и коагулологических исследований) не должно превышать 1 часа. Также, согласно этому документу и другим авторитетным рекомендациям:
-
Не рекомендуется транспортировка образцов цельной крови, используемой, в частности, для проведения ее клинического анализа.
-
Определение скорости оседания эритроцитов (СОЭ) требует начала исследования не позднее 2-х часов с момента забора крови.
-
Моча, собранная для общего анализа крови, может храниться не более 2-х часов, причем применение консервантов нежелательно.
-
Для достоверного дифференциального подсчета лейкоцитарной формулы мазок крови должен быть приготовлен не позднее 3-х часов после ее забора.
Установлено, что в пробах крови, полученных от пациентов с выявленной патологией, могут усиливаться изменения, обычно наблюдаемые под влиянием времени и температуры. Это еще больше сокращает время допустимого хранения и транспортировки биологических материалов, поскольку стабильность компонентов может отличаться у разных пациентов.
Известно, что наименьшей стабильностью обладают показатели, характеризующие состояние свертывающей системы крови. Стандартным условием является проведение общих скрининговых исследований свертывающей системы в течение максимум 4-х часов с момента забора крови. Для т.н. интегральных исследований свертывающей системы крови (исследование тромбодинамики, тромбоэластография) временная задержка, связанная с транспортировкой образцов, недопустима в принципе – получение неправильных, дезориентирующих врача результатов происходит уже после 30-45-минутного промедления. Исследование тромбоцитарного звена свертывающей системы крови еще более уникально – это единственное из более чем 2500 лабораторных исследований, ведущееся на живых клетках. Последнее абсолютно исключает как транспортировку, так и любую задержку начала работы. Все сказанное тем более важно, что судить о состоянии свертывающей системы крови по концентрации или активности отдельных ее компонентов нельзя – значение имеет работа всей системы в целом.
Периодичность лабораторных исследований
Повторные исследования широко используются для оценки эффективности проводимого лечения и прогнозировании исхода заболевания, лекарственном мониторинге, постановке симуляционных тестов. Чтобы избежать получения ошибочных результатов, интервалы между исследованиями должны выбираться с учетом продолжительности «жизни» определяемого вещества в организме, динамики его накопления и выведения при нормальных и патологических процессах, фармакокинетических свойств лекарственных препаратов.
Факторы, влияющие на результаты анализов
Влияние различных факторов на результаты лабораторных исследований
Лабораторные исследования зачастую служат более чувствительными показателями состояния человека, чем его самочувствие. Результаты анализов отражают физико-химические свойства исследуемой пробы и дают объективную диагностическую информацию в цифровом выражении. Важные решения о стратегии ведения пациента часто основаны на небольших изменениях лабораторных данных. Именно поэтому роль лабораторных тестов, а также спектр и количество проводимых исследований, необходимых в процессе диагностики и лечения заболеваний, постоянно возрастает. Однако из практики работы любой диагностической лаборатории известно, что получаемые ими результаты далеко не всегда являются правильными. Это связано с наличием большого количества непатологических факторов, способных оказывать влияние на конечные результаты лабораторных данных.
Как показывает наш опыт работы, основное количество получаемых неудовлетворительных результатов связано с ошибками, допущенными в ходе проведения анализа. Появление случайных и систематических ошибок на любой стадии анализа будет снижать достоверность лабораторных результатов и, как следствие, затруднит постановку правильного диагноза и проведение адекватного лечения.
ПРЕАНАЛИТИЧЕСКИЙ (ДОЛАБОРАТОРНЫЙ) ЭТАП включает в себя все стадии от назначения анализа клиницистом до поступления пробы в лабораторию на рабочее место, а именно: назначение анализа, взятие биологического материала, его обработку и доставку в лабораторию. Ошибки, возникающие на внелабораторном этапе анализа, составляют от 70% до 95% от общего их числа. Именно они могут оказаться непоправимыми и полностью обесценить весь ход проводимых исследований.
Поэтому правильная организация преаналитического этапа должна стать составной частью любой системы обеспечения качества лабораторного анализа.
При получении, обработке и доставке образцов в лабораторию следует иметь в виду следующие факторы, которые могут быть как устранимыми, так и неустранимыми. Результаты лабораторных исследований подвержены влиянию биологической и аналитической вариации. Если аналитическая вариация зависит от условий выполнения теста, то величина биологической вариации — от целого комплекса факторов. Общая биологическая вариация исследуемых показателей обусловлена внутрииндивидуальной вариацией, наблюдаемой у одного и того же человека в результате влияния биологических ритмов (разное время дня, года), и межиндивидуальной вариацией, вызванной как эндогенными, так и экзогенными факторами.
Факторы биологической вариации (физиологические факторы, факторы среды, условия взятия пробы, токсичные и терапевтические факторы) могут оказать влияние на результаты лабораторных исследований. Часть из них способна вызывать реальные отклонения лабораторных результатов от референтных значений вне связи с патологическим процессом. К таким факторам относят:
- Физиологические закономерности (влияние расы, пола, возраста, типа сложения, характера и объёма привычной активности, питания);
- Влияние окружающей среды (климат, геомагнитные факторы, время года и суток, состав воды и почвы в зоне обитания, социально-бытовая среда);
- Воздействие профессиональных и бытовых токсичных средств (алкоголь, никотин, наркотики) и ятрогенные влияния (диагностические и лечебные процедуры, лекарственные средства);
- Условия взятия пробы (приём пищи, физическая нагрузка, положение тела, стресс во время взятия пробы и др.);
- Методика взятия крови (способ взятия, средства и посуда, консерванты и т.д.);
- Неправильный (по времени) забор материала;
- Условия (температура, встряхивание, влияние света) и время транспортировки биоматериала на исследования в лабораторию.
Рассмотрим влияние наиболее важных факторов на результаты лабораторных анализов.
ПРИЕМ ПИЩИ
Режим питания, состав принимаемой пищи, перерывы в её приёме оказывают существенное влияние на ряд показателей лабораторных исследований. После приема пищи содержание отдельных продуктов обмена в крови может повышаться или подвергаться изменениям в результате постабсорбционных гормональных эффектов. Определение других аналитов может затрудняться вследствие мутности, вызванной хиломикронемией в послеобеденных пробах крови.
После 48 часов голодания может увеличиваться концентрация билирубина в крови. Голодание в течение 72 часов снижает концентрацию глюкозы в крови у здоровых людей до 2,5 ммоль/л, увеличивает концентрацию триглицеридов, свободных жирных кислот без значительных изменений концентрации холестерина. Длительное голодание (2 – 4 недели) также способно влиять на ряд лабораторных показателей. Концентрация общего белка, холестерина, триглицеридов, мочевины, липопротеинов в крови снижается; выведение креатинина и мочевой кислоты почками с мочой повышается. Длительное голодание тесно связано со снижением расхода энергии. Вследствие этого в крови снижается концентрация гормонов щитовидной железы – общего тироксина и еще в большей степени трийодтиронина. Голодание также приводит к увеличению содержания в пробах сыворотки крови кортизола и сульфата дегидроэпиандростерона.
Употребление жирной пищи может повысить концентрацию калия, триглицеридов и щелочной фосфатазы. Активность щелочной фосфатазы в таких случаях может особенно увеличиваться у людей с О- или В-группой крови.
Физиологические изменения после употребления жирной пище в виде гиперхиломикронемии могут увеличивать мутность сыворотки (плазмы) крови и тем самым влиять на результаты измерения оптической плотности. Повышение концентрации липидов в сыворотке крови может быть после употребления пациентом масла, крема или сыра, что приведёт к ложным результатам и потребует повторного анализа.
Определенные виды пищи и режимы питания могут влиять на ряд показателей сыворотки крови и мочи. Потребление большого количества мяса, то есть пищи с высоким содержанием белка, может увеличить концентрации мочевины и аммиака в сыворотке крови, количества уратов (солей кальция) в моче. Пища с высоким отношением ненасыщенных жирных кислот к насыщенным может вызвать снижение концентрации холестерина в сыворотке крови, а мясная пища вызывает увеличение концентрации уратов. Бананы, ананасы, томаты, авокадо богаты серотонином. При их употреблении за 3 дня до исследования мочи на 5-оксииндолуксусную кислоту даже у здорового человека её концентрация может быть повышенной. Напитки, богатые кофеином, увеличивают концентрацию свободных жирных кислот и вызывают выход катехоламинов из надпочечников и мозга (концентрация катехоламинов в сыворотке крови повышается). Кофеин способен повышать активность плазматического ренина. Приём алкоголя увеличивает в крови концентрацию лактата, мочевой кислоты и триглицеридов. Повышенное содержание общего холестерина, мочевой кислоты, гамма-глутамилтранспептидазы и увеличение среднего объема эритроцитов может быть связано с хроническим алкоголизмом.
Бессолевая диета может приводить к повышению уровня альдостерона в 3-5 раз. Концентрация билирубина после 48-часового голодания может повыситься в 2 раза, после еды – снижается на 20–25%; изменения уровня билирубина в течение суток могут достигать 15–30%.
ФИЗИЧЕСКИЕ УПРАЖНЕНИЯ
Состояние физической активности обследуемого оказывает большое влияние на результаты.
Физическая нагрузка может оказывать как преходящее, так и длительное влияние на различные параметры гомеостаза. Преходящие изменения включают в себя вначале снижение, а затем увеличение концентрации свободных жирных кислот в крови, повышение на 180% концентрации аммиака и на 300% — лактата, увеличение активности креатинкиназы, ACT, ЛДГ. Физические упражнения влияют на показатели гемостаза: активируют свертывание крови и функциональную активность тромбоцитов. Изменения указанных показателей связаны с активацией метаболизма и они обычно возвращаются к исходным (до физической нагрузки) значениям вскоре после прекращения физической деятельности. Тем не менее, активность некоторых ферментов (альдолаза, КК, ACT, ЛДГ) может оставаться повышенной в течение 24 ч после 1одночасовой интенсивной физической нагрузки. Длительная физическая нагрузка увеличивает концентрацию в крови половых гормонов, включая тестостерон, андростендион и лютеинизирующий гормон (ЛГ).
При длительном строгом постельном режиме и ограничении физической активности повышается экскреция с мочой норадреналина, кальция, хлора, фосфатов, аммиака, активность щелочной фосфатазы в сыворотке крови.
ЭМОЦИОНАЛЬНЫЙ СТРЕСС
Влияние психического стресса (страх перед взятием крови, перед операцией и т.д.) на результаты лабораторных тестов часто недооценивается. Между тем под его влиянием возможны преходящий лейкоцитоз; снижение концентрации железа; увеличение уровня катехоламинов, альдостерона, кортизола, пролактина, ангиотензина, ренина, соматотропного гормона, ТТГ и повышение концентрации альбумина, глюкозы, фибриногена, инсулина и холестерина. Сильное беспокойство, сопровождаемое гипервентиляцией, вызывает дисбаланс кислотно-основного состояния (КОС) с увеличением концентрации лактата и жирных кислот в крови.
ПОЛ ПАЦИЕНТА
Для целого ряда клинико-химических и гематологических показателей имеются статистически значимые различия между полами. В частности, это относится к уровням стероидных и гликопротеидных гормонов (прогестерон, эстрадиол, тестостерон, 17-ОН прогестерон, ЛГ, ФСГ, пролактин), транспортных белков (ССГ, ТСГ) и других биологически активных соединений (ТГ). В методической литературе имеется обширная информация по этому вопросу, кроме того, ее можно найти в большинстве инструкций по использованию диагностических наборов. Однако следует отметить, что приведенные в литературе референсные интервалы следует рассматривать лишь как ориентировочные. Это связано с наличием конструктивных особенностей наборов от различных фирм-производителей, а также с региональными и расовыми различиями в составе населения. Поэтому в каждой лаборатории рекомендуется установить собственные значения нормальных уровней исследуемых показателей с использованием тех видов наборов, которые регулярно применяются в рутинной практике.
ВОЗРАСТ ПАЦИЕНТА
Концентрация целого спектра аналитов зависит от возраста пациента и может значительно изменяться от момента рождения до старости. Наиболее ярко возрастные изменения выражены для некоторых биохимических показателей (гемоглобин, билирубин, активность щелочной фосфатазы, содержание липопротеинов низкой плотности и др.) а также для ряда аналитов, определяемых иммунохимическими методами. К ним относятся половые стероидные и гликопротеидные гормоны, тиреоиды, АКТГ, альдостерон, ренин, гормон роста (соматотропный), паратгормон, 17-оксипрогестерон, дегидроэпиандростерон, ПСА и др. Желательно, чтобы в каждой лаборатории имелись возрастные нормы для каждого из исследуемых показателей, что позволит более точно интерпретировать полученные результаты.
БЕРЕМЕННОСТЬ
Трактуя результаты лабораторных исследований у беременных, необходимо учитывать срок беременности в момент взятия пробы. При физиологической беременности средний объем плазмы возрастает примерно от 2600 до 3900 мл, причем в первые 10 недель прирост может быть незначительным, а затем происходит нарастающее увеличение объема к 35-й неделе, когда достигается указанный уровень. Объем мочи также может физиологически увеличиваться до 25% в 3-м триместре. В последнем триместре наблюдается 50% физиологическое повышение скорости клубочковой фильтрации.
Беременность является нормальным физиологическим процессом, который сопровождаются значительными изменениями в выработке стероидных, гликопротеидных и тиреоидных гормонов, транспортных белков (ССГ, ТСГ), АКТГ, ренина, а также в целом ряде биохимических и гематологических показателей. Поэтому для правильной интерпретации результатов важно точно указать срок беременности, когда была взята исследуемая проба крови.
При проведении скрининга врожденных пороков развития плода по лабораторным показателям следует иметь в виду, что диагностическая чувствительность и специфичность данного вида исследования в значительной степени будет определяться комбинацией выбранных иммунохимических маркеров. Она должна быть различной на разных стадиях развития плода. Например, для первого триместра беременности наиболее предпочтительным является определение АФП, свободной 6-субъединицы ХГЧ и ассоциированного с беременностью белка А (РАРРА), а для второго триместра — АФП, общего ХГЧ и свободного эстриола. Все указанные виды анализа должны проводиться в строго рекомендуемые сроки беременности, а каждая лаборатория, занимающаяся скрининговыми исследованиями, должна располагать собственной постоянно обновляемой и пополняемой базой медиан уровней исследуемых маркеров для каждой недели беременности.
МЕНСТРУАЛЬНЫЙ ЦИКЛ
Статистически значимые изменения концентрации могут быть вызваны колебаниями гормонального фона при менструации. Так, концентрация альдостерона в плазме определяется в два раза выше перед овуляцией, чем в фолликулярной фазе. Подобным образом ренин может проявить предовуляторное повышение.
Менструальный цикл является нормальным физиологическим процессом, который сопровождается значительными изменениями в выработке половых, тиреоидных гормонов, транспортных белков, АКТГ, ренина, а также в целом ряде биохимических и гематологических показателей. Для правильной интерпретации результатов важно точно указать день менструального цикла, когда была взята исследуемая проба крови.
БИОЛОГИЧЕСКИЕ РИТМЫ
Существуют линейные хронобиологические ритмы — например, возраст пациента, циклические ритмы — такие, как циркадные и сезонные, а также другие биологические циклы — например, менструальный цикл.
Циркадные ритмы аналита, т.е. изменения его концентрации в течение суток, наиболее ярко выражены у кортизола, АКТГ, альдостерона, пролактина, ренина, ТТГ, паратгормона, тестостерона и др. Отклонения концентраций от среднесуточных значений могут достигать 50%-400%, и этот фактор обязательно должен приниматься во внимание.
Суточные колебания содержания некоторых аналитов в сыворотке крови
|
Аналиты |
Максимальная концентрация (время суток) |
Минимальная концентрация (время суток) |
Амплитуда (% от средней за сутки) |
|
АКТГ |
6-10 |
0-4 |
150-200 |
|
Кортизол |
5-8 |
21-3 |
180-200 |
|
Тестостерон |
2-4 |
20-24 |
30-50 |
|
ТСГ |
20-2 |
7-13 |
5-15 |
|
Та |
8-12 |
23-3 |
10-20 |
|
ТТГ |
21-23 |
1-21 |
300-400 |
|
Пролактин |
5-7 |
10-12 |
80-100 |
|
Альдостерон |
2-4 |
12-14 |
60-80 |
|
Ренин |
0-6 |
10-12 |
120-140 |
|
Адреналин |
9-12 |
2-5 |
30-50 |
Например, циркадный ритм кортизола может являться причиной недостоверных результатов теста на толерантность к глюкозе, если он проводится во второй половине дня.
Для того чтобы не затруднять процесс интерпретации результатов, отбор проб для анализа нужно проводить строго в определенное время суток, обычно между 7:00 и 9:00 часами утра. Следует иметь в виду, что референсные интервалы большинства тестов, приведенных в справочной литературе, установлены именно для этого промежутка времени.
При проведении специальных исследований, например, при установлении индивидуального циркадного ритма секреции гормона, в течение суток берется несколько проб анализируемого материала. В документах, сопровождающих такие образцы, необходимо указать точное время взятия каждого из них.
На циркадный ритм могут накладываться индивидуальные ритмы сна, еды, физической активности, которые не следует путать с действительно суточными колебаниями. Для того, чтобы исключить индивидуальные ритмы при определении уровня аналитов, секретируемых порциями (ренин, вазопрессин, тестостерон, пролактин и др.), можно использовать смешанную пробу, полученную из трех образцов крови, взятых с интервалом в 2-3 часа. В некоторых случаях следует учитывать сезонные влияния. Например, содержание трийодтиронина на 20% ниже летом, чем зимой.
ПРИЕМ ЛЕКАРСТВЕННЫХ ПРЕПАРАТОВ
Прием может отражаться на количественном содержании в организме целого ряда анализируемых показателей. Например, уровень ТТГ снижается при лечении допамином, концентрация общих и свободных фракций тиреоидных гормонов будет изменяться при введении фуросемида, даназола, амиодарона и салицилатов, а применение некоторых противоязвенных препаратов может повышать уровень пролактина у мужчин.
Присутствие лекарственных препаратов в биологическом материале – например, контрацептивов, салицилатов, андрогенов и др. — может специфическим (перекрестная реакция) или неспецифическим образом (интерференция) влиять на результаты лабораторных исследований при определении концентрации стероидных и тиреоидных гормонов, а также специфических связывающих белков крови. Прием аспиринсодержащих препаратов при определении длительности кровотечения по Дуке должен быть отменен за 7 – 10 дней до исследования. Если этого не сделать, можно получить патологический результат исследования. Поэтому проведение медикаментозной терапии, могущей искажать результаты анализа, следует назначать после взятия проб крови.
При проведении лекарственного мониторинга точное время взятия крови является очень важным параметром для правильной интерпретации результатов исследования.
Широкий спектр лекарственной интерференции в ходе лабораторных исследований рассмотрен во многих обзорах и книгах. Чтобы исключить возможность получения ложных результатов, обусловленных применением лекарственных препаратов, рекомендуется консультироваться с клиницистами, а также использовать соответствующие справочники.
При подготовке обследуемых к проведению биохимических исследований приняты следующие подходы: лекарства, мешающие определению компонентов, исключаются до взятия биоматериала, если они даются не по жизненным показаниям; утренний прием лекарств проводится только после взятия биоматериала; взятие крови с диагностической целью проводится перед инфузией лекарств и растворов. Загрязнение лабораторных проб инфузионными растворами является самой обычной и часто встречаемой формой преаналитической интерференции в больницах. Рекомендуется информировать лабораторию о том, когда и какое вливание было проведено пациенту, и когда была взята проба крови.
Пробу крови никогда не следует брать из сосуда, расположенного проксимально месту инфузии. Пробы следует брать из другой руки, из вены, в которую не проводится вливание.
Влияние ЛС на результаты лабораторных исследований может быть двух типов:
- Физиологическое влияние in vivo (в организме пациента) ЛС и их метаболитов;
- Влияние in vitro (на химическую реакцию, используемую для определения показатели) благодаря химическим и физическим свойствам ЛС (интерференция).
Физиологическое влияние ЛС и их метаболитов во многом известны практическим врачам. Рассмотрим значение интерференции, то есть вмешательства постороннего фактора в результаты анализа.
Интерференция может быть вызвана наличием в пробе биоматериала как эндогенного, так и экзогенного вещества. К основным эндогенным интерферирующим факторам относят следующие:
- Гемолиз, т.е. разрушение эритроцитов с выходом в жидкую часть крови ряда внутриклеточных компонентов (гемоглобин, ЛДГ, калия, магния и др.), что изменяет истинные результаты определения концентрации/активности таких компонентов крови, как билирубин, липаза, КК,ЛДГ, калий, магний и др;
- Липемия, извращающая результаты ряда колориметрических и нефелометрических методов исследования (особенно при исследовании фосфора, общего билирубина, мочевой кислоты, общего белка, электролитов);
- Парапротеинемия, вызывающая изменения результатов определения некоторыми методами фосфатов, мочевины, КК, ЛДГ, амилазы.
Наиболее частые экзогенные интерферирующие факторы — ЛС или их метаболиты. Так, при определении катехоламинов флуориметрическим методом в моче интенсивную флюоресценцию может вызывать принимаемый пациентом тетрациклин; метаболит пропранолола 4-гидррксипропранолол интерферирует при определении билирубина методами Йендрассика-Грофа и Эвелина-Меллоя.
Выявить интерференцию ЛС — одна из задач врача клинической лабораторной диагностики. Важный шаг для решения этой проблемы — контакт с клиницистом для выяснения характера принимаемых пациентом препаратов.
КУРЕНИЕ
У курильщиков может быть повышена концентрация карбоксигемоглобина, катехоламинов в плазме крови и кортизола в сыворотке крови. Изменения концентрации этих гормонов часто приводят к снижению количества эозинофилов, в то время как содержание нейтрофилов, моноцитов и свободных жирных кислот увеличивается. Курение приводит к увеличению концентрации гемоглобина, количества эритроцитов, среднего объёма эритроцита (MCV) и снижению количества лейкоцитов. Обнаружено повышение активности гаммаглутамилтрансферазы на 10% при потреблении 1 пачки сигарет в день; возможно удвоение активности по сравнению с референтными значениями при потреблении большего количества сигарет.
ДИАГНОСТИЧЕСКИЕ И ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ
На результаты лабораторных исследований могут оказывать влияние следующие диагностические и лечебные мероприятия:
- Оперативные вмешательства;
- Вливания и переливания;
- Пункции, инъекции, биопсии, пальпация, общий массаж;
- Эндоскопия;
- Диализ;
- Физическое напряжение (например, эргометрия, физические упражнения, ЭКГ);
- Функциональные тесты (например, пероральный тест на толерантность к глюкозе);
- Прием рентгеноконтрастных и лекарственных веществ;
- Ионизирующее излучение.
Например, уровень ПСА в течение нескольких дней может быть повышен после массажа простаты или катетеризации мочевого пузыря. Любые манипуляции с молочной железой или тепловые процедуры (например, сауна) приводят к значительному возрастанию уровня пролактина. Чтобы предотвратить такое влияние, взятие проб необходимо проводить до выполнения диагностических процедур, способных искажать результаты теста. Влагалищное кровотечение, произошедшее перед взятием пробы крови, может влиять на результат скрининга: кровотечение может увеличивать уровень АФП в крови матери. В этих условиях рекомендуется отложить анализ ~ на одну неделю после остановки кровотечения.
ПЕРИОДИЧНОСТЬ ВЗЯТИЯ ПРОБ
Повторные взятия проб крови широко используются в динамических исследованиях — при проведении стимуляционных тестов, для оценки эффективности проводимого лечения, при прогнозировании исхода заболевания, при лекарственном мониторинге, а также в целом ряде других случаев. Интервалы между взятием образцов, помимо конкретных задач исследования, должны определяться с учетом следующих факторов:
- Периода биологической полужизни определяемого аналита. Например, для оценки уровня ПСА в постоперационном периоде отбор крови для исследования должен проводиться не ранее, чем через 10-14 дней после хирургического вмешательства;
- Факмакокинетических свойств препаратов при проведении терапевтического лекарственного мониторинга. Например, забор крови для определения циклоспорина А должен производиться непосредственно перед приемом следующей его дозы, а для сердечных гликозидов — через 4 часа после введения препарата.
- Динамики изменения концентрации аналита в ходе нормальных или патологических процессов (мониторинг беременности, диагностика и мониторинг опухолевых и инфекционных заболеваний и др.). Обычно при этом индивидуальные колебания уровней исследуемых аналитов могут быть очень значительными (свободный эстриол, ХГЧ, АФП и др.). В этих случаях средние значения нормы или ее диапазоны не являются достаточно информативными для постановки диагноза. Вместо них используют значения медиан нормальных концентраций.
При мониторинге опухолевых заболеваний, а также для оценки эффективности проводимого лечения в качестве точки отсчета используются индивидуальные базовые уровни онкомаркеров до начала терапии. Последующие заборы крови проводятся через строго определенные клиницистами промежутки времени. Этот же принцип используется при диагностике и лечении инфекционных заболеваний — выявление специфических антител к возбудителю и динамика их уровней в ходе лечения.
При хранении образцов мочи при комнатной температуре может теряться до 40% глюкозы после 24-часового хранения.
ПОЛОЖЕНИЕ ТЕЛА ПАЦИЕНТА ПРИ ЗАБОРЕ КРОВИ
Положение тела пациента также влияет на ряд показателей. Переход из положения лёжа в положение сидя или стоя приводит к гидростатическому проникновению воды и фильтрующихся веществ из внутрисосудистого пространства в интерстициальное. Вещества, имеющие большую молекулярную массу (белки), и клетки крови со связанными с ними веществами не проходят в ткани, поэтому их концентрация в крови повышается (ферменты, общий белок, альбумин, железо, билирубин, ХС, ТГ, ЛС; связанные с белками, кальций). Могут увеличиваться концентрация гемоглобина, гематокрит, количество лейкоцитов. Отбор крови для определения ряда аналитов — таких, как альдостерон, эпинефрин, норэпинефрин, предсердный натрийуретический пептид, а также для оценки активности плазматического ренина — следует проводить в положении лежа и/или стоя при спокойном состоянии пациента. В направлении должна быть сделана специальная отметка о времени и условиях получения пробы.
МЕСТО И ТЕХНИКА ЗАБОРА КРОВИ
Место и техника забора крови также могут оказать существенное влияние на результаты лабораторных тестов (например, наложение жгута на период времени более 2 мин при заборе крови из вены может привести к гемоконцентрации и увеличению концентрации в крови белков, факторов коагуляции, содержания клеточных элементов). Лучшее место забора крови на анализы — локтевая вена. Следует также отметить, что венозная кровь — лучший материал не только для определения биохимических, гормональных, серологических, иммунологических показателей, но и для общеклинического исследования. Это обусловлено тем, что применяемые в настоящее время гематологические анализаторы, с помощью которых проводят общеклинические исследования крови (подсчёт клеток, определение гемоглобина, гематокрита и др.), предназначены для работы с венозной кровью, и в большинстве своём в странах, где их производят, они сертифицированы и стандартизированы для работы только с венозной кровью. Выпускаемые фирмами калибровочные и контрольные материалы также предназначены для калибровки гематологических анализаторов по венозной крови.
Помимо этого, при заборе крови из пальца возможен ряд методических особенностей, которые стандартизировать очень трудно (холодные, цианотичные, отёчные пальцы, необходимость в разведении исследуемой крови и др.), что приводит к значительным разбросам в получаемых результатах и как следствие — к необходимости повторных исследований для уточнения результата.
Для общеклинического исследования кровь из пальца рекомендуют забирать в следующих случаях:
- При ожогах, занимающих большую площадь поверхности тела пациента;
- При наличии у пациента очень мелких вен или их малой доступности;
- При выраженном ожирении пациента;
- При установленной склонности к венозному тромбозу;
- У новорождённых.
Пункцию артерии для забора крови используют редко (преимущественно для исследования газового состава артериальной крови).
ДРУГИЕ ФАКТОРЫ
Среди других факторов, влияющих на результаты исследований, имеют значение расовая принадлежность, географическое положение местности, высота над уровнем моря, температура окружающей среды.
Например; уровни АФП выше у женщин негроидной расы по сравнению с европеоидной расой. Активность ГГТ приблизительно в два раза выше у афро-американцев по сравнению с белым населением.
Как правильно подготовиться к исследованиям в клинико-диагностической лаборатории
АНАЛИЗ КРОВИ (КЛИНИЧЕСКИЙ, БИОХИМИЧЕСКИЙ, ИММУНОФЕРМЕНТНЫЙ)
- Исследование производится утром натощак – между последним приемом пищи и взятием крови должно пройти не менее 8 – 12 часов. Вечером предшествующего дня рекомендуется необильный ужин. Желательно за 1 – 2 дня до обследования исключить из рациона жирное, жареное и алкоголь. Если накануне состоялось застолье или было посещение бани или сауны – необходимо перенести лабораторное исследование на 1 – 2 дня;
- Накануне исследования лечь спать в обычное время и встать не позднее чем за 1 час до взятия крови;
- По возможности пробы следует брать между 7 и 9 часами утра;
- Период воздержания от приема алкоголя должен быть не менее 24 ч до сдачи анализа;
- За 1 час до взятия крови необходимо воздержаться от курения;
- Не следует сдавать кровь после рентгенологических исследований, физиотерапевтических и лечебных процедур, способных оказать влияние на результаты теста;
- Необходимо исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение. Перед процедурой следует отдохнуть 10 – 15 минут и успокоиться. Для исключения влияния изменения положения тела обследуемый должен находиться в покое, сидеть или лежать не менее 5 мин. При динамическом наблюдении за пациентом взятие материала нужно проводить в идентичном положении тела;
- Необходимо помнить, что результат исследования может быть искажен действием принимаемых лекарственных препаратов. Поэтому перед сдачей анализа следует проконсультироваться у врача о возможности ограничения приема лекарственных препаратов для подготовки к исследованию. Рекомендуется отказаться от приема лекарственных препаратов перед сдачей крови на исследование, то есть забор крови производится до приема лекарственных препаратов;
- Учитывая суточные ритмы изменения показателей крови повторные исследования целесообразно проводить в одно и то же время;
- В разных лабораториях могут применяться разные методы исследования и единицы измерения. Чтобы оценка результатов обследования была корректной и была приемлемость результатов, желательно проводить исследования в одной и той же лаборатории, в одно и то же время.
ТЕСТ ТОЛЕРАНТНОСТИ К ГЛЮКОЗЕ (САХАРНАЯ КРИВАЯ)
Пероральный тест толерантности к глюкозе проводится, если клинические симптомы сахарного диабета отсутствуют, а содержание глюкозы в крови натощак ниже патологического уровня и находится в пределах физиологической нормы (предварительно необходимо провести исследование глюкозы в крови натощак).
Цель теста – определить эффективность работы инсулиновыделительного механизма поджелудочной железы и глюкозораспределительной системы организма. Необходимо подготовиться к этому тесту изменением диеты и приема лекарственных препаратов, по меньшей мере, за 3 дня до проведения теста. Очень важно точно следовать приведенной ниже инструкции, так как только в этом случае будут получены ценные результаты теста:
- Количество углеводов в пище должно быть не менее 125 граммов в день в течение 3 дней перед проведением теста;
- Нельзя ничего есть в течение 12 часов, предшествующих началу теста, но ни в коем случае голодание не должно быть более 16 часов;
- Не позволять себе физические нагрузки в течение 12 часов перед началом теста и во время проведения теста.
Методика проведения теста. Исследование производится дважды с интервалом в 2 часа. Утром, натощак, производится забор крови на глюкозу. Затем пациенту дают определенное количество глюкозы (в зависимости от массы тела), растворенной в теплой воде. Нагрузку следует принять медленно, не залпом, но не дольше, чем за 5 минут. За это время формируется адекватная физиологическая реакция на прием большого количества углеводов. После приема нагрузки производят повторный забор крови на глюкозу через 2 часа. Вместо глюкозы можно использовать пробный завтрак, содержащий не менее 120 граммов углеводов, 30 грамм из которых должны составлять легкоусвояемые (сахар, варенье, джем).
ОСОБЕННОСТИ ПОДГОТОВКИ К ОТДЕЛЬНЫМ ЛАБОРАТОРНЫМ ТЕСТАМ
Исследование холестерина и липидного спектра
Для определения холестерина и липидного спектра забор крови производится строго после 12 – 14 часового голодания. За 2 недели необходимо отменить препараты, понижающие уровень липидов в крови, если не ставиться цель определить гиполипидемический эффект терапии этими препаратами. Накануне взятия крови должен быть исключен прием алкоголя: присутствие алкоголя в крои является распространенной причиной выявления гипертриглицеридемии, даже у голодавших пациентов. Если исследование липидов проводится у больного, перенесшего инфаркт миокарда, то кровь следует брать либо в течение 24 часов после инфаркта, либо по истечении 3 месяцев, поскольку в период выздоровления метаболизм липидов нарушен.
Мочевая кислота
Необходимо в предшествующие исследованию дни соблюдать диету – отказаться от употребления богатой пуринами пищи: печени, почек, максимально ограничить в рационе мясо, рыбу, кофе, чай, алкоголь. Противопоказаны интенсивные физические нагрузки. Обязательна отмена таких лекарственных препаратов, как кофеин, теобромин, теофилин, салицилаты, аскорбиновая кислота, антибиотики, сульфаниламиды, производные тиазола.
Билирубин
Не рекомендуется накануне принимать аскорбиновую кислоту, лекарства или продукты, вызывающие искусственную окраску сыворотки.
Кортизол
Накануне исследования исключить прием таких препаратов как: глюкокортикоиды, эстрогены, пероральные контрацептивы. Также необходимо исключить прием алкоголя, физические упражнения, курение, стрессовые ситуации. Забор крови осуществляется не позднее 2-х часов после сна и до 10 часов утра.
Простатспецифический антиген (ПСА)
Забор крови должен быть произведен до пальпаторного исследования и массажа предстательной железы (ПЖ), лазерной терапии, рентгенографии, цистоскопии, колоноскопии. Эти лечебно – диагностические мероприятия могут вызвать более или менее выраженный и длительный подъем уровня ПСА в крови. Так как степень таких изменений непредсказуема, забор крови необходимо проводить или до или спустя неделю после проведенных манипуляций.
Диагностики инфекционных заболеваний (в том числе урогенитальные инфекции)
Забор крови для диагностики производится до начала приема антибактериальных и химиотерапевтических препаратов или не ранее чем через 10 – 14 дней после их отмены. При выполнении исследований на наличие инфекций следует учитывать, что в зависимости от периода инфицирования и состояния иммунной системы у любого пациента может быть ложноотрицательный результат. Но, тем не менее, отрицательный результат не исключает полностью наличие инфекции и в сомнительных случаях необходимо провести повторный анализ.
Иммунограмма
Анализ крови сдается строго натощак, после 12-часового голодания и обязательно до начала приема антибактериальных, противовоспалительных и гормональных препаратов или не ранее чем через 2 недели после их отмены. Если накануне исследования было повышение температуры, какое либо острое или обострение хронического заболевания, то лучше перенести срок сдачи анализа.
Аллергены
Для исключения ложноотрицательных результатов необходимо воздержаться от приема противоаллергенных препаратов за 3 – 5 дней до сдачи анализа крови.
Пролактин
Забор крови производится утром, не ранее, чем через 3 часа после пробуждения. Учитывая, что уровень пролактина может повышаться в результате физического или эмоционального стресса, после половых актов, после пребывания в сауне, приема алкоголя, необходимо перед исследованием исключить указанные факторы.
Исследование на тиреоидные гормоны
За 2 – 3 дня до проведения исследования исключается прием йодсодержащих препаратов, за 1 месяц – тиреоидных гормонов (чтобы получить истинные базальные уровни), если нет специальных указаний врача- эндокринолога. Однако, если целью исследования является контроль за дозой препаратов тиреоидных гормонов, забор крови производится на фоне приема обычной дозы.
Тиреоглобулин
Исследование целесообразно проводить спустя как минимум 6 недель после тиреоэктомии, либо проведенного лечения. Если назначены такие диагностические процедуры, как биопсия или сканирование ЩЖ, то исследование уровня ТГ в крови нужно строго проводить до процедур.
Соматотропный гормон
За 3 дня до взятия крови необходимо исключить спортивные тренировки, стрессовые ситуации. За 1 час до взятия крови — курение. Исследование проводится натощак (через 12 часов после последнего приема пищи). Пациент должен находиться в полном покое в течение 30 минут перед взятием крови. Не допускать стресса в процессе взятия крови.
ОБЩИЙ АНАЛИЗ МОЧИ
Для общего анализа мочи предпочтительно использовать «утреннюю» мочу, которая в течение ночи собирается в мочевом пузыре. Моча должна быть собрана после тщательного туалета наружных половых органов (несоблюдение этого правила может повлечь за собой выявление повышенного количества эритроцитов и лейкоцитов в моче, что затруднит постановку правильного диагноза) в сухую, чистую, хорошо отмытую от чистящих и дезинфицирующих средств посуду (для сбора мочи лучше использовать одноразовые пластиковые контейнеры). Для анализа можно собирать всю мочу, однако, в нее могут попасть элементы воспаления мочеиспускательного канала, наружных половых органов. Поэтому, как правило, первую порцию мочи не используют. Вторую, среднюю, порцию мочи собирают в чистую посуду, не касаясь склянкой тела. Посуда с мочой плотно закрывается крышкой. Моча, собранная для общего анализа, может храниться не более 1,5 – 2 часов (обязательно на холоду!). Длительное хранение мочи при комнатной температуре приводит к изменению физических свойств, разрушению клеток и размножению бактерий.
Накануне сдачи анализа следует исключить алкоголь, маринады, копчености, сахар, мед.
СБОР СУТОЧНОЙ МОЧИ ДЛЯ БИОХИМИЧЕСКОГО АНАЛИЗА
Суточная моча собирается в течение 24 часов на обычном питьевом режиме. Утром в 6 – 8 часов освобождается мочевой пузырь (эта порция мочи выливается), а затем в течение суток собирается вся моча в чистый широкогорлый сосуд с плотно закрывающейся крышкой, емкостью не менее 2 литров. При этом емкость с мочой необходимо сохранять в течение всего времени в прохладном месте (оптимально – в холодильнике на нижней полке – при 4 – 8 С), не допуская ее замерзания. Последняя порция берется точно в то же время, когда накануне был начат сбор (время начала и конца сбора отмечают). Если не вся моча доставляется в лабораторию, то количество суточной мочи измеряется мерным цилиндром, часть отливается в чистый сосуд, в котором ее доставляют в лабораторию, и обязательно указывается объем суточной мочи. Перед сдачей мочи на анализ нежелательно применение лекарственных веществ, так как некоторые из них (в частности, аскорбиновая кислота, входящая в состав комплексных витаминных препаратов) оказывают влияние на результаты биохимических исследований мочи.
Несоблюдение правил сбора, сроков и режима хранения проб, полученных для исследований, приводит к отрицательному результату!
Сдавайте анализы постоянно в одной и той же лаборатории – и вашему врачу будут примерно известны Ваши личные показатели нормы и любое отклонение от нормы будет сразу им замечено.

Благодарим за
обращение!
Спасибо, что помогаете нам стать лучше.
В ближайшее время наши менеджеры с Вами свяжутся.