Комбинированный пренатальный скрининг проводится на 11-14 неделе беременности при размере эмбриона не менее 45 мм и не более 84 мм. Это комплексное обследование плода для оценки параметров его развития. Основная его задача – раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Первый скрининг состоит из инструментальной части – проведение УЗИ и лабораторной – анализ крови на определение концентрации хорионического гонадотропина (βХГЧ) и ассоциированного с беременностью протеина А (РАРР-А). Совокупные результаты этих показателей позволяют спланировать тактику ведения беременности.
Почему обследование проводится на сроке 11-14 недель
Первый триместр – это период формирования всех органов и структур организма. К концу первого триместра заканчивается эмбриональный и начинается фетальный период развития плода. Именно в сроке от 11 недель 1 дня до 13 недель 6 дней беременности наиболее хорошо визуализируются эхографические маркеры хромосомных аномалий.
Кому нужно пройти обследование
По результатам исследования можно судить о риске рождения детей с хромосомными болезнями и врожденными пороками развития, поэтому рекомендуется внимательно отнестись к вопросу и обследоваться всем беременным. Показаниями к обязательному пренатальному скринингу первого триместра являются:
- Женщины, у которых в анамнезе есть самопроизвольные аборты, внематочные и замершие беременности, преждевременные роды, мертворождение, рождение ребенка с аномалиями развития.
- Наследственные заболевания в семье у матери или отца ребенка
- Перенесенное в первом триместре заболевание с лечением антибиотиками или препаратами, противопоказанными во время беременности.
- Брак между родственниками.
- Возраст женщины старше 35 лет.
- Наличие профессиональных вредностей
Как подготовиться
Подготовка к первому скринингу:
- Накануне УЗИ легкий ужин.
- В день исследования не есть 3 часа, можно пить простую воду.
Проведение обследования
Анализ крови и УЗИ выполняются в один день, чтобы избежать погрешностей из-за разницы срока.
- УЗИ-скрининг проводится первым, так как его результаты позволяют установить точный срок гестации, который влияет на нормативные значения уровня гормонов. Исследование проводят как трансабдоминальным доступом, так и трансвагинально. Процедура безболезненна, безопасна для женщины и ребенка, не имеет противопоказаний.
- Кровь сдается из вены натощак или через 4 часа после приема пищи. Забор материала производится в день проведения УЗИ. Исследование определяет концентрацию гормонов и сравнивает с нормативными показателями.
Только по расшифровке результатов УЗИ и анализа на гормоны делается вывод о возможных рисках.
Что показывает УЗИ
На скрининге при беременности производится фетометрия плода – определение размеров частей тела и оцениваются все анатомические структуры.
Полученные результаты сравниваются со статистической таблицей, в которой указан процентиль попадания в выборку нормативных значений. При показателях менее 5 и более 95 назначаются дополнительные обследования.
Во время ультразвукового исследования в 1 триместре оценивают следующие параметры: кости свода черепа и головной мозг, позвоночник, передняя брюшная стенка, конечности плода, структуры лица, органы грудной клетки и брюшной полости, а также основные эхографические маркеры хромосомных аномалий.
Толщина воротникового пространства (ТВП)
Область между внутренней поверхностью кожи плода и наружной поверхностью мягких тканей, покрывающих шейный отдел позвоночника. ТВП считается наиболее важным маркером хромосомных аномалий.
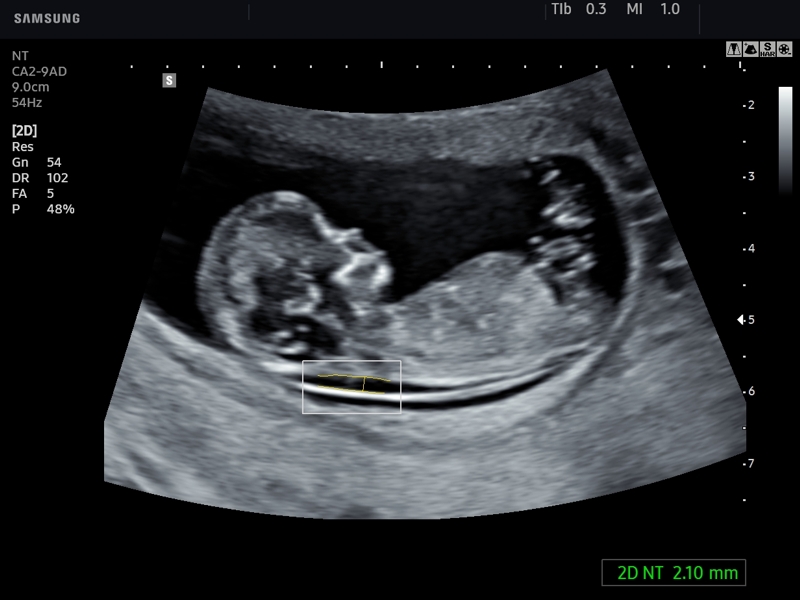
Это пространство после 13 недели начинает уменьшаться, поэтому возможность его оценить есть только на первом скрининге.
| Срок беременности | Толщина воротниковой зоны в мм | |||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | ||
| 11 недель | 0,8 | 1,6 | 2,4 | |
| 12 недель | 0,7 | 1,6 | 2,5 | |
| 13 недель | 0,7 | 1,7 | 2,7 |
Несоответствие результатов нормативным значениям говорит о повышенном риске развития хромосомных патологий. В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
Копчико-теменной размер (КТР)
Показывает расстояние между копчиковой и теменной костями. По этому параметру на УЗИ определяют точный срок гестации, а также устанавливают соотношение массы плода к его КТР.
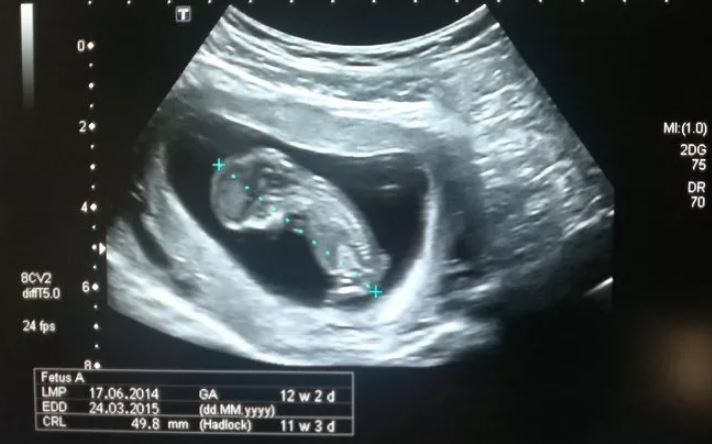
Незначительное отклонение от норм говорит об особенностях телосложения и не является поводом для беспокойства.
| Срок беременности | Копчико-теменной размер в мм | |||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | ||
| 11 недель | 34 | 42 | 50 | |
| 12 недель | 42 | 51 | 59 | |
| 13 недель | 51 | 63 | 75 |
Если скрининг при беременности показал результаты, превышающие нормы, это указывает, что плод достаточно крупный. Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Кости свода черепа и головной мозг
Уже с 11 недели при УЗ-исследовании можно обнаружить дефекты костей черепа, что говорит о тяжелых пороках развития плода, несовместимых с жизнью. Оценка головного мозга основана на изучении так называемой «бабочки» – сосудистых сплетений боковых желудочков. Четкая визуализация и ее симметричность говорит о нормальном развитии головного мозга.
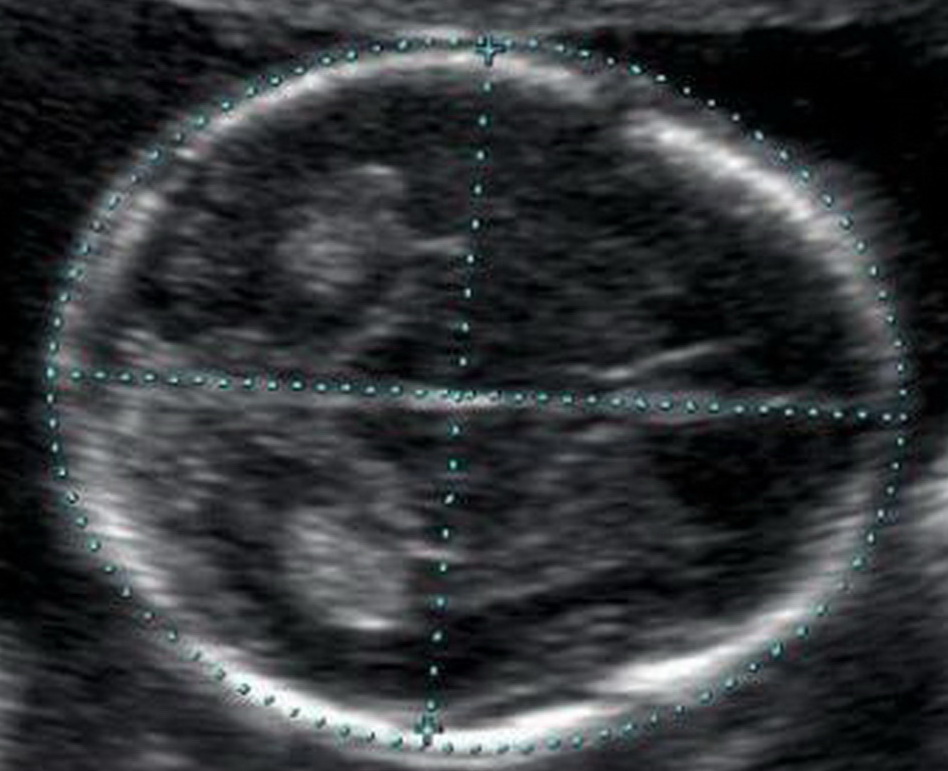
| Срок беременности | БПР, ЛЗР в мм | |||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | ||
| 11 недель | 13,19 | 17,21 | 21,23 | |
| 12 недель | 19,22 | 21,24 | 24,26 | |
| 13 недель | 20,26 | 24,29 | 28,32 |
Носовая кость
К концу триместра она должна быть сформирована, четко визуализироваться.
| Срок беременности | Носовая кость в мм | |||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | ||
| 11 недель | визуализируется, не измеряется | визуализируется, не измеряется | визуализируется, не измеряется | |
| 12 недель | 2 | 3,1 | 4,2 | |
| 13 недель | 2 | 3,1 | 4,2 |
Патологией носовой кости считается ее отсутствие, гипоплазия (очень маленькие размеры) и изменение ее эхогенности.
Диаметр грудной клетки, окружность головы и живота, длина бедренной кости также позволяют судить о пропорциональности развития.
Состояние сердца
При исследовании сердца оценивается его расположение, устанавливается наличие четырех камер сердца – два предсердия и два желудочка и оценивается их симметричность. Измеряется частота сердечных сокращений.
| Срок беременности | Частота сердечных сокращений в ударах за минуту | |||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | ||
| 11 недель | 153 | 165 | 177 | |
| 12 недель | 150 | 162 | 174 | |
| 13 недель | 147 | 159 | 171 |
Венозный проток (ВП) – прямая коммуникация между пупочной веной и центральной венозной системой. При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
Что показывает анализ крови
Результаты УЗИ сопоставляются с показателями ассоциированного с беременностью протеина А из плазмы матери (PAPP-A) и хорионическим гонадотропином человека (ХГЧ). Значения приведены в таблице:
| Срок беременности | ХГЧ в нг/мл | PAPP-A в мЕд/л |
| 11 недель | 17,4 – 130,4 | 0,46 – 3,73 |
| 12 недель | 13,4 – 128,5 | 0,79 – 4,76 |
| 13 недель | 14,2 – 114,7 | 1,03 – 6,01 |
Отличия от референсных значений может говорить о патологиях матери или плода.
| Отклонение | ХГЧ | PAPP-A |
| Выше нормы |
|
|
| Ниже нормы |
|
|
Интерпретация обследования
Первое исследование оценивается только по совокупности всех показателей. Отдельно взятый параметр не может стать основанием для точного заключения. В протоколе фиксируются данные УЗИ, анализа на гормоны, отражаются риски вероятных заболеваний и комплексный медианный коэффициент MoM. Он указывает совокупное отклонение полученных результатов от средних значений. Коэффициент должен находиться в интервале от 0,5 до 2,5. Рассчитывается он специализированными программами.
Что может повлиять на результат
- Неправильная подготовка, особенности состояния женщины.
- Устаревшее оборудование с низкой точностью измерений и недостаточным разрешением.
- Квалификация врача кабинета УЗИ, ошибки в расшифровке.
- Правильность алгоритмов расчета MoM.
Современное диагностическое оборудование позволяет оценить более 15 параметров плода, построить его объемную реконструкцию для исследования органов на ранних периодах развития, рассчитать возможные риски с высокой точностью. Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.
Записаться на первый скрининг можно по телефону: +7 (831) 270-00-00.
В самом начале должны открыть правду — в медицине НИЧЕГО не бывает на 100%. Априори ни один метод диагностики и скрининга патологий плода не превышает точность 99.9999% Потому что медицина, генетика, биология, биоинформатика и прочие науки постоянно развиваются, всегда появляются новые теории и методы, что оставляет ученым всегда право на ошибку. В структуре хромосомной патологии человека 45% случаев относятся к анеуплоидиям половых хромосом, а 25% приходится на группу аутосомных трисомий, самыми частыми из которых являются трисомии по хромосомам 21, 18, 13 [1].
Клиническая картина хромосомных патологий:
- врожденные пороки развития,
- малые аномальные развития,
- умственная отсталость;
- неврологическая,
- психиатрическая,
- гематологическая патология,
- нарушения слуха,
- зрения.
Хромосомные аномалии одна из самых актуальных проблем здравоохранения, по данным ВОЗ:
- 0,8% всех новорождённых,
- 40% новорожденных с множественными пороками развития,
- 15% детей с умственной отсталостью,
- 7% случаев мертворождений,
- ХА причина 70% случаев инвалидности у детей,
- нет лечения социальная дезадаптация
По состоянию на 2021 год в России применяется несколько методов определения генетических патологий плода:
Ранний пренатальный скрининг
Инвазивная диагностика
Неинвазивное пренатальное тестирование
Ранний пренатальный скрининг
Или по другому комбинированный скрининг I триместра. В России широкое применение РПС по международному стандарту было инициировано Минздравсоцразвития России только в 2009 г. с поэтапным внедрением нового алгоритма диагностики хромосомных патологий плода в субъектах страны в период с 2010 по 2014 [1].
Данный вид диагностики был разработан фондом медицины плода (FMF) и подразумевает под собой проведение ультразвукового исследования и анализа сывороточных маркеров материнской крови (бетта-ХГЧ и PAPP-A). Расчет риска, с учетом индивидуальных особенностей беременной (возраст матери и срок беременности) происходит с помощью унифицированной программы “Astraia” (Астрайя).
Каждая беременная женщина, которая встает на учет знает, что данный вид скрининга предстоит ей в период с 11 до 14 недель. По результатам скрининга женщина может получить как низкий риск рождения ребенка с патологией, так и высокий (граница 1:100).
Какова же точность скрининга I триместра, который проводят каждой беременной женщине в России:
![Данные: Анализ результатов раннего пренатального скрининга в Российской Федерации АУДИТ – 2019. Информационно-справочные материалы. Письмо МЗРФ № 15-4/2963-07 от 11.10.2019 [2]](https://msk.medicalgenomics.ru/assets/components/directresize/cache/dr_unnamed%20(2)_w400_h266.png)
Стоит отметить что 20% детей рожденных с синдромом Дауна (с трисомией 21) были рождены в группе низкого риска. [3]
Также сравнительный анализ показал, что комбинированный скрининг эффективнее исследования только биохимических или ультразвуковых маркеров (87% вместо 71%) [4].
Инвазивная пренатальная диагностика
Данный вид диагностики включает в себя процедуру забора разного вида биоматериала (в зависимости от срока беременности) из полости матки с помощью пункции под контролем УЗИ. Среди беременных процедуру часто называют “прокол”, длительность процедуры (подготовки и самой пункции) от 5 до 7 минут.
У инвазивной пренатальной диагностики есть свои ограничения и риски осложнений [5]:
- Самопроизвольное прерывание беременности (выкидыш): после амниоцентеза — 0,81%; после биопсии ворсин хориона – 2,18%
- Внутриутробное инфицирование 0,001%
- У носителей хронических вирусных гепатитов, ВИЧ-инфекции, при острых инфекционных процессах – риск высокий.
- Наличие абсолютных противопоказаний к процедуре: истмико-цервикальная недостаточность, угроза прерывания (наличие кровотечения)
- Избыток подкожно-жировой клетчатки, возможные технические трудности при проведении процедуры
- Беременной с резус-отрицательным фактором необходим контроль уровня антител перед процедурой, при их отсутствии — введение антирезусного иммуноглобулина после процедуры.
По данным FMF риски < 1% — 1: 100 Т.е. у каждой 100 женщины, после процедуры случился выкидыш.
Несмотря на ограничения, противопоказания и возможные риски инвазивная пренатальная диагностика является признанным методом в России. В случае выявления высокого риска хромосомных аномалий, пациентке рекомендуется проведение инвазивного обследования (плацентоцентез, амниоцентез, кордоцентез) [6].
Точность инвазивной диагностики свыше 99%.
Однако есть ограничение метода, связанное с редким явлением плацентарного мозаицизма: в 1-2% биопсии ворсин хориона (плацентозентезе) [5]. Это два или более клона клеток с разным хромосомным набором. Может быть ложный результат диагностики или выявление мозаицизма. При этом мозаицизм у плода выявляется в 30-40% случаев.
При амниоцентезе может быть ложный результат в случае тканевого мозаицизма у плода. В амниотической жидкости представлены не все клеточные линии плода: только клетки кожи, ЖКТ, мочевого пузыря и легких.
Неинвазивная пренатальная диагностика
Неинвазивный пренатальный тест (НИПТ) — это скрининговый метод. Сегодня в России проводят около 30-40 тысяч НИПТ в год, всего НИПТ сделали от 4 до 6 млн женщин (по состоянию на 2017 год) [1].
Само исследование представляет собой технологически сложный и затратный по времени процесс, включающий такие этапы как:
- взятие образца крови у пациента и получение плазмы,
- выделение ДНК и пробоподготовка,
- секвенирование,
- биоинформатические анализ,
- подготовка заключения.
Точность НИПТ
Во всех метаанализах сделан вывод, что НИПТ с помощью анализа внеклеточной ДНК плода в материнской плазме является высокоэффективным методом скрининга частых хромосомных аномалий — трисомии 21,18 и 13 [8-11] как при одноплодной беременности, так и для близнецов.
В связи с низким процентом ложноположительных результатов специфичность НИПТ в подавляющем большинстве публикаций была высокой и колебалась в пределах 98-99,9%.
Авторы исследований отмечают, что скрининг на трисомию 21 (синдром Дауна) с помощью анализа фетальной внеклеточной ДНК в материнской крови превосходит все другие традиционные методы скрининга с более высокой чувствительностью и более низким процентом ложноположительных результатов [8].
Доля ложноположительных результатов исследований по пяти хромосомам оценивается от 0,1 до 0,9% [7].
У данного метода тоже есть ограничения и противопоказания:
- Синдром исчезающего близнеца
- Хромосомные аномалии или хромосомный мозаицизм у матери
- Не проводится ранее 10-ти недель беременности
- Для беременностей двойней не проводится тест на анеуплоидии половых хромосом
- Не проводится для беременности тройней и большим количеством плодов
- Не предназначен и клинически не подтвержден для определения мозаицизма, частичной трисомии или транслокаций, а также для выявления хромосомной патологии по незаявленным хромосомам
- Опухоли у женщины на данный момент или в прошлом, трансплантация органов или костного мозга, стволовых клеток в прошлом (в этих случаях повышен риск ложного результата тест).
Получить консультацию специалиста
Хотите пройти тест НИПТ?
Оставьте заявку, мы постараемся вам помочь!
Список литературы:
- Современное значение неинвазивного пренатального исследования внеклеточной ДНК плода в крови матери и перспективы его применения в системе массового скрининга беременных в Российской Федерации © Е.А. Калашникова, А.С. Глотов , Е.Н. Андреева, И.Ю. Барков , Г.Ю. Бобровник, Е.В. Дубровина, Л.А. Жученко
- Анализ результатов раннего пренатального скрининга в Российской Федерации АУДИТ – 2019. Информационно-справочные материалы. Письмо МЗРФ № 15-4/2963-07 от 11.10.2019
- Жученко, Л. А., Голошубов, П. А., Андреева, Е. Н., Калашникова, Е. А., Юдина, Е. В., Ижевская, В. Л. (2014). Анализ результатов раннего пренатального скрининга, выполняющегося по национальному приоритетному проекту «Здоровье» в субъектах Российской Федерации. Результаты российского мультицентрового исследования «Аудит-2014». Медицинская генетика, 13(6), 3-54.
- S Kate Alldred, Yemisi Takwoingi, Boliang Guo, Mary Pennant, Jonathan J Deeks, James P Neilson, Zarko Alfirevic First trimester ultrasound tests alone or in combination with first trimester serum tests for Down’s syndrome screening
- Queenan, J. T. et al. (2010). Protocols for high-risk pregnancies: an evidence-based approach. John Wiley & Sons. – 661 p. R. AKOLEKAR, J. BETA, G. PICCIARELLI, C. OGILVIE and F. D’ANTONIO. Procedure-related risk of miscarriage following amniocentesisand chorionic villus sampling: a systematic review and meta-analysis. Ultrasound Obstet Gynecol 2015; 45: 16–26.
- Приказ Минздрава России от 20.10.2020 N 1130н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология» (Зарегистрировано в Минюсте России 12.11.2020 N 60869)
- Lui X. Mils. «Financing reforms of public health services in China: Lessons for other nations». Social Science and Medicine, 2002; 54:1691-1698. «Non-invasive prenatal testing for fetal aneuploidy: charting the course from clin- ical validity to clinical utility». Ultrasound Obstet Gynecol 2013; 41: 2-6.
- Gil MM, Quezada MS, Revello R, et al. Analysis of cell-free DNA in maternal blood in screening for fetal aneuploidies: updated meta-analysis. Ultrasound Obstet Gynecol. 2015;45:249–266. doi: 10.1002/uog.14791
- Gil MM, Accurti V, Santacruz B, et al. Analysis of cell-free DNA in maternal blood in screening for aneuploidies: updated meta-analysis. Ultrasound Obstet Gynecol. 2017;50:302–314. doi: 10.1002/uog.17484
- Mackie FL, Hemming K, Allen S, et al. The accuracy of cellfree fetal DNA-based non-invasive prenatal testing in singleton pregnancies: a systematic review and bivariate meta-analysis. BJOG. 2017;124:32–46. doi: 10.1111/1471-0528.14050
- Taylor-Phillips S, Freeman K, Geppert J, et al. Accuracy of non-invasive prenatal testing using cell-free DNA for detection of Down, Edwards and Patau syndromes: a systematic review and meta-analysis. BMJ Open. 2016;6(1):e010002. doi: 10.1136/bmjopen-2015-010002
Интерпретация результатов пренатального скрининга
Интерпретация результатов пренатального скрининга должна проводится врачом. Информация, размещенная на этой странице, является обобщенной справочной информацией.
Для вычисления рисков используется специальное программное обеспечение. Простое определение уровня показателей в крови недостаточно для того, чтобы решить, повышен риск аномалий развития, или нет, а также для оценки состояния плода и прогнозирования риска осложнений беременности.
В бланке пренатального скрининга приводятся следующие результаты:
- Значение каждого теста в единицах измерения, например, PAPP-A = 2,42 мЕд/мл
- Скорректированное значение МоМ по каждому тесту. Величины Скорр.МоМ имеют значение не только для расчета и оценки рисков пороков развития плода, но и для прогнозирования риска осложнений беременности. Для оценки возможных рисков желательна комплексная оценка показателей биохимического скрининга I и II триместров беременности, данных УЗИ, клинических и лабораторных исследований. Изменение данных показателей может быть при риске гипертонических осложнений беременности, риске остановки развития беременности или внутриутробной гипоксии плода, нарушении функций плаценты.
- Значение риска по каждому виду патологии, например, риск синдрома Дауна 1:1550, что означает, что у одной из 1550 с такими же результатами будет плод с синдромом Дауна. Для оценки такого риска по синдрому Дауна приводится значение порога отсечки — порог, выше которого риск считается высоким.
- Оценка уровня риска: риск низкий (риск значительно меньше порогового), риск промежуточный (риск близок к пороговому), риск высокий (риск выше порогового)
- Возрастной риск (синдром Дауна) — среднестатистический риск рождения ребенка с синдромом Дауна для данной возрастной группы. Не учитываются никакие факторы, кроме возраста.
- Виды патологии, по которым расчитываются риски в интегральном тесте:
- Трисомия 21, синдром Дауна
- Трисомия 18, синдром Эдвардса
- Трисомия 13, синдром Патау
- Синдром Шерешевского-Тернера
- Синдром Корнелии де Ланге
- Дефекты нервной трубки/брюшной стенки
- Синдром Смита-Лемли-Опитца
- Триплоидия материнского происхождения
Типичные профили MoM при патологии беременности
При различных аномалиях плода значения MoM сочетанно отклонены от нормы. Такие сочетания отклонений MoM называются профилями MoM при той или иной патологии. В таблицах ниже приведены типичные профили MoM при разных сроках беременности.
| Аномалия | PAPP-A | Своб. β-ХГЧ |
|---|---|---|
| Тр.21 (синдром Дауна) | 0.41 | 1.98 |
| Тр.18 (Синдром Эдвардса) | 0.16 | 0.34 |
| Триплоидия типа I/II | 0.75/0.06 | |
| Синдром Шерешевского-Тернера | 0.49 | 1.11 |
| Синдром Клайнфельтера | 0.88 | 1.07 |
Типичные профили MoM — Первый триместр
| Аномалия | АФП | Общ. ХГЧ | Св. эстриол | Ингибин A |
|---|---|---|---|---|
| Тр.21 (синдром Дауна) | 0,75 | 2,32 | 0,82 | 1,79 |
| Тр.18 (синдром Эдвардса) | 0,65 | 0,36 | 0,43 | 0,88 |
| Триплоидия типа I/II | 6,97 | 13 | 0,69 | |
| Синдром Шерешевского-Тернера | 0,99 | 1,98 | 0,68 | |
| Синдром Клайнфельтера | 1,19 | 2,11 | 0,60 | 0,64-3,91 |
Типичные профили MoM — Второй триместр
[[blockquote text=»Пренатальные скрининги позволяют выявить группу риска по наличию патологий, связанных с нарушением количества хромосом»]]
[[blockquote text=»90 процентов аномалий случаются в семьях, у которых никогда не было никаких отклонений»]]
[[blockquote text=»Попадание в группу риска – всего лишь сигнал о необходимости провести более детальное обследование»]]
[[blockquote text=»По статистике, вынашивание беременности и развитие плода бывает намного чаще, чем аномалии развития»]]
Пренатальная диагностика (пренатальная означает «до рождения») позволяет выявить или исключить возможные аномалии развития плода, связанные или не связанные с хромосомными отклонениями.
4.9
Ирина Викторовна проводит ультразвуковой скрининг беременных на I-II триместрах, экспертное УЗИ беременных на всех сроках, допплерографию маточно-плацентарного кровотока, а также ультразвуковые исследования органов малого таза, эндокринных желез и других систем.
— Для чего проводится пренатальная диагностика, что она позволяет выявить?
Ее основными этапами являются скрининги первого и второго триместра — комплексное ультразвуковое и биохимическое обследование. Они проводятся в определенные сроки: первый триместр – 11-14 недель, лучше с 12 по 13 недели, второй триместр – 16-20 недель, лучше с 18 по 19 неделю. Основные цели обследования – во-первых, исключить доступные при УЗИ аномалии развития, во-вторых, на основании данных УЗИ, определенных показателей в крови беременной и других данных определить, есть ли в каждой отдельной ситуации риск рождения ребенка с хромосомной патологией.
В случае если риск выше, чем пороговый, беременным предлагается пройти более углубленное – инвазивное обследование. Слово инвазивное означает, что для определения кариотипа – хромосомного набора плода, клетки получаются с помощью пункции. В первом триместре это биопсия ворсин хориона, во втором – амниоцентез, когда исследуют клетки амниотической жидкости, кордоценез – кровь из пуповины плода, или плацентоцентез – клетки плаценты плода. Только это исследование позволяет исключить или подтвердить наличие хромосомной патологии у плода.
Исследование в третьем триместре направлено на то, чтобы оценить рост и развитие плода, акушерскую ситуацию – положение плода, расположение плаценты, количество околоплодных вод, исключить задержку развития и отклонения, которые могут проявляться в более поздние сроки беременности.
— Какие это патологии?
Врожденные аномалии развития делятся в зависимости от того, связаны они с хромосомными нарушениями или нет.
С помощью пренатального ультразвукового обследования можно исключить или подтвердить огромное количество аномалий, которые не связаны с нарушением количества хромосом. Это редукционные пороки — отсутствие конечностей, аномалии головного и спинного мозга, пороки сердца различной степени тяжести, пороки развития почек, желудочно-кишечного тракта и другие нарушения развития.
Пренатальные скрининги позволяют выявить группу риска по наличию патологий, связанных с нарушением количества хромосом
Пренатальные скрининги, используя в комплексе данные ультразвукового и биохимического исследований, так называемые маркеры, позволяют выявить группу риска по наличию патологий, связанных с нарушением количества хромосом. При проведении в этой группе риска инвазивных обследований и последующего определения кариотипа (хромосомного набора) плода можно исключить такие самые распространенные хромосомные патологии, как синдромы Дауна, Эдвардса, Патау и другие.
Ультразвуковыми маркерами хромосомной патологии в первом триместре беременности является отсутствие визуализации кости носа, увеличение толщины воротникового пространства, нарушение определенных кровотоков у плода. Во втором триместре – увеличение шейной складки, уменьшение длины кости носа, увеличение боковых желудочков головного мозга, гиперэхогенное включение (фокус) в сердце плода, расширение лоханок в почках и другие.
Также необходимо помнить, что наличие подобных маркеров не говорит об однозначном наличии патологии или диагнозе, а всего лишь о повышенной вероятности и необходимости дальнейших консультаций и обследований.
— Это генетические заболевания, которые передаются по наследству?
90 процентов аномалий случаются в семьях, у которых никогда не было никаких отклонений
Патологии плода не всегда и не обязательно связаны с наследственностью и наличием патологий в семье. 90 процентов аномалий случаются в семьях, у которых никогда не было никаких отклонений. Часть из них связана с хромосомными отклонениями, часть – с генетическими мутациями, но в большинстве случаев мы можем только предполагать, почему это произошло или исключать наиболее вероятные причины.
— Можно ли исследовать хромосомы родителей до беременности, чтобы установить возможность развития подобных патологий?
Кариотипирование можно и нужно делать родителям при планировании беременности, особенно в ситуациях, связанных с бесплодием или невынашиванием. Но это не исключает необходимости проведения скринингов при каждой последующей беременности, так как большинство хромосомных патологий могут формироваться и при нормальных показателях у родителей.
Кариотипирование семейной пары помогает выявить патологии, обусловленные семейными, передающимися по наследству нарушениями хромосомного набора.
— Если при первоначальном скрининге женщина попала в группу риска, это не значит, что ей нельзя рожать?
Попадание в группу риска – всего лишь сигнал о необходимости провести более детальное обследование
Я скажу даже больше, попасть в группу риска — не значит иметь больного ребенка. Это всего лишь означает повышенный риск, вероятность того, что ребенок может родиться с какими-то отклонениями. Например, риск 1 на 50 означает, что из 50 женщин с такими же показателями лишь у 1 родится ребенок с патологией, а у 49 есть возможность родить совершенно здоровых малышей. Поэтому попадание в группу риска – это только сигнал, что необходимо провести более детальное обследование для подтверждения или снятия диагноза.
И да, как я уже говорила ранее, последующие беременности могут быть совершенно нормальными. Все зависит от того, какой генетический материал был задействован при зачатии.
— Есть ли вероятность ошибки при таком скрининге – возможно ли не увидеть проблему или наоборот, увидеть проблему там, где ее нет?
При корректном проведении ультразвукового и биохимического скрининга точность выявления хромосомной патологии в первом триместре достигает 95%. Это, согласитесь, очень высокий процент, второй скрининг обладает несколько меньшей точностью. Корректное проведение подразумевает наличие оборудования экспертного класса, например, аппарата УЗИ Voluson E8, как в «Центре здорового материнства», опытного врача, имеющего международный сертификат, качественных реактивов и программ для подсчета риска. При исключении или подтверждении диагноза с помощью инвазивных методик ошибки для заболеваний хромосомного происхождения исключены.
Иногда бывают случаи так называемого пропущенного синдрома Дауна, когда выявить его не удается, но это бывает крайне редко. Ситуации, когда «увидели проблему там, где ее нет», относятся к достаточно распространенным случаям, когда беременная попала в группу риска, но хромосомную патологию при этом не выявили. Но к этому нужно правильно относиться, еще раз подчеркиваю, попасть в группу риска совершенно не означает иметь патологию. Это говорит всего лишь о необходимости проведения дополнительных обследований.
— Существует ли риск прерывания беременности после инвазивных методов обследования?
Более безопасным инвазивным методом обследования является диагностический амниоцентез, который проводится во втором триместре беременности. Существует множество исследований, подтверждающих, что при проведении этой манипуляции квалифицированным врачом при отсутствии угрозы прерывания беременности риск такой же, как и при невмешательстве.
— Если аномалия развития плода обнаружена и подтверждена, то какие рекомендации дает врач?
По статистике, вынашивание беременности и развитие плода бывает намного чаще, чем аномалии развития
Во-первых, хочется отметить, что нормальное вынашивание беременности и развитие плода по статистике бывает намного чаще, чем аномалии развития. И в большинстве случаев основная наша задача – подтвердить норму и просто успокоить маму, чтобы она не переживала и вынашивала беременность с радостью и надеждой. В случае если все-таки есть предпосылки для развития патологий, наша задача найти это, не пропустить, и дать женщине максимальную информацию о состоянии плода и течении беременности. Но решение о сохранении или прерывании беременности принимает, конечно же, она сама.
Также не стоит забывать, что существует множество патологий, которым можно помочь внутриутробно или сразу после рождения, нужно просто знать об их наличии. Например, при синдроме близнецового обкрадывания сохранить и выносить малышей можно только при своевременном вмешательстве. Или же, при наличии определенных пороков сердца, к примеру, транспозиции магистральных сосудов, только своевременная помощь сразу после рождения может помочь малышу жить и расти здоровым.
Если не выявить эту патологию заранее и не знать о ней, шансы на жизнь и здоровье резко снижаются.
— Кому нужно проходить пренатальный скрининг?
В цивилизованных странах это общепринятая норма. Никто никого не может заставить, но это стандарт обследования женщин во время беременности, который обозначен в рекомендациях Министерства здравоохранения Украины. Также важно понимать, что необходимо проходить обследование во время каждой последующей беременности независимо от результатов предыдущей.
В заключение хочется повторить очень важную информацию, которую я стараюсь донести до каждой беременной. Норма встречается гораздо чаще, чем патология, вероятность родить здорового ребенка очень высока. Но при этом никто не застрахован от патологий.
Главное – верить в то, что все будет хорошо, но при этом выполнять все необходимые рекомендации, чтобы вынашивать беременность с надеждой и радостью. Пусть наши дети будут здоровы!
Генетический скрининг — комплекс диагностических процедур, с помощью которых можно выявить риски развития определенных патологий у плода. Генетический анализ помогает принять правильное решение по поводу вынашивания беременности, а также подготовиться к рождению особенного ребенка. На сегодняшний день это довольно распространенная, доступная процедура. Ее рекомендуют проходить всем парам, ожидающим появления ребенка.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Скрининг при беременности называется перинатальным. Это совокупность лабораторных, инструментальных исследований, которые помогают выяснить вероятность рождения ребенка с синдромом Эдвадса, Патау, Дауна, дефектами нервной трубки, другими тяжелыми заболеваниями.
Показания и противопоказания к исследованию
Согласно приказу Министерства здравоохранения Российской Федерации, советам ВОЗ, стандартный генетический скрининг показан всем женщинам, вынашивающим ребенка. Вместе с тем, медики выделяют группы риска, при которых обычного УЗИ, биохимического скрининга может оказаться недостаточно.
В такие группы входят:
- женщины старше 35 лет, моложе 18;
- пары, у которых ранее были рождены дети с хромосомными аномалиями;
- пациентки с двумя и более выкидышами в анамнезе;
- беременные, принимавшие в первом триместре тератогенные препараты;
- пары, в которых один из супругов незадолго до зачатия попал под воздействие ионизирующих лучей.
Если во всех этих ситуациях биохимический анализ, УЗИ подтверждают высокую вероятность хромосомных нарушений, врожденных аномалий, пара направляется в медико-генетический центр для проведения генетических инвазивных тестов.
Обследование не имеет противопоказаний. Однако, при ОРВИ, ангине, других острых заболеваниях врач посоветует отложить исследование, так как результаты могут быть искажены.
Семейный анамнез и носительство
Одна из методик генетического скрининга — сбор семейного анамнеза, заключается в тщательном изучении медицинской истории семьи, если у одного или обоих родителей, или у близких кровных родственников имеется генетическое нарушение, а также в случае принадлежности партнеров к определенной этнической группе с высоким риском отклонений.
Примерные вопросы, которые задает врач-генетик семейной паре:
- чем болели или/и болеют члены семьи (с обоих сторон);
- от чего умерли близкие родственники;
- какое здоровье на данный момент у отца и матери (если они живы), у родных сестер и братьев, а также у детей (если они есть);
- какое здоровье у ныне живущей родни второй линии родства;
- случаи в семье мертворожденных детей или/и умерших во младенческом возрасте;
- случаи болезней наследственного характера у кровных родственников;
- случаи выкидышей (подробнее о ведение и планирование беременности с невынашиванием читайте в этом материале — примеч. altravita-ivf.ru). );
- вступали ли в брак кровные родственники;
- национальность.
Желательно предоставлять информацию о минимум трех поколениях, в сложных случаях требуются данные о более ранних поколениях. Если у родственника была (или есть) генетическая патология, то, скорее всего, потребуется его медицинская карта для детального анализа.
Генетический скрининг необходим в некоторых случаях на предмет носительства рецессивного гена, когда один ген здоровый, другой поврежденный. Носителями таких генов являются женщины, у которых отсутствуют признаки наследственного заболевания, но которые передают аномальный ген по наследству. Рецессивный ген, сцепленный с Х-хромосомой.
Поскольку у женщин две Х-хромосомы, то здоровый ген на одной из хромосом защищает женский пол от проявления болезни. Мужчины имеют единственную Х-хромосому, поэтому патология, вызванная аномальным геном, у них проявляется полностью. То есть если у женщины-носительницы аномального гена родится девочка, то она также будет носительницей, если мальчик – то у него проявятся аномалии, вызванные «поломанным» геном. В рамках генетического скрининга исследуется ДНК по образцу биологического материала (кровь или соскоб со слизистой щеки).
Показаниями служат:
- болезни, следствием которых может быть тяжелая инвалидность или летальный исход;
- есть возможность проведения теста с максимально достоверными результатами;
- есть возможность внутриутробного лечения плода;
- возможно использование репродуктивных технологий.
Партнерам, входящим в группу риска, нужно проходить генетический скрининг до беременности или в ходе ее планирования. Если одного анамнеза недостаточно, врач назначает генетический анализ крови или соскоба со слизистой ротовой полости (щеки), или других доступных образцов биоматериала. По результатам исследований врач оценивает возможные риски рождения потомства с наследственными аномалиями и составляет родословный анамнез.


Неинвазивные методы генетического скрининга
К неинвазивным методам скрининга относится ультрасонография. Процедура не представляет опасности для здоровья ребенка и неудобств для беременной, она имеет невысокую стоимость, занимает мало времени и позволяет быстро получить результат. Поэтому УЗ-исследование проводится в каждом триместре и по показаниям в любой период гестации (подробнее читайте здесь). При необходимости выполняется экспертная ультрасонография.
С помощью целенаправленного УЗИ можно до родоразрешения узнать о таких отклонениях (или заподозрить их) в развитии плода:
- агенезия почек — отсутствие одной почки или обеих;
- поликистоз почек — кистозные образования почек, которые постепенно разрастаются и замещают паренхиму;
- скелетные дисплазии (например, ахондрогенез), заканчивающиеся преимущественно гибелью плода — группа заболеваний, при которых размеры и форма различных костей скелета не соответствуют норме;
- обструкция кишечника — нарушение проходимости;
- диафрагмальная грыжа — части органов перемещаются через дефект в диафрагме в грудную клетку;
- микроцефалия — маленький размер черепа и мозга;
- гидроцефалия — водянка мозга.
Несмотря на то, что сонография дает представление об анатомических особенностях плода, ультразвуковая аппаратура с высоким разрешением позволяет предположить или обнаружить хромосомные нарушения с высокой вероятностью. С помощью сонографии выявляются «мягкие» маркеры анеуплодии (измененное количество хромосом), поэтому для подтверждения диагноза или исключения аномалии необходимо углубленное обследование. Чаще всего женщине предлагается амниоцентез. Кроме того, «мягкие» маркеры бывают у плода с диплоидным хромосомным набором (46 хромосом).

Инвазивные методы генетического скрининга
Генетический скрининг инвазивными способами подразумевает риски для здоровья матери и плода, вплоть до гибели последнего. Хотя новейшие медицинские технологии позволяют проводить процедуры с гораздо меньшими рисками, тем не менее инвазивные методы применяются по строгим показаниям. Амниоцентез выполняется с целью получения порции околоплодных вод для лабораторного анализа. Получают образец с помощью пункции амниона (амниотический мешок, оболочка). Можно выполнять в любом триместре, оптимальный период – 16–20 недель. Перед пункцией делают УЗИ для оценки состояния плода, локализации плаценты и амниотической жидкости.
При выполнении манипуляции опытным врачом, вероятность гибели плода составляет не более 0,2%, а возникновение осложнений у женщины – до 2%. Осложнения проявляются в виде незначительного выделения амниотической жидкости из влагалища, которое проходит самостоятельно.
Мнение врача
В качестве инвазивного скрининга выполняется биопсия ворсин хориона, окружающей эмбрион в начале внутриутробного развития. Цели и диагностическая информация такая же, как у амниоцентеза, только БВХ осуществляется в первом триместре после 10-недельного срока, что позволяет получить ранние результаты. БВХ выполняется с помощью катетера, вводимого через цервикальный канал либо с помощью абдоминальной пункции. Метод выбирается с учетом расположения плаценты.

Диагностика на ранних сроках необходима, если придется делать аборт, который более безопасен, чем в позднем периоде гестации. Риски такие же, как при амниоцентезе. Для генетического исследования пуповинной крови выполняют фунипунктуру (чрескожная пункция пуповинной вены) под ультразвуковым контролем. Результаты теста методом FISH получают быстро, не более, чем через трое суток.
Оптимальный период для манипуляции – окончание третьего триместра.
Риск гибели плода при данной процедуре составляет до 1%. В преимплантационном скрининге в рамках ЭКО используют для исследования полярные тела яйцеклеток, бластомеры, оболочку бластоцисты (трофэктодерма). Это дорогостоящие тесты, выполняемые в специальных лабораториях с высокотехнологическим оборудованием и применяемые при высоких рисках хромосомных нарушений.
Инвазивный генетический скрининг
Биохимический скрининг
Для выявления риска хромосомных расстройств исследуют сыворотку крови матери с использованием сывороточных маркеров.
При выполнении тройного скрининга оценивается:
- Альфа-фетопротеин — белковая фракция плода.
- ХГЧ — хорионический гонадотропин, вырабатываемый хорионом.
- Неконъюгированный эстриол — свободный стероид, характеризующий фетоплацентарный комплекс.
Чувствительность теста для выявления синдрома Дауна – 70%, ложноположительные результаты – 0,5%. Если исследуется еще ингибин В (гормон, маркер фолликулярного запаса) плюс ультрасонография, то чувствительность становится выше примерно на 10%. Анализ особенно актуален для беременных женщин 35-ти лет и старше. Двойной (бета-субъединица ХГЧ плюс плазменный протеин) и/или тройной тест проводится в первом триместре (11–13 неделя). Четверной тест (с ингибином В) добавляется во втором триместре (16–18 неделя). В третьем триместре выполняется комплексное исследование. Кроме того, при выявленном риске хромосомных аномалий может быть показан тест VERAgene.

Генетический анализ сыворотки осуществляется для выявления дефектов нервной трубки, которые вызывают тяжелейшие аномалии развития и гибель плода. Для этого проводят тройной тест, поскольку двойного недостаточно. Оптимальный срок для анализа – 16–18 недель, но можно проводить в 15–20-недельный срок.
Чувствительность теста:
- для открытого несращения позвонков — 80%;
- для анэнцефалии — 90%.
Данные генетические отклонения можно обнаружить только во II триместре.
Когда именно делают скрининг при беременности?
Проводят скрининг трижды — по разу в каждом из триместров беременности. Для получения результатов выполняют тщательный анализ венозной крови и данных УЗИ с учетом мельчайших индивидуальных особенностей женщины и развития плода. Рассмотрим, что определяют в каждом обязательном скрининге, проводимом раз в триместр.
Первый скрининг
Первый генетический скрининг проводится в период с 10 по 14 неделю внутриутробного развития плода:
- При осмотре врач уточняет срок беременности, измеряет артериальное давление, исключает противопоказания к исследованию. Затем женщину направляют на УЗИ.
- Ультразвуковой осмотр может проводиться двумя способами — трансвагинально, трансабдоминально. В первом случае датчик вводится во влагалище, во втором — прикладывается к животу. В ходе скрининга врач изучает состояние хориона, яичников, проверяет тонус матки. Исследуя плод, доктор определяет наличие конечностей у плода, состояние головного мозга, позвоночника, измеряет толщину шейной складки, длину носовой кости.
- Следующий этап — биохимический анализ крови, при котором проверяют уровень свободного бета-ХГЧ и белка РАРР-А. Показатели, опускающиеся ниже нормы, говорят о высоком риске хромосомных нарушений, выкидыша, регресса беременности.
Если 1-й скрининг проведен правильно и показал низкую вероятность отклонений от нормы, то с большой уверенностью можно сказать, что ребенок будет здоров.
Второй скрининг
Оптимальный срок для второго обследования — с 16 по 21 неделю.
Рассматривая его результаты в комплексе с первым анализом, врач может подтвердить или опровергнуть выявленные риски:
- Диагностика включает абдоминальное УЗИ, биохимический анализ крови, или «тройной тест».
- В ходе УЗИ на 2 скрининге беременности врач измеряет длину трубчатых костей, объем живота, грудной клетки, устанавливает размеры головы, делает выводы о вероятности скелетной дисплазии у плода. Чтобы исключить патологию центральной нервной системы, изучают строение желудочков мозга, мозжечка, костей черепа, позвоночника. Также исследуется желудочно-кишечный тракт, сердечно-сосудистая система.
В ходе биохимического скрининга определяют уровень таких веществ:
- свободный эстриол;
- хорионический гонадотропин;
- альфа-фетопротеин.
Сравнивая полученные показатели с установленными нормами, а также с показателями УЗИ, врач делает выводы о состоянии здоровья будущего ребенка.
Третий скрининг
Третий генетический анализ рекомендуют проводить с 30 по 34 неделю.
Обследование включает ультразвуковой осмотр, доплерометрию, КТГ:
- Во время УЗИ 3 триместра беременности врач, как и во втором триместре, изучает анатомию плода. Кроме того, проверяется уровень околоплодных вод, состояние плаценты, пуповины, шейки матки и придатков. Устанавливается наличие пороков у будущего ребенка или акушерских осложнений.
- Основная задача доплерометрии — оценить кровоток в пуповине и крупных сосудах ребенка (подробнее про пороки сердца у плода читайте в этом материале — примеч. altravita-ivf.ru ), плаценте, матке. Диагностируются пороки сердечно-сосудистой системы у плода, устанавливается степень зрелости и особенности функционирования плаценты, исключается обвитие ребенка пуповиной.
- КТГ (кардиотокография) — метод обследования, при котором оценивают частоту сердцебиения плода и его двигательная активность. Исключаются нарушения в работе сердца, кислородное голодание.
По результатам третьего генетического скрининга делаются окончательные выводы о состоянии здоровья плода и решается вопрос о способе родоразрешения.
Расшифровка результатов
Расшифровку полученных результатов скрининга проводит лечащий врач. В спорных и затруднительных случаях собирается медико-генетическая комиссия. Будущим родителям подробно объясняют все возможные риски и дальнейшую тактику ведения беременности. Все решения принимаются совместно с супружеской парой, а медицинские вмешательства осуществляются после добровольного подписания согласия.
Возможные риски
Стандартный генетический анализ, состоящий из ультразвукового и биохимического скрининга, не представляет угрозы для здоровья женщины и плода. С инвазивными тестами дело обстоит немного по-другому. Так как они предполагают вмешательство в организм, при их проведении увеличивается вероятность самопроизвольного прерывания беременности. Согласно статистическим данным, для биопсии хориона такая возможность составляет 0,4%, для амниоцентеза — 1%.
Именно поэтому обследование рекомендуют проводить строго по показаниям.
Распространенные мифы
Некоторые пары отказываются от проведения генетического скрининга, мотивируя свое поведение ничем не обоснованными страхами и мифами.
К основным из них относятся:
- УЗИ вредит ребенку;
- биохимический анализ недостоверен;
- при хорошем здоровье и наследственности проводить генетический скрининг не нужно;
- «чему быть, тому не миновать».
На самом деле, УЗИ, являющееся обязательным при генетическом анализе, абсолютно не вредит будущему ребенку. Это подтверждено многочисленными научными исследованиями. При биохимическом обследовании определяется уровень плацентарных белков, количество которых практически не зависит от воздействия внешних факторов. Кроме того, при интерпретации результатов учитывается состояние здоровья женщины, вредные привычки и другие моменты.
Что касается хорошего здоровья пациентки, то многие заболевания передаются через несколько поколений. Еще несколько десятилетий назад диагностика не могла установить причины выкидышей. И последний момент — рано диагностированные заболевания можно исправить или минимизировать риск их появления. Именно поэтому не стоит отказываться от скрининга.
***
Список литературы
- ru.wikipedia.org
- Дубинина И.Г. Исследование альфа-фетопротеина для выявления групп с генетическим риском во время беременности // Итоги науки и техники. Генетика человека. — Москва. 1990. — Т.7.
- Исследование АФП и ХГ в сыворотке крови беременных, корреляция с состоянием плода и течением беременности / Кащеева Т.К. и др. // Медико-генетическая служба Санкт-Петербурга (к 30-летию медико-генетического центра). СПб. — 1999.

_w400_h273.png)
