Ошибки и осложнения при транспортной иммобилизации
Ошибки при
выполнении транспортной иммобилизации
делают ее неэффективной и часто приводят
к тяжелым осложнениям.
Наиболее
распространенные ошибки:
-
Применение
необоснованно коротких шин и подручных
средств. В результате средства
транспортной иммобилизации не
обеспечивают полное обездвиживание
области повреждения. -
Наложение средств
транспортной иммобилизации без
предварительного обертывания их ватой
и марлевыми бинтами. Причиной ошибки,
как правило служит поспешность или же
отсутствие заранее подготовленных к
наложению шин. -
Не выполненное
или недостаточно тщательно выполненное
выгибание проволочных шин в соответствии
с контурами и положением поврежденной
части тела. -
Недостаточная
фиксация шины к поврежденной части
тела бинтом. Экономия бинта в таких
случаях не позволяет удержать шину в
нужном для обездвиживания положении. -
Концы шины
чрезмерной длины, либо недостаточно
надежно закреплены при бинтовании.
Это способствует дополнительной
травматизации, создает неудобства при
транспортировке, не позволяет придать
конечности удобное положение. -
Нечастой, но очень
опасной ошибкой является закрытие
кровоостанавливающего жгута бинтованием
при укреплениии шины. В результате жгут
не виден и его своевременно не снимают,
что приводит к омертвлению конечности.
Осложнения
транспортной иммобилизации.Применение жестких повязок транспортной
иммобилизации при оказании первой
помощи пострадавшим может привести к
таким осложнениям как сдавление
конечности и образование пролежней.
Сдавление
конечности.
Наступает в результате чрезмерно тугого
бинтования, неравномерного натяжения
туров бинта, увеличения отека тканей.
При сдавлении конечности появляются
пульсирующие боли в области повреждения
конечности, периферические отделы ее
отекают, кожные покровы становятся
синюшного цвета или бледнеют, пальцы
теряют подвижность и чувствительность.
При появлении перечисленных признаков
повязку необходимо рассечь на участке
сдавления, а при необходимости –
перебинтовать.
Пролежни.
Длительное
давление шины на ограниченный участок
конечности или туловища приводит к
нарушению кровообращения и омертвлению
тканей. Осложнение развивается в
результате недостаточного моделирования
гибких шин, использования шин без
обертывания их ватой и недостаточной
защиты костных выступов. Данное осложнение
проявляется появлением болей, чувством
онемения на ограниченном участке
конечности. При появлении указанных
признаков, повязку необходимо ослабить
и принять меры к устранению давления
шины.
Тщательное
выполнение основных правил транспортной
иммобилизации, своевременный контроль
за пострадавшим, внимательное отношение
к его жалобам позволяют вовремя
предупредить развитие осложнений,
связанных с применением средств
транспортной иммобилизации.
Транспортная иммобилизация при повреждениях головы, шеи, позвоночника
Создание
обездвиживающих конструкций для головы
и шеи представляет большую сложность.
Крепление шины к голове затруднительно,
а на шее жесткие фиксирующие захваты
могут привести к сдавлению воздухоносных
путей и крупных сосудов. В связи с этим,
при повреждениях
головы и шеи чаще всего применяются
наиболее простые способы транспортной
иммобилизации.
Все действия по
обездвиживанию, как правило, выполняют
с помощником, который должен бережно
поддерживать голову пострадавшего и
тем самым предупреждать дополнительное
травмирование. Перекладывание
пострадавшего на носилки осуществляют
несколько человек, один из которых
поддерживает только голову и следит за
недопустимостью резких толчков, грубых
движений, перегибов в шейном отделе
позвоночника.
Пострадавшим с
тяжелыми повреждениями головы, шеи,
позвоночника необходимо обеспечить
максимальный покой и быструю эвакуацию
наиболее щадящим видом транспорта.
Транспортная
иммобилизация при повреждениях головы.
Травмы головы часто сопровождаются
потерей сознания, западением языка и
рвотой. Поэтому придание голове
неподвижного положения нежелательно,
поскольку при рвоте возможно попадание
рвотных масс в дыхательные пути и
удушение больного. Иммобилизация при
травмах черепа и головного мозга прежде
всего направлена на устранение толчков
и предупреждение дополнительного ушиба
головы во время транспортировки.
Показаниями
к иммобилизации являются все проникающие
ранения и переломы черепа, ушибы и
сотрясения мозга, сопровождающиеся
потерей сознания.
Для
иммобилизации головы, как правило,
используют подручные средства. Носилки
для транспортировки пострадавшего
устилают мягкой подстилкой в области
головы или подушкой с углублением.
Эффективным средством для смягчения
толчков и предупреждения дополнительной
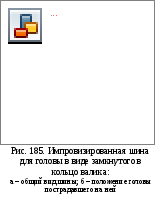
травмы головы может служить толстое
ватно-марлевое кольцо («бублик »). Его
изготовляют из плотного жгута серой
ваты толщиной 5 см замкнутого кольцом
и обернутого марлевым бинтом. Голову
больного помещают на кольцо затылком
в отверстие. При отсутствии ватно-марлевого
«бублика », можно использовать валик
сделанный из одежды или других подручных
средств и также замкнутый в кольцо
(рис.185). Пострадавшие с травмами головы
часто находятся в бессознательном
состоянии и требуют постоянного внимания
и ухода во время транспортировки.
Обязательно следует проверить, может
ли больной свободно дышать, есть ли
носовое кровотечение при котором кровь
и сгустки могут попасть в дыхательные
пути. При рвоте голову пострадавшего
следует осторожно повернуть на бок,
пальцем, обернутым платком или
салфеткой, необходимо удалить остатки
рвотных масс из полости рта и глотки,
чтобы они не мешали свободному дыханию.
Если дыхание нарушено из-за западения
языка, следует немедленно руками
выдвинуть нижнюю челюсть вперед, открыть
рот и захватить язык языкодержателем
или салфеткой. Для профилактики повторного
западения языка в полость рта следует
ввести трубку-воздуховод или проколоть
язык английской булавкой по средней
линии, пропустить через булавку кусок
бинта и фиксировать в натянутом состоянии
к пуговице на одежде.
Транспортная
иммобилизация при повреждениях нижней
челюсти .Осуществляется стандартной
пластмассовой пращевидной шиной. Техника
применения шины описана в разделе
«средства транспортной иммобилизации».
Иммобилизация нижней челюсти показана
при закрытых и открытых переломах,
обширных ранах и огнестрельных ранениях.
В
случае длительного обездвиживания
пластмассовой подбородочной шиной
возникает необходимость поить и кормить
больного. Кормить следует только жидкой
пищей через тонкую резиновую или
полихлорвиниловую трубочку длинной
10-15 см, введенную в полость рта между
зубами и щекой до коренных зубов. Конец
полихлорвиниловой трубочки следует
предварительно оплавить, чтобы не
повредить слизистую оболочку полости
рта.
Когда
отсутствует стандартная пращевидная
шина, иммобилизация нижней челюсти
осуществляется широкой пращевидной
повязкой или мягкой повязкой «уздечка»
(см. главу Десмургия). Перед наложением
повязки под нижнюю челюсть необходимо
подложить кусок плотного картона, фанеры
или тонкую дощечку размером 10 х 5 см,
обернутую серой ватой и бинтом. Пращевидную
повязку можно сделать из широкого бинта,
полосы легкой ткани.
Транспортировка
пострадавших с повреждениями нижней
челюсти и лица, если позволяет состояние,
осуществляется в положении сидя.
Транспортная
иммобилизация при повреждениях шеи и
шейного отдела позвоночника.Тяжесть
повреждений обусловлена расположенными
в области шеи крупными сосудами, нервами,
пищеводом, трахеей. Травмы позвоночника
и спинного мозга в шейном отделе
относятся к наиболее тяжелым повреждениям
и нередко приводят к гибели пострадавшего.
И
показана при переломах шейного отдела
позвоночника, тяжелых повреждениях
мягких тканей шеи, острых воспалительных
процессах.
Признаками
тяжелых повреждений шеи являются:
невозможность повернуть голову из-за
болей или удерживать ее в вертикальном
положении; искривление шеи; полный или
неполный паралич рук и ног при повреждении
спинного мозга; кровотечение; свистящий
звук в ране на вдохе и выдохе или
скопление воздуха под кожей при
повреждении трахеи.
Иммобилизация
лестничными шинами в виде шины Башмакова..
Шину формируют из двух лестничных
шин по 120 см. Вначале выгибают одну
лестничную шину по боковым контурам
головы, шеи и надплечий. Вторую шину
выгибают соответственно контурам
головы, задней поверхности шеи и грудного
отдела позвоночника. Затем, обе шины
обертывают ватой и бинтами и связывают
между собой, как указано на рисунке
(рис. 186). Шину прикладывают к пострадавшему
и укрепляют ее бинтами шириной 14 – 16см.
Иммобилизацию должны выполнять не менее
двух человек: один удерживает голову
пострадавшего и приподнимает его, а
второй – подкладывает и прибинтовывает
шину.
И
картонно – марлевым воротником (типа
Шанца).(рис. 187). Может быть заготовлен
заранее. Успешно применяется при
переломах шейного отдела позвоночника.
Из картона делают фигурную заготовку
размерами 430 х 140 мм, затем картон
обертывают слоем ваты и покрывают
двойным слоем марли, края марли сшивают.
На концах пришивают по две завязки.
Голову
пострадавшего осторожно приподнимают
и подводят под шею картонно-марлевый
воротник, завязки связывают спереди.
И
ватно-марлевым воротником.
(рис. 188). Толстый слой серой ваты обертывают
вокруг шеи и туго прибинтовывают бинтом
шириной 14 — 16 см. Повязка не должна
сдавливать органы шеи и мешать дыханию.
Ширина слоя ваты должна быть такова,
чтобы края воротника туго подпирали
голову.
Ошибки транспортной
иммобилизации при повреждениях головы
и шеи:
-
Неосторожное
перекладывание больного на носилки.
Лучше всего, если голову при перекладывании
поддерживает один человек. -
Иммобилизацию
выполняет один человек, что ведет к
дополнительной травме головного и
спинного мозга. -
Фиксирующая
повязка сдавливает органы шеи и
затрудняет свободное дыхание. -
Отсутствие
постоянного наблюдения за пострадавшим
в бессознательном состоянии.
Транспортировка
пострадавших с повреждениями шеи и
шейного отдела позвоночника осуществляется
на носилках в положении лежа на спине
со слегка приподнятой верхней половиной
туловища.
Т
иммобилизация при повреждениях грудного
и поясничного отделов позвоночника.
Пострадавшие с травмой позвоночника
нуждаются в особо бережной транспортировке,
так как возможно дополнительное
повреждение спинного мозга. Иммобилизация
показана при переломах позвоночника
как с повреждением спинного мозга, так
и без его повреждения.
Признаки
повреждения позвоночника: боли в области
позвоночника, усиливающиеся при
движениях; онемение участков кожи на
туловище или конечностях; больной не
может самостоятельно двигать руками
или ногами.
Транспортная
иммобилизация у пострадавших с
повреждениями позвоночника достигается
тем, что каким-либо способом устраняют
провисание полотнища носилок. Для этого
на них укладывают обернутый одеялом
фанерный или деревянный щит (доски,
фанерные или лестничные шины и др.).
Иммобилизация
с помощью лестничных и фанерных шин.
Четыре лестничные шины длиной 120 см,
обернутые ватой и бинтами, укладывают
на носилки в продольном направлении.
Под них в поперечном направлении
укладывают три – четыре шины длиной
80 см. Шины связывают между собой бинтами,
которые с помощью кровоостанавливающего
зажима продергивают между просветами
проволоки. Аналогичным порядком могут
быть уложены фанерные шины. Сформированный
таким образом щит из шин сверху укрывают
сложенным в несколько раз одеялом или
ватно-марлевыми подстилками. Затем на
носилки осторожно перекладывают
больного.
Иммобилизация
подручными средствами. Деревянные
рейки, узкие доски и др. укладывают как
показано на рисунке (рис. 189) и прочно
связывают между собой. Затем накрывают
их подстилкой достаточной толщины,
перекладывают пострадавшего и фиксируют
его. При наличии широкой доски допустимо
уложить и привязать пострадавшего на
ней (рис.190).
Д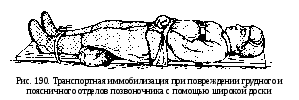
транспортировки и переноски раненого
можно приспособить снятую с петель
дверь. Вместо досок можно использовать
лыжи, лыжные палки, жерди, уложив их на
носилки. Однако следует очень тщательно
обезопасить от давления те участки тела
с которыми эти предметы будут соприкасаться,
чтобы предупредить образование пролежней.
При
любом способе иммобилизации, пострадавшего
необходимо фиксировать к носилкам,
чтобы он не упал при переноске, погрузке,
при подъеме или спуске по лестнице.
Фиксацию осуществляют полосой ткани,
полотенцем, простыней, медицинской
косынкой, специальными ремнями и др.
Под поясницу необходимо подкладывать
небольшой валик из серой ваты или одежды,
что устраняет ее провисание (рис.191). Под
колени рекомендуется подложить свернутую
валиком одежду, одеяло или небольшой
вещевой мешок. В холодное время года
больной должен быть тщательно укутан
одеялами.
В
стандартных шин и подручных средств,
пострадавший с повреждением позвоночника
укладывается на носилки в положении на
животе (рис. 192).
Ошибки
транспортной иммобилизации при
повреждениях грудного и поясничного
отделов позвоночника:
-
Отсутствие
какой-либо иммобилизации — это наиболее
частая и грубая ошибка. -
Отсутствие фиксации
пострадавшего на носилках со щитом или
шине из подручных средств. -
Отсутствие валика
под поясничным отделом позвоночника.
Эвакуация
больного должна осуществляться санитарным
транспортом. При транспортировке обычным
транспортом, под носилки необходимо
подстелить солому и т.д., чтобы свести
до минимума возможность дополнительной
Транспортная иммобилизация – это обеспечение неподвижности повреждённого сегмента или части тела человека во время его транспортировки. Это первая медицинская помощь пострадавшему. Для неё обычно применяют шины. Если они отсутствуют, то применяют любые средства, находящиеся под рукой (палки, ветки и т.д.). При плохой транспортной иммобилизации переломы могут вторично сместиться и кость может повреждать кожные покровы (перейти из закрытых переломов в открытые). Также могут повреждаться нервы, артерии, вены, внутренние органы.
Выделяют следующие правила транспортной иммобилизации:
- Если повреждены конечности, то обязательно должны быть обездвижены оба смежных к перелому сустава.
- Отмоделировать шину до наложения иммобилизации.
- Накладывать её в среднефизиологическом положении повреждённого сегмента.
- Накладывать её на одежду. Не нужно ничего снимать.
- Если перелом открытый, то нельзя ничего тянуть и вправлять, а фиксировать повреждённый сегмент в текущем положении.
Верхняя конечность
Повреждения плечевого пояса и плечевой кости
Если есть подозрение на травму костей плечевого пояса и плечевой кости, то подойдут следующие виды иммобилизации:
- Лестничная шина Крамера. При переломах данной области применяют следующий алгоритм проведения иммобилизации. Первый этап – моделирование шины по не травмированной верхней конечности от головок пястных костей до противоположного надплечья. Затем нужно согнуть руку в локте под углом 90 градусов, слегка отвести её и положить в подмышку валик. Приложить готовую конструкцию сзади повреждённой руки и прибинтовать её круговыми турами. Подвязать руку на косынку.
- Косыночная повязка. Сначала под прямым углом согнуть руку в локте. Подвесить её на косынку. Концы связать на шее.
- Обычное бинтование. Исходное положение повреждённой руки то же. Только бинтом она фиксируется к телу циркулярными турами.
Повреждения предплечья
Сначала её моделируют проволочную шину на неповреждённой руке от головок пястных костей до верхней трети плеча. Локтевой сустав повреждённой руки в положении сгибания под углом 90 градусов. Сзади прикладывается подготовленная конструкция. Затем её фиксируют круговыми турами и подвешивают руку на косынку. При травме локтя ладонь должна быть повернута вверх, в средней трети предплечья – к животу, в нижней трети – ладонь вниз.
Повреждения кисти
Обездвиживание повреждённой кисти проводят с использованием лестничной шины. Сначала её моделируют на не травмированной руке от локтя до ногтевых фаланг пальцев. Затем после сгибания в локте под углом 90 градусов уложить конструкцию сзади и фиксировать круговыми турами, подвесить на косынку.
Нижняя конечность
Повреждения бедра
Применяют следующий алгоритм транспортной иммобилизации при переломах бедра 3-мя лестничными шинами Крамера. Вначале они готовятся по неповреждённой нижней конечности. Задняя идёт от поясницы до стопы с загибом на ней под углом 90 градусов. Наружная – от подмышечной области до стопы. Внутренняя – от паха до стопы с загибом на неё под углом 90 градусов. Наложить сначала шину сзади, потом внутри и снаружи. Прибинтовать к корпусу и к ноге.
Повреждения голени
Также используется 3 проволочные шины. Моделируются на здоровой ноге. Задняя идёт от кончиков пальцев с загибом на стопе до ягодичной складки. Наружная – от в/3 бедра до стопы с загибом. Внутренняя – от в/3 бедра до стопы. Порядок накладывания, как и при травме бедра. Фиксируются круговыми турами бинта к ноге.
Повреждения области голеностопного сустава и стопы
На неповреждённой ноге моделируется шина от пальцев стопы до колена с загибом на стопе. Ногу в колене нужно немного согнуть. Подготовленную конструкцию уложить сзади повреждённого сегмента и фиксировать круговыми турами бинта.
Травмы рёбер и грудины
При травмах в области грудной клетки транспортная иммобилизация может осуществляться путем нетугого бинтования грудной клетки медицинским марлевым или эластичным бинтом. Причём новый тур идёт внахлёст, перекрывая половину старого. Более совершенной будет иммобилизация с помощью специальных корсетов на липучках, имеющих металлические вставки. Они дают жёсткость и надёжность иммобилизации.
Травмы позвоночника
При травмах позвоночника транспортировка пациентка осуществляется в лежачем положении на жёстком спинальном щите. Под спину в область травмы подложить валик. Если нет щита или жёстких носилок, то нужно транспортировать пациента лёжа на животе. При травме шеи нужно одеть на неё специальный воротник и зафиксировать его. Если воротника нет, то подойдёт шейный воротник из ваты и марли.
Травмы костей таза
Транспортировка пациента осуществляется лёжа на спине на щите. Пациент лежит в «позе лягушки»: в подколенные области ложится валик так, чтобы ноги были согнуты в коленях и тазобедренных суставах, а бедра разводятся. Таз можно дополнительно укрепить, связав простынёй.
Существует ряд факторов, состояний и заболеваний, повышающих риск переломов или других подобных травм. Например, согласно исследованиям, риск переломов у пожилых людей значительно увеличивается в холодный период года. Один из основных методов лечения переломов, независимо от причин, — иммобилизация гипсом.
Каждому врачу и пациенту важно знать возможные осложнения иммобилизации и способы снизить их вероятность. Пациенту следует разъяснить важность профилактического тестирования на иммобилизацию.
История гипса в медицине
Необходимость иммобилизовать перелом или другую травму так, чтобы избежать боли и деформации, обеспечивая при этом хотя бы минимальную подвижность, долгое время была ортопедической проблемой.
В древности для иммобилизации использовали бамбук и деревянные палки, пробовали многие материалы, такие как воск, крахмал, картон, но все закончилось неудачей. Когда гипс впервые был использован в строительстве, хирурги, заметившие его свойства, пришли к идее использовать его в ортопедии.
Первоначально переломы кости ног иммобилизовали в длинном узком деревянном ящике, а промежутки заполняли гипсом. Это было неудобно, поэтому искали альтернативы. Идея использовать гипс в повязках возникла у 4 военных хирургов в 1850 г. С тех пор иммобилизация гипсом широко применяется и по сей день.
Свойства гипса
При увлажнении гипса происходит химическая реакция между водой и сульфатом кальция. Во время нее выделяется тепло и высыхающий гипс затвердевает. Отверждение немодифицированного гипса начинается примерно через 10 минут после смешивания и заканчивается примерно через 45 минут.
Первые 72 часа гипс не полностью сухой, поэтому в этот период пациенты должны быть предельно осторожны. Сухой гипс дает при простукивании звонкий звук, а влажный — глухой.
Самым большим преимуществом гипса является свойство, позволяющее моделировать его форму, адаптированную к конечности. Гипс достаточно прочен, чтобы обеспечить иммобилизацию для заживления. К сожалению, осложнений иммобилизации, таких как неблагоприятное воздействие на кожу, тромбоз глубоких вен (ТГВ), синдром сдавления тканей, отек и другие, можно избежать не всегда.
Воздействие на кожу
Клиническая практика показывает, что даже при длительной иммобилизации гипсом кожа способна достаточно хорошо адаптироваться. Но возможны и осложнения:
- Повреждения кожи. Длительная иммобилизация гипсом делает уязвимой подлежащую кожу. Омертвевшую кожу не удаляют, она может отслоиться или появиться другие осложнения, например, мацерация. Иногда при иммобилизации экзотермическая реакция вызывает ожоги кожи.
- Аллергическая реакция. Аллергия на гипсовую повязку возникает крайне редко. В научной литературе описано несколько клинических случаев аллергического контактного дерматита, вызванного воздействием бензалкония хлорида в гипсовой повязке.
- Язвы. При неправильной технике иммобилизации давление гипса может привести к развитию язвы. Инородные тела, попавшие, например, в результате обездвиживания детей раннего возраста, легко маскируются гипсом и вызывают большее местное давление на кожу, что приводит к образованию раны. Каждого пациента следует предупредить об опасности появления царапин на коже.
Тромбоз глубоких вен
Длительная иммобилизация нижних конечностей гипсом создает риск тромбоза, о котором следует сообщить пациенту. Два независимых исследования показали, что частота ТГВ у взрослых после 3 недель иммобилизации нижней конечности составляла в среднем 15–36%.
Результаты исследований по оценке пользы профилактического лечения низкомолекулярным гепарином довольно неоднозначны.
Тромбоз глубоких вен чаще встречается при иммобилизации нижних конечностей, но также может быть следствием иммобилизации верхних конечностей.
Синдром сдавления тканей
Одно из самых опасных осложнений иммобилизации — синдром сдавления тканей (делится на острый и хронический). Это состояние, при котором повышенное давление в замкнутом пространстве ухудшает кровообращение и функцию тканей. Синдром компрессии тканей может вызвать частичную или полную потерю функции конечностей и даже смерть.
Острый синдром компрессии тканей нижних конечностей встречается у 2–9% пациентов с переломами большеберцовой кости. Симптомы повреждения нервов, такие как парестезия и покалывание, проявляются уже через 30 минут после начала ишемии, а необратимые поражения могут развиться уже через 12 часов.
Диагностировать синдром сдавления тканей сложно. Наиболее частыми симптомами синдрома острого сдавления тканей являются боль, парез, бледность, паралич, высокое внутрикомпарамное давление и ранние признаки, такие как онемение, покалывание и парестезия. Синдром сдавления тканей также может вызывать ишемическую контрактуру Фолькмана. Следует обратить внимание на пациентов с переломами большеберцовой или другой кости, которые жалуются на непропорционально сильную боль.
Синдром сжатия тканей — это критическое повышение давления в определенной иммобилизованной или сжатой части тела, которое приводит к снижению перфузионного давления в тканях. Синдром может развиваться при повышении интерстициального давления в костно-фасциальном отделе.
Перфузия тканей пропорциональна разнице между давлением капиллярной перфузии (KPS) и давлением интерстициальной жидкости. При превышении KPS происходит разрушение капилляров и ишемия мышц и нервов. Аналогичное уменьшение КПС происходит при уменьшении размера отсека, например, из-за внешнего давления.
Отек
Отек мягких тканей, связанный с переломом конечности, обычно проходит в течение 48 часов с момента возникновения травмы, оставляя свободное место в гипсе. Это может привести к большему или меньшему смещению трещины, поэтому важно своевременно замечать и оценивать изменения несоответствия гипса, так как может потребоваться повторная перегипсовка.
Это явление чаще встречается из-за травм нижних конечностей, когда отек часто значительно уменьшается после подъема конечностей. Во избежание осложнений необходимо обеспечить достаточную амортизацию при отеке. Отеки или посинение конечностей могут указывать на снижение оттока венозной крови из-за герметичности гипса.
Другие осложнения
Распространенное хроническое осложнение иммобилизации — болезнь переломов, которая характеризуется остеопоротическими изменениями костей, жесткостью суставов, атрофией мышц, разрушением хрящей и ослаблением связок. Важно оценить адекватность ощущаемой пациентом боли перенесенной травме.
Редкое осложнение внутренней фиксации и наложения гипса — локализованный гипертрихоз.
Когда тело обездвижено, может возникнуть синдром шины, который клинически называется синдромом верхней брыжеечной артерии. Этот синдром обычно возникает в желудочно-кишечном тракте из-за растяжения верхних кровеносных сосудов брыжейки. Наиболее частыми симптомами являются тошнота, рвота, лихорадка и нарушение электролитного баланса. Это осложнение встречается редко.
Как избежать осложнений?
Большинство осложнений можно избежать, соблюдая хорошую технику иммобилизации гипсом. Она включает в себя:
- правильное покрытие травмированного участка;
- корректировку, предотвращение появления морщин;
- поддержание функционального положения суставов;
- предотвращение образования точек давления при формировании шины.
Детей и пациентов с поражениями мягких тканей (включая ожоги), множественными травмами, параличом или парезом, травмой головы или гиперчувствительностью (из-за воздействия лекарственных препаратов, токсикомании или психоза) следует лечить с осторожностью, чтобы избежать синдрома сдавления тканей. Необходимо оценить состояние нервно-сосудистой системы и зафиксировать аномалии.
Об осложнениях гипсовой иммобилизации могут свидетельствовать следующие жалобы: потеря или нарушение ощущений в пораженной конечности, покалывание, невозможность отодвинуть пальцы от места иммобилизации, стойкий отек после подъема, сильная боль, опухшие конечности и другие жалобы.
Помогают снизить риск осложнений регулярные профилактические визиты пациента к врачу, соблюдение инструкций по применению гипсовых шин, знание возможных осложнений и их выявление.
Для прогнозирования неудач гипсовой иммобилизации используются радиологические параметры — индекс гипсовой повязки и индекс зазора.
- Индекс шины — это соотношение между внутренним диаметром гипса на боковой проекции и внутренним диаметром гипса на переднезадней проекции.
- Индекс зазора — это зазор между гипсом и кожей, измеренный как отношение к внутреннему диаметру гипса.
Гипс или другие материалы?
Использование гипса немного уменьшилось с появлением стекловолоконных и полиуретановых лент и шин. Но гипс имеет определенные технические преимущества перед синтетикой, его можно клеить, гипс требует меньшего напряжения. Гипс впитывает жидкости, включая гной, кровь и пот.
Чтобы удалить гипс, даже если пилы для гипса нет рядом, шину можно снять, намочив и размотав повязку или используя простые ручные режущие инструменты.
По сравнению со стекловолокном, гипс труднее поддерживать в присутствии влаги и труднее обеспечивать его чистоту. Производные гипса тяжелее стекловолокна и считаются более ограничительными и менее удобными. Однако при всех своих достоинствах и стоимости гипс остается для иммобилизации в некоторых состояниях материалом первой линии.
Резюме
Гипс до сих пор широко используется для иммобилизации конечностей, так как его можно применять в случае острой и образованной травмы. Важно оценить возможные осложнения, проинформировать пациента, как их избежать, и своевременно их заметить.
Возможные осложнения включают синдром сдавления тканей, ТГВ, поражения кожи (язвы, зуд), отек, остеопоротические изменения костей, жесткость суставов, атрофию мышц, разрушение хрящей, слабость связок и другие.
Важные жалобы пациента включают потерю или нарушение чувствительности в пораженной конечности, покалывание, невозможность вывести пальцы за пределы места иммобилизации, стойкий отек, сильная боль, опухшие конечности, дряблая, потрескавшаяся или натертая кожа.
Источники: Шарма Х., Прабу Д. Парижский гипс: прошлое, настоящее и будущее. J Clin Orthop Trauma. 2013. Коннолли Дж. Безоперационное лечение переломов. В: Bucholz RW, et al. редакторы. 6-е изд. т. 1. Липпинкотт Уильямс и Уилкинс; Филадельфия: 2006. Вонг Д.А., Уотсон А.Б. Аллергический контактный дерматит из-за хлорида бензалкония в гипсе. J. Dermatol. 2001. Ingoe H, et al. Снятие гипсовой повязки ниже колена, носимой в течение 28 месяцев: описание случая. Ingoe et al. Журнал медицинских историй болезни 2011. Jørgensen PS, et al. Низкомолекулярный гепарин (Innohep) в качестве тромбопрофилактики у амбулаторных пациентов с гипсовой повязкой: венографическое контролируемое исследование. Тромб. Res. 2002; Lapidus LJ, et al. Длительная тромбопрофилактика с помощью далтепарина после хирургического лечения разрыва ахиллова сухожилия: рандомизированное плацебо-контролируемое исследование. J. Orthop. Травма. 2007. Halanski M, Noonan KJ. Иммобилизация гипсом и шиной: осложнения. Акад. Orthop. Surg. 2008. Маузер Н. и др. Острый синдром отсека нижних конечностей. Ортопедия. 2013; Малик А.А. и др. Синдром острого компартмента, угрожающий жизни и конечностям, требует неотложной хирургической помощи J. Perioper. Практик. 2009. Американская академия хирургов-ортопедов. Журнал Американской академии хирургов-ортопедов, том 19. Singal R, et al. Синдром верхней брыжеечной артерии: отчет о болезни. N Am J Med Sci. 2010.
Транспортная иммобилизация пациента — это первое противошоковое мероприятие, которое предупреждает возникновение кровотечения и вторичного шока по причине смещения фрагментов костей, уменьшает боль, препятствует возникновению заражений. Это важное мероприятие, но не основное в вопросе оказания доврачебной квалифицированной помощи.
Только грамотная и продуманная иммобилизация облегчит состояние пострадавшему. Поэтому следует четко выполнять следующие правила:
- соблюдение кратчайших сроков от момента повреждения до осуществления помощи непосредственно на месте происшествия;
- выполнение обезболивания для пострадавшего;
- наложение асептической повязки на раны;
- выполнение иммобилизации поверх одежды и обуви пациента;
- при наложении жгута обеспечить ему хорошую видимость и качественную фиксацию;
- при травмах костей конечностей — необходимо обездвижить два смежных с поврежденным участком конечности сустава;
- при переломах обеих костей обездвижить три сустава;
- для предотвращения болевых ощущений и для профилактики контактных обморожений следует выстлать средства иммобилизации ватно-марлевыми прокладками или сеном, травой;
- в холодное время года — утеплить конечность.
Современное оборудование для иммобилизации пациента — это широкий ассортимент приспособлений для обездвиживания, правильной фиксации, оперативной реанимации и надежной транспортировки. В зависимости от поставленных задач и целей существуют следующие разновидности данных устройств:
- медицинские каталки, носилки;
- комплекты шин;
- загрузочные устройства;
- полимерные бинты;
- доски и щиты для фиксации позвоночника;
- фиксаторы шеи, головы;
- система ремней;
- вакуумные подушки;
- иммобилизационные матрасы.
Конструкция оборудования для иммобилизации пациента обустроена так, чтобы ею можно в любой момент быстро воспользоваться, не зависимо от вида медицинского транспорта и от свободного пространства. Оно характеризуется мобильностью, легкостью, складными возможностями, изготавливается из прочных, атравматичным, гибких материалов. В данных системах чаще всего используются полимерные наполнители, которые создают без сильного давления на ткани мягкую поддержку, без нарушения кровообращения, сжатия на поврежденном участке. Они могут фиксироваться ремнями к доскам, носилкам, вакуумным матрасам, способствуя маневренной транспортировке пострадавшего, соединяются застёжками-карабинами, позволяют горизонтально или вертикально перемещать пациента в небольшом пространстве медтранспорта.
Компактное, простое, удобное в применении оборудование для иммобилизации пациента создано для применения не только в условиях стационара, но и в полевых, уличных, амбулаторных условиях. Надежные и функциональные устройства различной комплектации и вида прочно фиксируют тело человека, исключая опасность перемещений, сдвигов, повторного травмирования костей и мягких тканей.
Правильное использование средств иммобилизации, хорошее знание, усердие и внимание помогают избежать многих ошибок при ее выполнении и значительно облегчают страдания потерпевшего.



