Ежегодно в России тысячи лабораторий выполняют миллиарды анализов. Но есть ли гарантия, что результаты ваших лабораторных исследований правдивы?
Ошибки бывают разные: от неправильно определенного уровня гемоглобина до неверной интерпретации цитологического материала. Достоянием гласности становятся только ошибки, повлекшие очень серьезные последствия. Так, например, у 33-летней женщины в результате ошибки лаборанта не было установлено наличие злокачественной опухоли на ранней стадии, хотя она сделала все рекомендованные врачом исследования. Она успокоилась, но, когда опухоль обнаружили, было уже поздно…
Большинство ошибок, к счастью, не влечет сколько-нибудь серьезных последствий. Вы можете и не догадаться об ошибке. Например, если результат анализа показывает низкий уровень гемоглобина, вы просто включаете в рацион богатые железом продукты и железосодержащие пищевые добавки, и повторный анализ показывает, что гемоглобин — в норме. Но даже если результат первого анализа был ошибочным, вы просто съели лишнего «железа».
Где подстерегают ошибки?
Лабораторное исследование состоит из трех частей: преаналитической (от подготовки пациента до момента поступления биоматериала в работу), собственно аналитической и постаналитической (от момента, когда материал покидает прибор, до выдачи результатов пациенту). И на каждом из этих этапов может случиться ошибка.
1. Ошибка может быть заложена уже вначале, при оформлении заказа на исследования. Нa этот этап приходится более половины всех ошибок. Медсестра может неправильно или неразборчиво написать фамилию пациента, перепутать направления на анализы или пробирки.
2. Ошибка может случиться непосредственно во время проведения анализа. В лабораториях, где используют устаревшие методы исследований, вероятность таких ошибок выше. Они не предполагают использования одноразовой лабораторной посуды, многие операции выполняются вручную. Но в оснащенных современными приборами лабораториях вероятность ошибки при проведении исследований практически исключена.
3. Ошибка возможна при интерпретации исследований цитологических и гистологических материалов. В этих случаях применяется исключительно экспертная опенка, то есть врач изучает материал под микроскопом. Есть вероятность, что он «не разглядит» те или иные изменения в клетках или тканях пациента или неверно истолкует их.
4. Виновниками ошибок могут стать сбои в работе приборов.
5. Существует вероятность переноса микроскопических частиц биоматериала из одной пробы в другую, хотя она и очень мала.
Как себя обезопасить?
— Проходите лабораторные исследования только в государственных медицинских учреждениях или коммерческих лабораториях, имеющих лицензию на медицинскую деятельность. Если она не вывешена в рамочке в приемном отделении, попросите показать ее. О высоком качестве работы учреждения свидетельствует и его многолетнее присутствие на рынке медицинских услуг.
— Не стесняйтесь проверять, правильно ли медсестра написала вашу фамилию, инициалы, дату рождения. Проследите, чтобы именно ваши фамилия и имя, идентификационный номер или уникальный штрих-код были нанесены на вашу пробирку.
— Если исследования проводились в рамках диспансеризации или, например, для получения медицинской справки, а результаты показали отклонения от нормы, стоит обратиться к врачу. Он оценит, насколько существенны эти отклонения, и направит на повторные исследования через семь-десять дней. Если отклонения будут зафиксированы вновь, он назначит углубленные исследования.
— Если у вас обнаружены клинические признаки того или иного заболевания, а лабораторные исследования не подтверждают это, то вы можете в индивидуальном порядке вновь провести исследование из того же материала.
— Особый случай — гистологические и цитологические исследования, требующие экспертной оценки. В одних материалы исследуют два врача, в других — один врач, но все сложные и сомнительные случаи отправляются на версификацию в медицинское учреждение, с которым у лаборатории заключен договор.
— Если обнаружен положительный результат на такие социально значимые инфекции, как ВИЧ или гепатит, лаборатория, согласно действующему законодательству, обязана провести подтверждающий тест из того же материала. Пациенту должны сообщать о результатах исследований только после того, как получен окончательно подтвержденный ответ.
Наш эксперт Елена Анатольевна Кондрашева, директор технологического департамента лаборатории INVITRO:
Больше всего ошибок случается при оформлении заказа на исследование. Автоматизация этого процесса может свести такого рода ошибки практически к нулю. На этом этапе сотрудник лаборатории формирует заказ и присваивает ему уникальный штрих-код. Все данные о клиенте тут же в его присутствии вносятся в информационную систему. Штрих-код приклеивается к пробирке и с этой пробиркой клиент идет в процедурный кабинет. В дальнейшем во все приборы пробирка попадает с этим штрих-кодом. Современное оборудование позволяет в 99% случаев использовать «первичную пробирку», т.е. биоматериал, например кровь, не переливается из одной большой пробирки, как было раньше, по нескольким маленьким. Все автоматизировано: пробирка «переезжает» в приборе от одного анализатора к другому, который считывает штрих-код. Таким образом, изначально правильно оформленные пробирки перепутать уже невозможно.
Что значит «мазок на цитологию» в гинекологии? Как прочитать его результаты и почему всем женщинам необходимо ежегодно обследоваться у гинеколога? Найти ответы на эти и другие вопросы нам помогла врач – акушер-гинеколог «Клиники Эксперт» Воронеж Валентина Ивановна Хвостикова.
— Валентина Ивановна, расскажите, в чём суть цитологического исследования в гинекологии?
— Цитологическое исследование – это пап-тест (мазок) на патологию шейки матки, который необходимо сдавать ежегодно. Проводится он для ранней диагностики предраковых и раковых болезней шейки матки.
— Какие бывают виды цитологического исследования? Каковы их особенности?
— Существует два вида цитологического исследования. Традиционный, когда материал, взятый из канала шейки матки и с поверхности шейки матки (эндоцервикса и экзоцервикса), наносится на предметное стекло. И второй – метод жидкостной цитологии. В этом случае материал забирается специальной щёточкой сразу с эндо- и экзоцервикса и переносится в контейнер с жидкостной средой. Преимущество этого метода в том, что все клетки, взятые из канала шейки матки и с поверхности шейки матки, находятся в контейнере и не высыхают. В ходе исследования методом жидкостной онкоцитологии в материал могут попасть слизь, эритроциты, лейкоциты. Цитолог отделяет клетки эндоцервикса и экзоцервикса, чтобы провести качественное исследование. Жидкостная онкоцитология считается более информативным методом диагностики. Но это достаточно дорогостоящее исследование, и в практике широко не используется.
Традиционная онкоцитология – основной способ, которым пользуются акушеры-гинекологи в своей практике для диагностики патологий шейки матки. Очень важны качество забора материала и техника его нанесения на стекло.
— Правильно ли я понимаю, что качество мазка может быть плохим (неинформативным)?
— Да, это возможно. Но такое бывает очень редко. Когда мы получаем результат онкоцитологии, взятой традиционным способом (на два стекла), то в нём обязательно отмечается, что мазок хорошего качества, содержит достаточное число клеток цилиндрического и плоского эпителия.
— Какие патологии могут быть выявлены в ходе исследования мазков на цитологию? Как правильно расшифровать результат исследования?
— Сама цель забора материала для анализа – ранняя диагностика патологий шейки матки. Результаты анализа мазков на цитологию шейки матки могут быть следующими:
А) «Цитограмма без особенностей. Негативный в отношении интраэпителиальных поражений и злокачественности материал». Это хороший результат, у женщины нет патологии шейки матки. Интраэпителиальные поражения – дисплазия шейки матки, которая является предраковым заболеванием.
Б) Следующий вид заключений цитологических исследований – «цитограмма ЦИН 1 (CIN1)», т. е. цитограмма дисплазии лёгкой степени. Это международная классификация.
В) Ещё один результат – цитограмма ЦИН 2 (CIN2), т. е. цервикальная интраэпителиальная неоплазия второй (средней) степени.
Г) Четвёртый возможный результат мазка – ЦИН 3 (CIN3), цервикальная интраэпителиальная неоплазия 3 степени. Это тяжёлая дисплазия шейки матки, расценивается как рак in situ (начальная ступень развития рака шейки матки).
Д) Следующее цитологическое заключение – рак шейки матки.
— Валентина Ивановна, а известны ли причины таких изменений? Почему они возникают?
— На сегодняшний день установлено, что причина дисплазии и рака шейки матки – ВПЧ-инфекция. ВПЧ – это аббревиатура вируса папилломы человека. Синоним ВПЧ-инфекции, который встречается в информационном поле – папилломавирусная инфекция (ПВИ).
Немецкий учёный Харальд цур Хаузен в 1983 году доказал, что рак шейки матки вызывается вирусом папилломы человека, передающимся половым путём. За это открытие в 2008 году он получил Нобелевскую премию.
— Что делают акушеры-гинекологи после того, как получат результаты мазка на цитологию?
— При выявленных дисплазиях (любой степени) выполняется кольпоскопия и биопсия шейки матки. Женщина обследуется на ВПЧ-инфицирование и проводится лечение ВПЧ-инфекции.
При получении результата цитологического исследования ЦИН 2 нужно провести выскабливание цервикального канала, а также биопсию шейки матки, чтобы исключить более тяжёлую патологию.
По результатам анализа ЦИН 3 мы направляем пациентку в онкодиспансер, где она в дальнейшем наблюдается.
По цитологическому заключению «рак шейки матки» женщина направляется в онкодиспансер, где ей проводят расширенную экстирпацию матки с придатками (операция Вертгейма). Впоследствии она наблюдается в онкодиспансере и проходит курс терапии.
Важно помнить, что каждая женщина должна обследоваться на папилломавирусную инфекцию. ВПЧ-инфицирование обязательно нужно лечить, чтобы предупредить развитие рака шейки матки. В ранней диагностике заболевания нам помогает обследование на цитологию и ВПЧ-инфекцию.
Записаться на приём к врачу – акушеру-гинекологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовала Марина Воловик
Редакция рекомендует:
Мифы и правда об эрозии шейки матки
Полип шейки матки: почему появляется и что с ним делать?
Гистология: что это за анализ?
Для справки:
Хвостикова Валентина Ивановна
В 1991 г. с отличием окончила Воронежский государственный медицинский институт, в 1993 г. – ординатуру по акушерству и гинекологии. Работала в областном роддоме.
Дополнительная специализация по УЗИ-диагностике.
В настоящее время – врач – акушер-гинеколог в «Клинике Эксперт» Воронеж. Принимает по адресу: ул. Пушкинская, д. 11.
Вверху бланка указывается дата поступления материала. Это нужно чтобы знать, когда именно проводилось исследование. Кроме этого указывается качество материала.
Расшифровка терминов, используемых для описания качества взятого материала
| Качество мазка | Описание |
| Адекватный | Качество мазка позволяет провести полноценное исследование |
| Недостаточно адекватный | Анализ провести можно, но его результаты будут сомнительными. Указываются причины, которые могут снизить достоверность диагностики, |
| Неадекватный | Материал плохой, не подходящий для проведения цитологии |
Наиболее распространённые причины неадекватности мазков
| Причина | Чем вызвано | Как избежать |
| Плохое качество материала, вызванное неправильным взятием мазков | Плохо удалены вагинальные выделения, шейка недостаточно хорошо выведена в зеркалах | Обращение к опытному гинекологу, хорошо владеющему методикой получения цитологического материала |
| Мало материала. Велика вероятность, что патологические клетки не попали в образец | Недостаточные усилия при надавливании на инструмент при взятии мазка, материал взят не со всей поверхности | |
| Примеси в мазках | Применение перед взятием анализа лекарств, вводимых во влагалище. Интимные контакты, сопровождающиеся выделением сперматозоидов и смазки с презерватива | За 2-3 дня до взятия мазков нужно отказаться от интимных контактов и не вводить лекарства в половые пути. Иначе цитология может показать неправильный результат |
| Значительная примесь крови | Мазок взят во время критических дней, сразу после родов или аборта | Не сдавать анализы в эти периоды |
| Большое количество лейкоцитов, мешающее оценке | Мазок взят на фоне выраженного воспалительного процесса | Вначале пролечить острое воспаление. Хронические воспалительные процессы в стадии ремиссии (стихания симптомов) противопоказанием к исследованию не являются |
Заполнение данных цитограммы
В этом разделе описываются результаты цитограммы – цитологического анализа, который может быть:
- Без особенностей. Цитологическая (клеточная) картина, которую видит врач-цитолог, соответствует возрастной норме и фазе менструального цикла. Такая запись указывает на отсутствие патологических процессов.
- С возрастными изменениями. В климактерическом или предклимактерическом возрасте из-за снижения уровня гормонов и возрастных изменений тканей мазок будет отличаться от результатов цитологии молодой женщины. Наличие только возрастных изменений считается вариантом нормы
Что видит врач при проведении цитологии
Чтобы понять, какие клетки может увидеть врач при проведении цитологии, нужно представить строение эпителия – ткани, покрывающей шейку матки и цервикальный канал.
Многослойный плоский эпителий, покрывающий снаружи шейку матки, состоит из нескольких слоев:
- Базального и расположенного над ним парабазального. Эта ткань состоит из клеток, имеющих небольшой размер и крупное ядро – центральную часть клетки, в которой хранится генетическая информация.
- Сверху над парабазальным расположен промежуточный слой. Его клетки вытянутые (веретенообразные) с мелкими ядрами.
- Самый верхний слой называется поверхностным. Он состоит из крупных клеток с большими ядрами двух типов – пикнотичными (сморщенными) и везикулярными (пузырьковидными).
Цервикальный канал, проходящий внутри шейки матки, выстлан однослойным цилиндрическим (железистым) эпителием. Внутри него находятся железы, выделяющие слизь, которая смазывает слизистую.
В мазок во время взятия анализа попадают все виды клеток, но в разных отделах шейки они встречаются в различных количествах. Цитология также зависит от возраста женщины.
Состав мазка на цитологию в норме в разные возрастные периоды
| Область шейки матки | Репродуктивный период | Пременопауза и менопауза |
| Наружная поверхность шейки (эктоцервикс) | Основная масса – клетки поверхностного слоя эпителия. Наблюдается небольшое число других типов клеток шейки матки – парабазальных, промежуточных, цилиндрических | За счёт возрастного истончения эпителия часто встречаются атрофический тип мазка. В нем, кроме поверхностных, обнаруживается большое количество клеток более глубоких слоев – промежуточных, парабазальных |
| Цервикальный канал (эндоцервикс) | Клетки цилиндрического (железистого) эпителия, выстилающего эту часть шейки матки | Граница двух видов эпителия, которая у молодой женщины находится на поверхности шейки, в климактерическом периоде сдвигается внутрь цервикального канала. Поэтому в мазке обнаруживаются клетки, характерные для обоих видов тканей |
| Переходная зона – граница двух типов эпителия, покрывающих наружную поверхность шейки матки и цервикальный канал | В этой области обнаруживаются клетки, характерные для обоих типов тканей. Присутствуют клетки метаплазированного (незрелого) эпителия, которые после созревания распределяются на цервикальный канал и поверхностный слой шейки. | Мазок, в основном, состоит из зрелых клеток эпителия. Незрелых (метаплазированных) – очень мало. Это связано с угасанием репродуктивной функции организма |
Соответствие цитограммы тому или иному заболеванию – интерпретация результатов
В протоколе цитологического исследования имеется раздел, в котором указывается соответствие полученных результатов тому или иному заболеванию. Это позволяет врачу-гинекологу правильно расшифровать анализ и поставить верный диагноз.
Цитологический анализ, соответствующий пролиферации (гиперплазии) железистого эпителия – неблагоприятный признак. Резкое увеличение неправильно развитых (атипичных) железистых клеток указывает на предрак (дисплазию) которая может переходить в злокачественную опухоль – аденокарциному.
Мазок, соответствующий гиперкератозу, указывает на предраковые патологии и онкологию. В норме эпителий шейки матки мягкий, не имеющий жёстких участков. Однако при предраковых поражениях (дисплазии, лейкоплакии, эрозии – эктопии) и злокачественных процессах развитие клеток нарушается, и они становятся плотными – роговыми. Такое состояние называется кератозом (дискератозом).
Существует три степени дискератоза:
- Паракератоз – самая слабая степень. В этом случае строение клеток максимально приближено к нормальному.
- Гиперкератоз – при этой патологии клетки становятся плотными и блестящими. Внутри них находится плотное вещество – кератин.
- Акантоз – наиболее выраженная степень дискератоза, при которой происходит прорастание ороговевших клеток вглубь тканей.
При обнаружении признаков гиперкератоза требуется проведение дополнительной диагностики и лечение выявленных патологий. У таких пациенток велик риск развития распространённой (инвазивной) формы рака.
При цитологической картине, соответствующей воспалительному процессу, в мазке присутствуют большое количество лейкоцитов, возбудители половых инфекций, грибки молочницы. В анализе указывается степень выраженности воспаления, которая может быть слабой, умеренной и сильной.
При цитологической картине, соответствующей бактериальному вагинозу, в мазке находят большое количество условно-патогенной флоры – микроорганизмов, которые в обычных условиях находятся в половых путях, не вызывая проблем. Обнаружение условно-патогенной флоры в результатах цитологии говорит о гибели здоровой флоры половых путей и разрастании патологической.
Бактериальный вагиноз развивается при снижении иммунитета, лечении антибиотиками и других причинах, приводящих к нарушению микробного дисбаланса
При воспалительном типе мазка в результатах анализа указывается этиологический фактор – микроорганизмы, которые вызвали такой процесс. Однако цитология не всегда позволяет найти «виновников» болезни. Поэтому таким женщинам нужно сдать анализ на флору, выявляющий возбудителей инфекций. Оптимальный вариант – исследование Фемофлор, применяемое в Университетской клинике для одновременного обнаружения разнообразных патогенных микроорганизмов.
Цитологическая картина, соответствующая атрофическому кольпиту обнаруживается у женщин в постменопаузе. При этом заболевании возникает воспалительный процесс, связанный со снижением уровня гормонов и изменением свойств слизистой половых путей.
У женщин в мазках обнаруживаются:
- Признаки дискератоза (ороговения) разной степени.
- Резервноклеточная гиперплазия – замена истощенного слоя цилиндрического эпителия канала шейки матки резервными клетками, находящимися под ним.
- Плоскоклеточная метаплазия – замещение эпителия шейки матки молодыми клетками. Опасен вариант метаплазии с атипией, который указывает на предраковое перерождение или на раковую опухоль.
Сочетание постоянного вялотекущего воспалительного процесса и климактерического периода значительно увеличивает риск онкологии, поэтому таким женщинам обязательно нужен углубленный врачебный контроль.
Продолжение статьи
- Интерпретация (расшифровка) результатов цитологии
- Расшифровка цитологии: интерпретация лицевой стороны единого бланка
- Расшифровка цитологии: интерпретация результатов цитологического анализа согласно их классификации по Папаниколау
- Интерпретация зарубежной терминологии, используемой для расшифровки цитологии
- Расшифровка цитологии: интерпретация протокола цитологического обследования при дисплазии шейки матки
- Расшифровка результатов цитологии при предраковых патологиях
- Расшифровка цитологии: что делать, если анализ на цитологию шейки матки выявил предрак
- Расшифровка цитологии: интерпретация протокола цитологического обследования при раке шейки матки
- Расшифровка цитологии: дальнейшие действия при плохой интерпретации анализов
Что такое цитология шейки матки? Как осуществляется взятие мазка на цитологическое исследование? Как правильно расшифровать результаты анализа? Что такое nilm,ASC-US, LSIL, HSIL, CIS, AGC, AIS в результатах цитологии? На эти и другие вопросы отвечает кандидат медицинских наук акушер-гинеколог Хоперская Ольга Викторовна.
Цитологическое исследование (цитология) является основным методом скрининговой оценки состояния эпителия шейки матки. Основная задача цитологического скрининга заключается в поиске измененных эпителиальных клеток (атипичных, имеющих отличное от нормальных эпителиальных клеток строение).
Термин «атипичные клетки» подразумевает как клетки с признаками дисплазии – легкой, умеренной или тяжелой (предраковые клетки), так и собственно раковые клетки. Разница между ними – в степени выраженности изменений в строении клеток.
Цитологический скрининг необходимо выполнять всем женщинам (исключая девственниц и пациенток, перенесших экстирпацию (удаление) матки), начиная с 21 года, заканчивая в 69 лет (при отсутствии в исследованиях изменений), регулярность сдачи анализа – 1 раз в год, согласно приказу 572н (1 ноября 2012), однако допустимо сдавать анализ 1 раз в три года (приказ МЗРФ №36 ан, от 3 февраля 2015).
В настоящее время существует две альтернативных методики фиксации и исследования биологического материала, ключевым отличием которых для пациентов является их эффективность.
ПАП-тест и жидкостная цитология
Забор материала осуществляется однотипно (стандартизированный забор): комбинированной щеткой или двумя цитологическими щеточками (рисунок 1), так как эпителий должен быть взят как с наружной вагинальной поверхности шейки матки (эктоцервикса), так и с внутренней – из цервикального канала (эндоцервикса). Необходимость забора клеточного материала из цервикального канала обусловлена тем, что зона стыка эпителиев (цилиндрического и многослойного плоского неороговевающего –места, где чаще всего начинаются «нехорошие» процессы (90-96%случаев)) с возрастом смещается ближе к центру и внутрь цервикального канала.
Рисунок 1 – Цитологические щетки (слева – комбинированная, справа – 2 цитологические щетки)
Рекомендуют осуществлять забор цитологического материала до бимануального (двуручного) вагинального обследования, кольпоскопии и ультразвукового исследования. Не следует сдавать мазки при наличии вагинита (воспалительного процесса во влагалище), в период его лечения, во время менструации. Также за двое суток необходимо половое воздержание.
Техника забора биоматериала:
- пациентка лежит на гинекологическом кресле;
- во влагалище вводят зеркало, визуализируя шейку матки;
- область наружного зева аккуратно промакивают ватным тампоном с целью удаления слизи;
- при использовании двух цитощеток: первую щетку располагают на влагалищной поверхности шейки матки и в экзоцервиксе и поворачивают на 360⁰ по часовой стрелке 5 раз, а вторую – в цервикальном канале на глубине около 2 см и поворачивают не менее 3 раз против часовой стрелки;
- при использовании комбинированной цитощетки: в цервикальный канал вводится центральная часть щетки, имеющая короткие щетинки, расположенные горизонтально, при этом длинные щетинки располагаются на влагалищной части шейки матки, щетку поворачивают по часовой стрелке 3 – 5 раз.
Отличия ПАП-теста и жидкостной цитологии
- В случае выполнения традиционного цитологического исследования (ПАП-теста) полученный материал распределяют на предварительно обезжиренном предметном стекле равномерным тонким слоем, что не всегда возможно, ввиду присутствия человеческого фактора (микропрепарат изготавливает непосредственно специалист), а также при наличии воспалительного процесса или кровянистых выделений (эпителиальные клетки часто могут быть заслонены нагромождениями лейкоцитов и эритроцитов и не видны под микроскопом). Ввиду вышесказанного, 10% мазков окажутся неинформативными, что потребует проведения повторного анализа. Кроме того, большая часть собранных клеток остается на цитощетках, для проведения дополнительных исследований (в случае получения сомнительного результата) будет необходим повторный забор.
- Чувствительность ПАП-теста (вероятность достоверного обнаружения «нездоровых» клеток) составляет 55-74%, а специфичность (гарантия того, что «нездоровые» клетки будут установлены при их присутствии в мазке) – 63,2 – 99,4%. Метод жидкостной цитологии имеет ряд преимуществ перед традиционным исследованием.
- При проведении жидкостной онкоцитологии забор материала всегда выполняется комбинированной цитологической щеточкой, собранный материал вместе со съемной щеточкой помещается в специальную емкость (виалу), заполненную стабилизирующим раствором, что предотвращает потерю биоматериала и обеспечивает его длительное хранение и выполнение дополнительных исследований в случае необходимости.
- Информативность жидкостной цитологии выше, что обеспечивается автоматической системой приготовления и окрашивания микропрепаратов, позволяющей расположить эпителиальные клетки в один слой, отделив их от других клеточных элементов. Оценка препаратов также производится автоматически при помощи системы CytoScreen.
- Количество неадекватных мазков при использовании жидкостной методики в 10 раз ниже, чем при использовании традиционной и не превышает 1%.
- Оставшийся в результате проведения жидкостной онкоцитологии биологический материал может впоследствии быть использован для дополнительных исследований, к примеру — иммуноцитохимического определения белка p16(INK4α) или определения высокоонкогенных типов вирусов папилломы человека.
В 99% случаев результат, полученный при использовании жидкостной цитологии, совпадает с результатами гистологического исследования.
Единственный недостаток метода – он не включен в систему обязательного медицинского страхования, т. е. анализ платный.
Результаты цитологии шейки матки
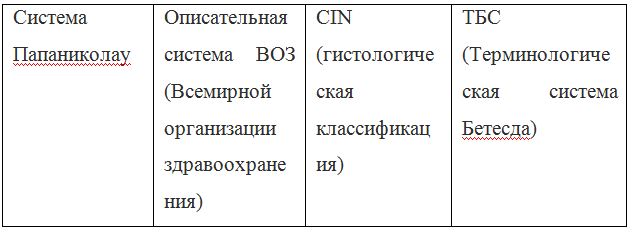
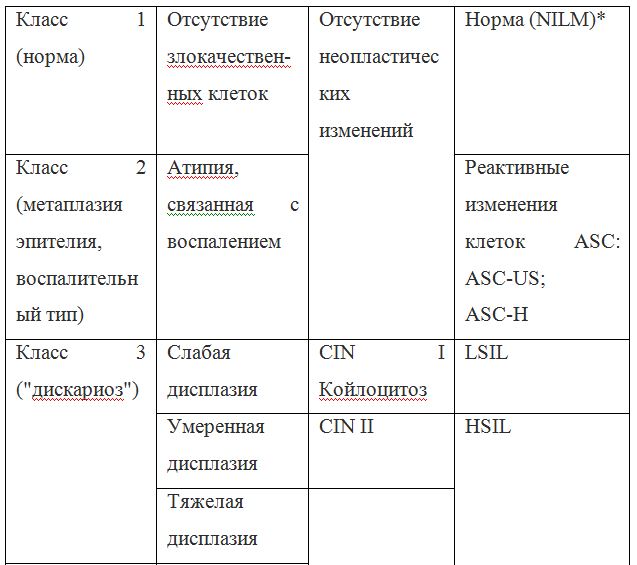
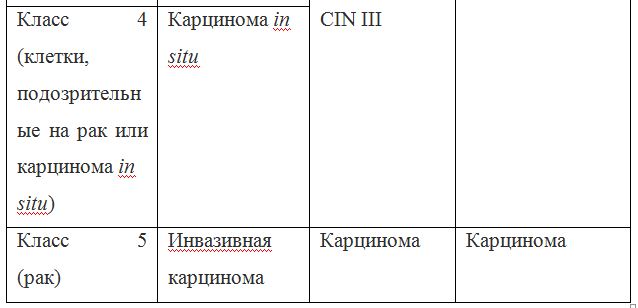
Согласно действующим клиническим рекомендациям от 2017 года, расшифровка результатов анализа должна проводиться по системе Бетесда, хотя можно встретить цитологическое заключение по системам Папаниколау, ВОЗ и CIN (гистологическая классификация). Сравнение систем приведено в таблице 1.
Таблица 1 — Соотношение классификаций предраковых поражений шейки матки
Клиническое значение будут иметь состояния определенные по терминологической системе Бетесда, поэтому, к примеру, умеренная дисплазия, тяжелая дисплазия и карцинома in situ = CIN II и CIN III = HSIL, и тактика ведения всех перечисленных состояний многослойного плоского эпителия будет одинакова (категория HSIL).
Расшифровка результатов
Итак, Вы держите в руках онкоцитологическое заключение. Расшифровка результата, а также выбор тактики ведения на его основании (с учетом возраста и особенностей образа жизни), должны проводиться не Вами, а Вашим лечащим врачом! Именно он направляет Вас на необходимые дополнительные исследования и выбирает тактику лечения, в случае необходимости. Но, кто из нас не заглянет в интернет, чтобы посмотреть, что же все-таки обозначают вынесенные в цитологическом заключении аббревиатуры и к чему готовиться? Думаю, любой переживающий о своем здоровье человек.
Ниже рассмотрим расшифровку аббревиатур терминологической системы Бетесда с ориентировочной (согласно действующим клиническим рекомендациям (2017) тактикой ведения.
Если изменены клетки плоского эпителия:
NILM
NILM (negative for intraepithelial lesion or malignancy) — негативный в отношении дисплазии или рака результат — это норма, совершенно исключающая возможность наличия атипических (измененных, с признаками возможного озлокачествления) клеток. Если Вы видите в своем заключении аббревиатуру NILM – поздравляю! Встречается подразделение негативного в отношении дисплазии или рака мазка на NILM 1 и NILM 2, имея в виду под первым абсолютную норму, а под вторым – сопутствующие реактивные (воспалительные) изменения в мазке, которые могут быть обусловлены, например, бактериальным вагинозом. Уточнить причину аббревиатуры NILM 2 в цитологическом заключении поможет мазок на флору или ПЦР – диагностика. В отношении же цитологического исследования беспокоиться не о чем. Показан рутинный (обычный) скрининг в соответствии с возрастом: не реже 1 раза в три года до 29 лет; не реже 1 раза в 5 лет в сочетании с ВПЧ-тестированием в возрасте старше 29 лет; и не реже 1 раза в 5 лет в сочетании с ВПЧ-тестированием в возрасте старше 29 лет.
ASC-US
ASC-US (atypical squamous cells of undetermined significance, клетки плоского эпителия с атипией неясного значения) – это наиболее частый из вариантов отклонений, встречающихся в цитологических заключениях. Суть заключается в том, что обнаружены клетки, отличающиеся по своему строению от нормальных, но утверждать, что отличия обусловлены именно дисплазией, а не другими причинами – реактивными состояниями (воспалительный процесс, гипоэстрогения), невозможно. Согласно данным статистики, гистологическая картина СIN III (дисплазия тяжелой степени) при данном цитологическом заключении встречается не чаще, чем в 2% случаев. Поэтому, волноваться не стоит. Зато стоит провести ВПЧ – тест (нужно отметить, что ASC-US не сопровождается ВПЧ – инфицированием лишь в одной трети случаев), и если он отрицательный — спокойно жить дальше, сдав через 1 – 3 года оба анализа (онкоцитологию и ВПЧ – тестирование).Если же ВПЧ будет обнаружен, врач назначит Вам кольпоскопию, по результатам которой возможно и взятие биопсии (участка ткани шейки матки). При отсутствии кольпоскопических изменений через год будет необходимо повторить цитологическое исследование и ВПЧ – тестирование.Возможна и иная тактика: повторное цитологическое исследование через год. Если снова получено заключение «ASC-US» – кольпоскопия и ВПЧ – тестирование, а если «NILM» — дополнительных исследований не требуется и можно жить спокойно до очередного скрининга.
ASC-Н
ASC-Н (atypical squamous cells, cannot exclude HSIL, клетки плоского эпителия с атипией неясного значения не исключающие HSIL) – здесь также обнаружены измененные клетки, но вероятная причина их появления – дисплазия. Врач назначит Вам и кольпоскопию с биопсией и ВПЧ – тестирование, дальнейшая тактика будет определена в зависимости от полученных результатов.
LSIL
LSIL (low grade squamous intraepithelial lesion, плоскоклеточное интраэпителиальное поражение низкой степени) – в исследуемом материале обнаружены атипичные клетки, соответствующие диспластическим изменениям легкой степени. Врач направит Вас на ВПЧ – тестирование и, при положительном тесте – на кольпоскопическое исследование, где, возможно, будет выполнена и биопсия. При отрицательном ВПЧ — тесте цитологическое исследование и ВПЧ тестирование нужно будет пройти через год. Подробнее о ВПЧ читайте в статье Обнаружен ВПЧ (вирус папилломы человека)!
HSIL
HSIL (high grade squamous intraepitelial lesion, плоскоклеточное интраэпителиальное поражение высокой степени) – в мазке обнаружены атипичные клетки, соответствующие диспластическим изменениям тяжелой степени. Врач направит Вас на кольпоскопическое исследование и эксцизию (иссечение участка измененной ткани петлей) / конизацию (удаление конусовидного участка шейки матки включая влагалищную поверхность и нижнюю часть цервикального канала) с последующим гистологическим исследованием полученного биоматериала. К категории HSIL по классификации Бетесда относится и карцинома in situ (см. таблицу 1, описательная система ВОЗ).
CIS
CIS (carcinoma in situ, карцинома «in situ» — внутриэпителиальный рак) – в препарате определяются злокачественно измененные клетки плоского эпителия. Данная аббревиатура предполагает, что патологический процесс не выходит за пределы эпителия, базальная мембрана не повреждена, подлежащая строма не вовлечена, что и отличает карциному «in situ» от инвазивного (проникающего в подлежащие ткани) рака. (Подробнее читайте в статье Рак шейки матки)
Однако цитологическое исследование не дает представления о пространственном расположении клеток с признаками атипии, установить глубину проникновения патологического процесса в ткани позволяет только гистологическое исследование.
Если изменены клетки цилиндрического эпителия:
AGC
AGC (atypical glandular cells, атипичные клетки железистого эпителия) — наличие в собранном материале измененных клеток цилиндрического эпителия, что в большинстве случаев означает расположение патологического процесса внутри цервикального канала.
AIS
AIS (adenocarcinoma in situ, эндоцервикальная аденокарцинома «in situ» (с латинского — «на месте»)) —наличие злокачественно измененных клеток цилиндрического эпителия. Как и в случае СIS, предполагается, что патологический процесс не выходит за пределы эпителия и базальная мембрана не повреждена. Но мы помним, что онкоцитологическое исследование не может определить глубину поражения тканей. Она лишь оценивает уровень злокачественных изменений в клетках, по которым и устанавливает степень дисплазии или определяет атипичные клетки, как злокачественные. Помимо ВПЧ – тестирования и кольпоскопии лечащий врач назначит Вам выскабливание цервикального канала, а если Вы старше 35 лет, то и аспирационную биопсию эндометрия, для получения гистологического заключения о глубине поражения и исключения патологического процесса в полости матки.
Вышеприведенные тактики ведения в зависимости от результатов цитологических исследований ориентировочны. Тактику ведения в каждом конкретном случае определяет лечащий врач, учитывая индивидуальные характеристики пациента (возраст, наличие или отсутствие детей, сопутствующие заболевания, факт инфицирования ВПЧ, личные качества).
Дорогие девушки, женщины, призываю Вас регулярно проводить цитологическое исследование и желаю получать исключительно «NILM» в заключении.
Ещё больше интересного и полезного про здоровье, лекарства и болезни в нашем телеграм-канале
Подписывайтесь, чтобы ничего не пропустить!
Эрозия, ВПЧ и рак шейки матки: от мифов и слухов до правдивой информации
Часть 1. О цитологических мазках
Среди женского населения постсоветских стран за последние несколько лет распространяется истерия по поводу очередной новой, доселе неизвестной нашим женщинам инфекции, связанной с половыми органами человека. Слухи и мифы о вирусе папилломы человека (ВПЧ) достигли колоссальных масштабов. Информация об этой инфекции, которая предоставляется на многих веб-сайтах и форумах, настолько неточная, настолько ложная, что не удивительно, что наши женщины, особенно молодые, чуть с ума не сходят, когда у них находят вирус папилломы человека и пугают развитием рака. И тогда что только не используют для избавления несчастной «больной» от этой страшной инфекции! А о вакцине, которая начала применяться во многих странах для профилактики ВПЧ-инфекции и рака шейки матки, вообще столько нелепой и просто тупой информации, столько глупых, бессмысленных дебатов, что доходит до позора даже «продвинутых ученых» на фоне мировой общественности. Поэтому пора расставить многие точки над «і» в отношении этой инфекции. Итак, чем чаще всего пугают современных женщин постсоветских государств врачи? Эрозиями, которые чуть ли не рак уже, поэтому нужно срочно лечить хирургически – прижигать, замораживать, вообще играться модными и дорогостоящими процедурами. Жаль, что наши врачи, а тем более женщины, не знают, что понятие «эрозия шейки матки» не является диагнозом, то есть такое понятие в современной гинекологии не используется уже 30-35 лет минимум.
Для многих читателей эта большая статья может показаться сложной, так как она содержит большое количество научной и медицинской терминологии. Однако, если вы решили пропустить эти статьи и почитать их в другое время (или вообще не читать), мы снова пройдемся по важным фактам об «эрозии» и всем, что с ней связано.
Истинная эрозия – это редкое явление и не требует лечения в 99% случаев. У большинства молодых женщин имеется нормальное физиологическое состояние шейки матки (ШМ) – эктопия, которая не требует никакого лечения. Также, причиной покраснения шейки матки, что врач называет весьма туманным, расплывчатым понятием «эрозии», может быть воспалительный процесс, который тоже необходимо диагностировать правильно – знать конкретно возбудителя. Чаще всего «находят» тех возбудителей, которые не имеют никакого отношения к воспалению ШМ. Так как ни знаний по гинекологии, ни логики на фоне возникшего страха (ужаса!) нет у большинства женщин, начинаются длительные хождения по врачам с длительными бессмысленными схемами диагностики и лечения, не имеющими никакого отношения к истинному состоянию дел.
Поэтому важно, чтобы вы запомнили правдивое утверждение: понятие эрозии в современной гинекологии не используется, поэтому если ставят диагноз «эрозии» нужно не в панику впадать и поспешно прижигать или морозить, а спрашивать у врача: что конкретно он подразумевает под понятием «эрозии». Конкретно! Увы, многие врачи объяснить толком не смогут, потому что учились по старым учебникам советской эпохи, где процесс возникновения эрозии описан неправильно (с точки зрения современной медицины), а жирным шрифтом выделено, что это якобы предраковое состояние и ведет к раку. Это ложь! Конечно, на фоне тотального, массового психоза продолжительностью в 30 лет по вопросам эрозии шейки матки принять новую, свежую информацию, а самое главное, противоположную тому, чем переполнены все имеющиеся источники информации на тему женского здоровья, не просто. Потому что, все так говорят. Даже «заслуженные» профессора и академики. Женщины, просыпайтесь! Хватит быть спящими красавицами. Мир ведь ушел в сторону прогресса уже довольно далеко, поэтому просыпайтесь.
Итак, «эрозии» не являются предраковым состоянием и в рак не переходят. А что переходит? Логически — предраковое состояние шейки матки. Что же в современной гинекологии подразумевают под предраковыми состояниями? Об этом мы поговорим дальше. Начнем с важной статистики по всему миру. Каждый год в мире диагностируется около 500 000 новых случаев рака шейки матки, и 240 000 женщин умирает из-за этой болезни. Данные эти приблизительные, потому что ВОЗ имеет весьма старые отчеты, за 2007 год. За последние 30 лет в развитых странах количество новых случаев рака шейки матки понизилось почти наполовину, в некоторых – на 70-90%, как и уровень смерти от рака шейки матки. Это значит, что понизилась частота возникновения рака шейки матки благодаря какой-то чудной профилактике? Нет, просто в странах Европы и Северной Америке вот уже 50 лет пользуются мазком на цитологию, который называют чаще тестом Папаниколау или PapSmear. Этот скрининговый тест позволяет определить состояние покровного эпителия шейки матки,.. если он взят правильно.
Таким образом, введение мазка на цитологию в гинекологическую практику многих стран мира позволило выявить большое количество случаев рака шейки матки, особенно на начальных его стадиях. Чем больше врачи пользовались этим тестом, тем больше случаев рака выявляли, поэтому закономерно, что в статистических отчетах появилась волна «подъема роста случаев рака шейки матки», что вызвало панику как среди женщин, так и среди врачей. Сейчас эта волна пришла к весьма низкому уровню – более-менее стабильному, но только в тех странах, где этот тест используется уже несколько десятилетий и количество женщин, не прошедших тестирование, незначительное. В развивающихся странах, наоборот, мазок на цитологию только начали вводить, а поэтому наблюдается рост заболеваемости раком шейки матки.
Если я упомянула мазки на цитологию, возникает вопрос: как должны браться эти мазки, чтобы результаты были достоверными? Во-первых, никто в медицинских институтах не учит будущих врачей, как правильно брать любые мазки, а не только на цитологическое исследование. Во-вторых, мало кто из врачей знает, как правильно интерпретировать полученные результаты. Такое негативное явление в современном образовании наблюдается во многих странах. Мазки на цитологию должны отражать клеточное состояние слизистой шейки матки и канала шейки матки – ничего более, хотя могут быть вспомогательным фактором в постановке других диагнозов (трихомониаз, например), если их «чтение» проводится толковым, опытным врачом-лаборантом. Другими словами, вы должны понять, что все результаты соприкасаются с субъективизмом медперсонала, то есть человеческим фактором: насколько правильно взяты мазки, насколько правильно обработаны, насколько правильно просмотрены. И здесь важно также понимать, что люди нередко невнимательны, устают, бывают равнодушными к работе, просто халтурят, подтасовывают результаты под вознаграждающую сторону и т.д. Человеческий фактор медицинских кадров – до сих пор враг номер один в медицине. И его не улучшить никакими приказами и директивами – восприятие обязанностей по выполнению работы полностью зависит от ответственности каждого человека – его совести. В современной гинекологии для взятия мазков на цитологию существуют специальные инструменты, обычно одноразовые. Они имеют свои плюсы и минусы, хотя значительно упрощают работу врача или медсестры. Когда-то забор материала проводился шпателями или пинцетами (ветви пинцета разделяли пополам), сейчас большой популярностью пользуется цитобраш (цитощеточка) и шпатель с удлиненным концом. Во многих постсоветских медицинских учреждениях забор материала на цитологическое исследование проводят старым методами. Практически, во многих странах требуется специальная дополнительная подготовка (обучение) медицинского персонала для проведения цитологического исследования (забора мазков). Для начала необходимо ватным тампоном осторожно удалить выделения с поверхности шейки матки, если таковы есть. После этого осторожно, не грубо делают забор материала со всей поверхности шейки матки одним движением руки, то есть не касаются шейки матки несколько раз, не дергают, словно чистят зубы зубной щеткой. Если необходимо перенести материал на стекло, делают это тоже очень осторожно, но быстро, одним движением по кругу, понимая, что грубое нанесение мазка приведет к повреждению клеток и тогда «читать» такие мазки будет трудно. Для забора клеток с канала шейки матки инструмент (но уже другой, если не пользуются специальными современными инструментами для проведения этого теста) осторожно – повторю еще раз — очень осторожно вводят в канал шейки матки, но не глубоко. Грубое введение приведет к повреждению сосудов и кровотечению (а кровь в материале уже исказит любые мазки), боли, повреждению слизистой. Крови после взятия таких мазков быть не должно, если забор материала был произведен правильно. Когда женщины жалуются, что они кровили почти сутки или больше, или у них были выраженные болевые ощущения после взятия мазка, это означает, что исследование проводили не по правилам, грубо, поэтому результаты могут быть далеко не достоверными. Использование цитощеточки позволяет проводить забор материала без боли. Только у женщин, у которых есть сужение канала шейки матки (стеноз) по каким-то причинам (после хирургического лечения, у старших женщин) забор материала для исследования может быть затруднено и сопровождаться болью. Если материал с канала шейки матки необходимо перевести на стекло, опять же, важно не размазывать его туда-сюда, а провести инструментом (шпателем или пинцетом) сверху вниз один раз, поворачивая его по часовой стрелке. Получится широкая полоска материала. Таким образом, на одном стекле в виде круга будет материал с поверхности шейки матки, а рядом в виде прямоугольника или полоски – с канала шейки матки. Когда материал высохнет, на стекле он едва заметен – ведь важно посылать на исследование не выделения, а тканевой материал. Когда в цитологический мазок попадают влагалищные выделения, просмотреть клеточный состав материала будет очень трудно и даже невозможно. Такое размещение материала для врача-лаборанта необходимо для того, чтобы ему было легче определить, где шеечная часть, а где клетки из канала шейки матки, потому что от этого будет зависеть насколько точные будут результаты.
И каковы же должны быть результаты? Чаще всего результаты неинформативны и их можно выбрасывать в мусорное ведро. Почему? Потому что описаны очень скудно и не по правилам современной гинекологии/цитологии. Поверхность влагалищной части шейки матки выстлана многослойным плоским эпителием, значит в результатах должны быть клетки плоского эпителия, что обычно видят и описывают. А вот канал шейки матки выстлан однослойным цилиндрическим эпителием. Задумайтесь внимательно – всего один слой клеток. Именно поэтому мазки нужно брать очень осторожно, почти нежно, потому что повредить этот слой можно легко. А это прямая дорога к инфицированию. Это становится открытой раной. В канал шейки матки желательно «внедряться» как можно реже – только по строгим показаниям. Поэтому шокируют чистки канала шейки матки, так называемые соскобы, которые проводят всем направо-налево, особенно молодым женщинам, потому что у них якобы полип шейки матки или еще что-то непонятное врачу… Такое грубое вмешательство может привести к сужению канала шейки матки (стенозу) за счет спаек, которые могут возникнуть после грубого вмешательства или соскоба, нарушению выработки шеечной слизи (что может стать причиной бесплодия) и другим негативным последствиям. Задумайтесь над этим!
Зная, что в канале шейки матки совершенно другой вид эпителия, вы, конечно, понимаете, что и во второй части результатов мазка должно быть указано, что имеются клетки цилиндрического (кубического, железистого, гранулярного – менее распространенные названия) эпителия. А что чаще всего мы имеем в результатах? Все те же клетки плоского эпителия. Логически возникает вопрос: а что они там делают, если их там в норме нет (единичные клетки плоского эпителия – я еще соглашусь, попали при взятии анализа)? Значит ли это, что у женщины есть какая-то патология? Ничего подобного. Это значит, что мазок не качественный: его взяли неправильно, или же в лаборатории его никто не смотрел или лаборант, смотревший его, не компетентен в вопросах цитологии. Чаще всего проблема не во врачах-лаборантах (хотя как часто врачи лабораторий звонят врачам-гинекологам и просят их не присылать «халтурные» мазки, а научиться делать забор материала правильно?), а в некачественности взятого материала.
Довольно часто современные врачи не берут клеточный материал с канала шейки матки, так как чаще всего такие мазки рассчитаны на скрининг плоскоклеточного рака. Если берут, то только со входа в канал шейки матки, где размещена зона трансформации. Но об этом мы поговорим чуть позже.
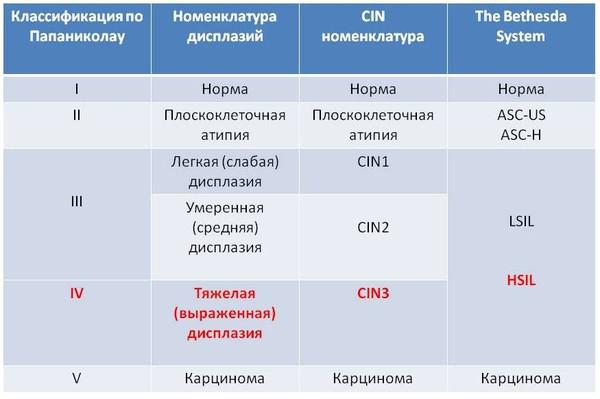
Современная цитологическая классификация результатов мазков требует конкретной интерпретации. Специфическую медицинскую терминологию для цитологических мазков разработали ученые Папаниколау и Траут в 1954 году. Классификация цитологического исследования шеечных мазков по Папаниколау включает пять классов и она почти не изменилась:
• Норма
• Атипичные клетки плоского эпителия неясного значения (ASC-US)
• Низкая степень плоскоклеточного интраэпителиального поражения (LSIL)
• Высокая степень плоскоклеточного интраэпителиального поражения (HSIL)
• Рак
В советских республиках, как и постсоветских странах, такая классификация не использовалась правильно или полноценно, поэтому в описаниях результатов могло быть написано или норма, или весьма скупо «клетки плоского эпителия», реже «атипичные клетки», еще реже «дисплазия» или «подозрение на рак».
Мне повезло в том отношении, что на заре моей практики заведующей онкологической цитологической лабораторией была женщина-врач высокого профессионального уровня, которая требовала от своих подчиненных добросовестного выполнения обязанностей. Она также звонила многим гинекологам, приходила к ним на прием и объясняла детально, что важно для получения качественного цитологического мазка, как проводить забор материала правильно и т.п. Таких прекрасных специалистов, мастеров своего дела, было не так много в те времена (90-е годы), а еще меньше их теперь. Но правила забора цитологических мазков почти не изменилась, хотя появились новые инструменты и модернизировались технологии.
В 1978 году была принята новая терминология в классификации патологии эпителия шейки матки и влагалища. Термин «дисплазия» был заменен термином «неоплазия»,цервикальную интраэпителиальную неоплазию 1, 2 и 3-й степени (CIN 1, 2, 3) не считали злокачественными процессами шейки матки. Таким образом, от понятия «дисплазии» отказались еще 30 лет тому, однако я буду использовать этот термин по ходу статьи, потому что наши женщины и наши врачи все еще пользуются словом «дисплазия» повсеместно.
В 1988 г. была создана американская системная классификация — Bethesdasystem, которой с 1991 года пользуются врачи большинства стран мира. Эта система имеет 6 основных классов (и несколько подклассов), в также включает классификацию Папаниколау, и используется для интерпретации результатов цитологии и биопсии, когда проводится забор кусочков тканей:
• Норма
• Цервикальная интраэпителиальная неоплазия 1 степени (раньше ее называли легкой или слабой дисплазией) – CIN1
• Цервикальная интраэпителиальная неоплазия 2 степени (раньше называли умеренной или средней дисплазией) – CIN2
• Цервикальная интраэпителиальная неоплазия 3 степени (раньше называли тяжелой или выраженной дисплазией) – CIN3
• Карцинома на месте (Carcinomainsitu)
• Инвазивный рак шейки матки
В 2001 году классификация была пересмотрена и дополнена, и сейчас ею руководствуются медицинские учреждения и лаборатории многих стран мира.
Термины «дисплазия» и «неоплазия» используются среди врачей все реже и реже. Современное определение состояния дисплазии называется «интраэпителиальным поражением», «интраэпителиальным образованием», «интраэпителиальной опухолью».Это лабораторный диагноз, основанный на результате цитологического мазка и/или гистологического исследования.
Из двух приведенных классификаций цитологических мазков и биопсии, к предраковым состояниям относят — Высокую степень плоскоклеточного интраэпителиального поражения (HSIL), что есть Цервикальная интраэпителиальная неоплазия 3 степени (раньше называли тяжелой дисплазией) – CIN3. Все другие заболевания и состояния шейки матки не относятся к предраковым состояниям.
Приведенная ниже таблица отображает взаимосвязь между старой и современной классификацией цитологических исследований.
Красным шрифтом выделено предраковое состояние шейки матки. По старой классификации легкая и умеренная дисплазии относят к третьему классу и не относят к предраку. В новой классификации к предраку относят только итраэпителиальное поражение высокой степени, что некоторыми врачами может интерпретироваться как умеренная дисплазия, а другими как тяжелая. Различие можно определить только на тканево-клеточном уровне по степени (глубине) поражения эпителия. Если у вас обнаружена легкая дисплазия и врач запугивает вас, что это предрак и необходимо срочно лечить, это проявление отсталости от современной гинекологии и онкологии. Насколько чувствительны цитологические мазки в отношении выявления предраковых и раковых состояний шейки матки? Во многих публикациях вы найдете цифру, характеризующую чувствительность теста, – 98%, особенно в выявлении тяжелой дисплазии и рака. Однако, такой процент является идеальным или желаемым, и может быть достигнут только при проведении высококачественного тестирования с соблюдением всех правил забора цитологических мазков. Как показывают исследования, уровень ложно-отрицательных результатов чрезвычайно высокий и может доходить до 50% (даже в тех странах, где цитологическое исследование используют уже несколько декад).
Почему результаты могут быть ложными в таком большом количестве? Когда получают ложно-положительные результаты, то есть ставят худший диагноз, это чревато лишним вмешательством, как диагностическим, так и лечебным. Но когда уровень ложно-отрицательных результатов высокий, это может привести к тому, то рак ШМ будет выявлен не вовремя. А кто хочет оказаться в роли жертвы ошибочных результатов? Никто.
На качество мазков влияют очень многие факторы. Наличие выделений, крови, слизи, любрикантов кардинально меняет состояние взятого материала и может привести к неточным результатам. Также, существует фактор высушивания: на воздухе взятый материал, если его не перенести на стекло или в специальную среду быстро, тоже может менять свои качества, что приведет к ошибкам в интерпретации мазков. Поэтому очень важно строго соблюдать правила забора мазков на цитологическое исследование.
Как показывают данные ряда исследований, у 30% новых случаев рака шейки матки последние цитологические мазки были в норме. К сожаленью, у 55% женщин рак шейки матки выявляется уже в стадиях выраженного развития (инвазии) и распространения (3 и 4 стадии). Практическая чувствительность цитологического исследования составляет всего лишь 50% (хотя во многих источниках даже с учетом ложных результатов говорят о чувствительности в 65-90%).
Не так давно в гинекологии начали использовать жидкостное цитологическое исследование, или жидкостную цитологию (ThinPrep), и этот метод начал пользоваться большой популярностью. Клеточный материал переносится в специальный раствор, который механически разделяет клетки эпителия от загрязнения кровью и выделениями, слизи, мертвых клеток. Такие мазки просматривать намного легче, так как нет скопления клеток, а кроме того, оставшийся материал можно использовать для тестирования на инфекцию ВПЧ. Для жидкостной цитологии уровень ложно-отрицательных результатов составляет от 15 до 35%.
Как часто необходимо проводить забор мазков на цитологию? Очень часто нашим женщинам приходится слышать, что они должны посещать для этой цели гинеколога каждые полгода. Современные рекомендации кардинально отличаются от старых. Скрининг на наличие рака шейки матки по новым рекомендациям должен начинаться не с началом половой жизни, а в 21 год, независимо от того, когда начата половая жизнь. Это рациональный подход основан на многочисленных данных науки, клинических исследований, статистики заболеваемости и практической пользе теста. Во-первых, рак шейки матки у женщин и девушек до 19 лет – чрезвычайно редкое явление, встречается с частотой один-два случая на 1 миллион женщин. Во-вторых, даже при инфицировании ВПЧ очищение организма от этого вируса происходит в течение 1-2 лет почти у всех молодых женщин без всяких негативных последствий для организма, несмотря на то, что 70-80% молодых женщин заражаются этим вирусом с началом половой жизни. Об этой инфекции мы поговорим позже. Но в цитологических мазках молодых женщин могут быть временные изменения, вызванные вирусной инфекцией, в том числе в виде дисплазий, что в свою очередь может привести к лишнему ажиотажу и ложным действиям в виде слишком объемных обследований и поспешного лечения. Представьте себе состояние молоденькой девушки, которая только начала половую жизнь, а ей вдруг врач говорит, что у нее в мазке обнаружены изменения, ВПЧ-инфекция и ей гарантирован рак шейки матки, если она не будет срочно лечиться. Знакомая ситуация?
Женщины моложе 30 лет должны проходить цитологическое исследование один раз в три года, если результат тестирования на ВПЧ инфекцию отрицательный. Такая частота забора мазков тоже имеет рациональное объяснение. Возраст в 21-30 лет является самым спокойным в отношении развития рака шейки матки, поэтому не должен осложняться дополнительными скринингами. Большая частота тестирования не повышает уровень выявления предраковых и раковых состояний шейки матки у этой возрастной категории женщин. Исследования показали, рак шейки матки диагностируется у женщин 30-64 лет при исследовании каждые три года тоже не часто – 3-4 случая на 100 000 женщин. Современные рекомендации гласят, что женщины этой возрастной группы могут проходить цитологическое исследование один раз в три года при наличии отрицательного скрининга на ВПЧ инфекцию, а также если предыдущий цитологический мазок был в норме. Риск развития умеренной и тяжелой дисплазии у женщин с негативными результатами для цитологического исследования и определения ВПЧ-инфекции чрезвычайно низкий и не повышается в течение последующих 4-6 лет. Поэтому скрининг должен проводиться один раз в три года. По достижению 65-70 лет и наличии 3 нормальных цитологических мазков в течение предыдущих 10 лет женщина может прекратить тестирование на рак шейки матки. Однако, если женщина ведет активную половую жизнь в этом возрасте и имеет несколько половых партнеров, она должна продолжать проходить цитологическое обследование. Более подробно рекомендации будут представлены в последней части этой объемной статьи.
Перед тем, как мы обсудим детально вопрос о вирусе папилломе человека, важно вспомнить о кольпоскопии, которая очень популярна в России, на Украине и в ряде других стран мира, в основном бывших советских республиках. В других странах кольпоскопия используется редко, в силу своей дороговизны – всего лишь как дополнительный метод диагностики предракового состояния и рака шейки матки. Проведение кольпоскопии требует специальной подготовки врача, наличие дорогостоящей аппаратуры. Она может помочь в прицельной биопсии (заборе участков ткани для гистологического исследования), при наличии спорных результатов цитологии, для контроля процесса заживления ШМ, в ряде других случаев, но не является информативной, если ею злоупотребляют. Она не должна превращаться в коммерческий метод диагностики и проводиться всем подряд женщинам. Поэтому в большинстве стран мира для постановки диагноза предракового состояния и рака шейки матки используют цитологическое исследование, с или без тестирования на ВПЧ, и гистологическое исследование, которое можно провести с использованием кольпоскопии или без нее.